Asma felina
El asma felina ha recibido muchos otros nombres, como bronquitis crónica, asma bronquial y bronquitis alérgica. Independientemente del nombre, es una dolencia felina común. Los alérgenos inhalados provocan una contracción repentina de los músculos lisos que rodean las vías respiratorias, lo que provoca los síntomas clínicos típicos.
Suele ser imposible determinar qué alérgenos causan el asma en cada gato, pero entre los más comunes se encuentran el polen de las gramíneas y de los árboles, el humo de los cigarrillos o de las chimeneas, diversos aerosoles (lacas para el pelo, desodorantes, pulgas, desodorizantes) y el polvo de la arena para gatos.
El asma felina se encuentra en todas las zonas del mundo y en gatos de todas las edades. La prevalencia en la población general de gatos adultos es de aproximadamente el 1%. Los síntomas más comunes en los gatos con asma son las sibilancias y la tos.
La tos se ha descrito como una tos seca y cortante que puede confundirse con náuseas o arcadas. A muchos gatos se les diagnostica erróneamente que tienen bolas de pelo. Los paroxismos de tos se producen con frecuencia. En los gatos ligeramente afectados, la tos y las sibilancias pueden producirse sólo ocasionalmente.
Algunos gatos con asma son asintomáticos entre los ataques agudos y graves de constricción de las vías respiratorias. Los gatos más gravemente afectados tienen tos y sibilancias diarias y muchos episodios de constricción de las vías respiratorias, lo que provoca una respiración con la boca abierta y jadeos que pueden poner en peligro su vida.
Los síntomas del asma pueden parecerse a los de otras enfermedades, como el gusano del corazón, la neumonía y la insuficiencia cardíaca congestiva.

El diagnóstico se realiza mediante radiografías de tórax, un recuento sanguíneo completo, una evaluación del gusano del corazón y una técnica para tomar muestras de células de las vías respiratorias inferiores (lavado transtraqueal, lavado bronquial o lavado broncoalveolar). Las radiografías de tórax pueden ser normales en algunos gatos con asma, mientras que otros tendrán signos de inflamación bronquial, colapso del lóbulo medio del pulmón derecho y sobreinflado de los pulmones.
Por desgracia, el asma felina es una enfermedad crónica y progresiva que no puede curarse del todo. Los medicamentos pueden reducir en gran medida los síntomas del asma, pero no pueden eliminar totalmente la tos.
En los últimos años, los veterinarios han descubierto que la terapia más eficaz para el asma felina puede ser el uso de inhaladores como los que utilizan los asmáticos humanos y se ha inventado un sistema espaciador, llamado AeroKat®, para que los gatos puedan utilizar inhaladores o puffers. Este sistema es similar al sistema de máscara y espaciador que se utiliza para tratar a los bebés y niños pequeños.
El tipo de fármaco más importante para tratar el asma felina es un corticoide para reducir la inflamación crónica. El inhalador de corticosteroides más recetado es Flovent®. Algunos pacientes felinos también se benefician de otro tipo de medicamento llamado broncodilatador. Los broncodilatadores ayudan a abrir las vías respiratorias en momentos de tos o sibilancias graves. Un inhalador broncodilatador común utilizado para humanos y gatos es Apo Salvent®.
Algunos asmáticos felinos pueden recibir medicación oral. Esto puede ser necesario si el paciente no responde bien a la terapia con inhaladores solamente, pero la cantidad de medicación oral que se administra suele ser menor que si el gato no recibe ninguna terapia con inhaladores.
Muchos pacientes que empezaron la terapia del asma hace unos años o más estarán sólo en terapia oral, normalmente un corticosteroide como la prednisona. Aunque la terapia oral puede ser menos costosa que la terapia con inhaladores, se sospecha que la terapia con inhaladores puede hacer un mejor trabajo y se asocia con menos efectos secundarios a largo plazo.
Independientemente del tipo de medicación que se utilice, es importante notificar al veterinario si se produce algún cambio en el estado de su gato mientras toma la medicación para el asma.
Pueden adoptarse algunas medidas en el hogar para reducir los síntomas del asma felina. Es muy importante evitar el humo de las chimeneas y los cigarrillos. Este tipo de humo tiende a depositarse cerca del suelo en una habitación a la altura de la respiración del gato. Reducir el uso de ambientadores y otros aerosoles domésticos también puede ser eficaz.
Utilice los productos de aseo humano en forma de spray, como los aerosoles para el pelo o los desodorantes, bien lejos del gato afectado. Cambie a una arena para gatos de arcilla con poco polvo o de un material alternativo. Los purificadores de aire también pueden ser útiles. Debe evitarse cualquier actividad que se asocie con síntomas de asma en el gato en cuestión, como salir al exterior cuando hace frío. Por último, los gatos obesos se beneficiarán de la reducción de peso.
Estreñimiento en gatos
El estreñimiento es la evacuación infrecuente y difícil de las heces con retención de las mismas dentro del colon y el recto. El estreñimiento es un estreñimiento intratable. El paciente felino típico es de mediana edad y de sexo masculino.
Muchos gatos tienen uno o dos episodios de estreñimiento sin ningún otro problema. Sin embargo, el estreñimiento Sin embargo, el estreñimiento crónico y la obstrucción pueden dar lugar a un megacolon en el que el intestino grueso dilatado responde mal al tratamiento. Los gatos con megacolon idiopático tienen una disfunción generalizada del músculo liso del colon. Algunas de las causas subyacentes más comunes del estreñimiento incluyen:
1. Fármacos: especialmente opiáceos, anticolinérgicos, sucralfato .
2. Conductuales:
a. Factores de estrés, por ejemplo, cambios en el hogar o en la rutina.
b.Aversión a la caja de arena.
3. Dificultad para defecar .
4. Dolor en la zona rectal o perineal
a.Problemas ortopédicos, por ejemplo, artritis.
b.Problemas neurológicos
5.Excesivo volumen fecal
6.Factores del colon:
Masa: intra o extraluminal
7. Varios:
Deshidratación, por ejemplo, debido a una enfermedad renal crónica.
Obstrucción por estrechamiento del canal pélvico, por ejemplo, por un traumatismo previo.
Megacolon idiopático .
En una revisión, el 62% de los casos se debieron a un megacolon idiopático y el 23% a un estrechamiento del canal pélvico.
Siempre que sea posible, se debe identificar y corregir la causa subyacente.
Los signos clínicos del estreñimiento suelen ser obvios para el propietario, como el tenesmo y las heces escasas, duras y secas, a veces con sangre. Sin embargo, los gatos también se esfuerzan en la caja de arena debido a la obstrucción del tracto urinario inferior y los propietarios pueden interpretarlo erróneamente como debido al estreñimiento.
Ocasionalmente, los gatos estreñidos tendrán diarrea intermitente ya que el colon está irritado debido a la materia fecal dura y seca. Otros signos clínicos son inespecíficos, como los vómitos, la inapetencia y el letargo.
La exploración física confirma la presencia de grandes cantidades de heces en el colon, a veces acompañadas de dolor abdominal. El colon suele palparse como un tubo largo y firme o las heces pueden palparse como concreciones discretas.
Debe realizarse una evaluación cuidadosa (por ejemplo, del sistema musculoesquelético, de la función de la médula espinal caudal, del área anorrectal) para buscar causas subyacentes.
Debe realizarse un examen rectal, bajo sedación si es necesario, en busca de masas, malunión de la fractura pélvica y anomalías de la glándula anal. Debe evaluarse una base de datos mínima (hemograma, química sérica/electrolitos, análisis de orina), especialmente para determinar la hidratación y el estado de los electrolitos e identificar enfermedades subyacentes como la enfermedad renal crónica.
Las radiografías abdominales de reconocimiento son útiles para confirmar el diagnóstico y valorar la gravedad, así como para evaluar posibles causas subyacentes, como traumatismos pélvicos previos y artritis.
El diámetro del colon en una vista lateral debe tener aproximadamente la misma longitud que el cuerpo de la 2ª vértebra lumbar.
Se ha propuesto que el agrandamiento del colon más allá de 1,5 veces la longitud del cuerpo de la 5ª o 7ª vértebra lumbar indica una disfunción crónica y megacolon».
Un estudio de 11 gatos con megacolon encontró que el diámetro medio del colon era 2,7 veces mayor que la longitud de la 7ª vértebra lumbar (mediana: 2,4, rango 1,8-3,3). En algunos casos, pueden estar justificados otros diagnósticos, como un enema de bario o una colonoscopia.
El primer paso en el tratamiento es la corrección de la deshidratación con terapia de fluidos intravenosa, seguida de la eliminación de las heces obstructivas.
Una o dos dosis de un microenema de 5 ml que contenga lauril sulfoacetato sódico (MicraLax) se administra fácilmente y suele producir resultados en 20-30 minutos en gatos ligeramente afectados. Los gatos obstipados necesitarán enemas de agua caliente o de solución salina isotónica (5-10 ml/kg).
Las adiciones seguras al agua incluyen aceite mineral (5-10 ml/gato), o docusato (5-10 ml/gato). Los jabones o detergentes pueden ser irritantes para una mucosa colónica ya comprometida. La solución de lactulosa también puede administrarse en forma de enema (5-10 ml/gato).
No deben utilizarse enemas que contengan fosfato sódico, ya que pueden inducir hipernatremia, hiperfosfatemia e hipocalcemia potencialmente mortales en los gatos. Los enemas se administran lentamente con una sonda de alimentación lubricada de 10-12 French. En casos graves, la manipulación manual de las heces mediante palpación abdominal o por el recto (desimpactación manual) bajo anestesia general con
anestesia general con intubación endotraqueal (en caso de vómitos). En estos casos, deben administrarse opioides para aliviar el dolor.
Una alternativa a los enemas es la administración de una solución oral de polietilenglicol (PEG 3350) (por ejemplo, CoLyte, GoLytely). Se coloca una sonda nasoesofágica y la solución se administra en forma de goteo lento (6-10 ml/kg/hora) durante 4-18 horas.
La defecación suele producirse en 6-12 horas. En un estudio retrospectivo de 9 gatos, la mediana del tiempo hasta la defecación fue de 8 horas y la mediana de la dosis total de PEG 3350 fue de 80 ml/kg. No se observaron efectos adversos.
Además del manejo de cualquier condición subyacente, el tratamiento médico a largo plazo implica una combinación de agentes procinéticos, laxantes y terapia dietética. La cisaprida estimula la contracción del músculo liso colónico felino». Una dosis inicial típica es de 2,5 mg/cat BID, PO y se absorbe mejor cuando se administra con la comida. Se han notificado dosis de hasta 7,5 mg/cat, TID.
En la mayoría de los países, el fármaco sólo está disponible en las farmacias de compuestos. Se ha retirado del mercado humano debido a la aparición de arritmias potencialmente mortales en individuos predispuestos (no se sabe que ocurra en gatos). Puede ser prudente aconsejar a los clientes que manipulen cisaprida que usen guantes. Los laxantes hiperosmóticos incluyen la lactulosa y el PEG 3350; estimulan la secreción de líquido colónico y la motilidad propulsiva.
La dosis de la solución de lactulosa es de 0,5 mL/kg, PO, BID-TID. La lactulosa también está disponible en forma de cristal para ser mezclada en líquidos para uso humano (Kristalose). Una dosis sugerida es de 3/4 de cucharadita BID con los alimentos. El PEG 3350 está disponible en forma de polvo para ser mezclado en líquidos para uso humano (MiralAX). La dosis sugerida para los gatos es de 1/8 a 1/4 cucharadita BID en la comida.
La terapia dietética ha incluido el uso de dietas altas en fibra (>20% en base a la alimentación) y dietas bajas en residuos. El aumento de la fibra dietética incrementa la producción de ácidos grasos de cadena corta que estimulan la contracción del músculo liso del colon. La fibra dietética también es un laxante de volumen y aumentará el volumen fecal, lo que no será beneficioso para todos los pacientes.
A menudo se recomienda la alimentación con una dieta enlatada para reducir el volumen fecal y asegurar una ingesta adecuada de agua e hidratación. El polvo de psilio puede mezclarse con la comida enlatada a razón de 1-4 cucharaditas SID-BID. Es necesario un cierto grado de prueba y error para determinar el mejor tipo de dieta para un paciente individual.
Recientemente, se ha introducido una dieta seca extrusionada enriquecida con psilio y moderada en fibra para el tratamiento de las afecciones gastrointestinales en los gatos (Royal Canin Gastro Intestinal Fiber Response). En un estudio no controlado del fabricante, 66 gatos con estreñimiento recurrente fueron tratados con éxito con la dieta Fiber Response.
La dieta fue bien tolerada y palatable. La mayoría de los gatos mejoraron en 2 meses y se mantuvieron con la dieta sola o con dosis menores de cisaprida y lactulosa que las utilizadas anteriormente.
También es importante asegurar una ingesta adecuada de agua mediante diversos métodos, como la alimentación con dietas enlatadas. La mayoría de los cuencos de agua diseñados para gatos son demasiado pequeños; a los gatos no les gusta que sus bigotes toquen el lateral de los recipientes. Los cuencos para perros son más grandes y adecuados.
Otros métodos para aumentar la ingesta de agua son:
Mezclar agua con dietas secas 1:1 Aromatizar el agua con cubos congelados de carne o caldo de pescado Probar con agua destilada o filtrada, especialmente si el suministro de agua del grifo tiene muchos minerales o cloro Asegurarse de que el agua es fresca todos los días, y proporcionar varios cuencos de agua Asegurarse de que los cuencos de agua se mantienen limpios.
Mantenga los cuencos de comida y agua alejados de la caja de arena – Déle varias comidas pequeñas en lugar de una o dos comidas más grandes – Proporcione una fuente de agua en movimiento, como una fuente de agua para mascotas
La modificación de la caja de arena puede ser útil para los gatos con artritis. La mayoría de las cajas de arena para gatos son demasiado pequeñas y tienen los laterales altos. Una bandeja de invierno o una caja de almacenamiento debajo de la cama con lados bajos es una mejor alternativa para facilitar el acceso. La caja de arena también debería estar en una zona accesible pero privada, evitando la necesidad de subir escaleras si es posible.
Debería considerarse la colectomía subtotal (escisión del 95-98%, con preservación de la unión ileocólica) para los gatos refractarios a la terapia médica y dietética. El resultado a largo plazo se considera excelente. La mayoría de los pacientes experimentarán diarrea transitoria en el periodo postoperatorio inmediato (1-6 semanas). En un pequeño número de pacientes, la diarrea persistirá.
Cómo sobrevivir al gato con estornudos crónicos
Uno de los síndromes más comunes y frustrantes que causan estornudos y secreción nasal en los gatos es la rinosinusitis crónica («snufflers crónicos», «gripe crónica del gato»).
Aunque la rinosinusitis crónica (RSC) se asocia comúnmente a una infección vírica, muchos gatos afectados no tienen antecedentes de infección vírica u otras causas predisponentes. Es importante realizar un diagnóstico completo para identificar la etiología subyacente cuando sea posible. Desgraciadamente, para la mayoría de los gatos no es posible la curación y el tratamiento suele ser de por vida. Parte de la educación del cliente consiste en establecer expectativas realistas.
Signos clínicos Los gatos con SRC suelen presentarse con estornudos y respiración ruidosa. La secreción nasal puede ser serosa o mucuopurulenta, si hay infección bacteriana secundaria, y suele ser bilateral. La secreción nasal unilateral es más asociada a un cuerpo extraño o a una neoplasia. La secreción serosa es más probable que se asocie a etiologías víricas o alérgicas. La secreción sanguinolenta puede estar asociada a una hemorragia intermitente debida a una inflamación.
Ocasionalmente, los gatos afectados están letárgicos y anoréxicos, pero por lo general están bien. Otros signos clínicos incluyen secreción ocular, epífora, disfagia y halitosis. Los signos clínicos suelen persistir durante años y, en algunos casos, son estacionales, lo que sugiere un componente alérgico.
Etiología Algunos gatos con SRC, aunque no todos, tienen un historial de infección por herpesvirus felino (FHV-1) o calicivirus felino (FCV) a una edad temprana. Una infección vírica grave temprana, en particular con el FHV-1, puede desencadenar una enfermedad crónica… aunque el papel del FHV-1 en el SRC sigue sin estar claro.
En un estudio de 10 gatos con SRC y 7 gatos normales, no se encontró el FHV-1 al aislar el virus, pero se detectó por PCR en ambos grupos de gatos, lo que indica que no había un virus de replicación activa. Una teoría es que el FHV-1 es la causa incitante del SRC, pero la infección activa no está presente en los gatos sintomáticos. La infección por FHV-1 del epitelio respiratorio causa áreas de necrosis epitelial multifocal, así como cambios osteolíticos en los huesos de los cornetes que pueden ser permanentes.
Los cornetes dañados parecen ser propensos a infecciones bacterianas secundarias, posiblemente porque la pérdida de la arquitectura nasal normal interrumpe la función mucociliar y da lugar a un atrapamiento de moco y bacterias. La latencia se produce en aproximadamente el 80% de los gatos infectados por el FHV-1 y la recrudescencia puede ser desencadenada por acontecimientos estresantes, como el hacinamiento en entornos de varios gatos, el realojamiento, la terapia farmacológica inmunosupresora, las enfermedades concurrentes, etc.
Muchos gatos afectados mejoran cuando se les trata con antibióticos de amplio espectro, pero recaen una vez que se interrumpe la terapia, lo que implica que la de la terapia, lo que implica que la infección bacteriana juega al menos un papel importante en el SRC. Pueden cultivarse especies bacterianas tanto aeróbicas como anaeróbicas a partir de muestras de biopsia y muestras de lavado nasal de gatos con RSC.
La flora bacteriana normal de la cavidad nasal felina incluye Pasteurella, Staphylococcus y Streptococcus, así como bacterias anaerobias. Las causas bacterianas primarias de la enfermedad del tracto respiratorio superior en los gatos son poco comunes, e incluyen Bordetella bronchiseptica, Mycoplasma spp., Streptococcus canis y Chlamydophila felis. Un estudio reciente no pudo relacionar Bartonella spp con el SRC en gatos. Sin embargo, Mycoplasma felis puede ser un patógeno del tracto respiratorio superior más importante en el gato de lo que se pensaba.»
Diagnóstico El diagnóstico suele ser de exclusión, tras descartar otras etiologías, como traumatismos, neoplasias (especialmente linfomas), infecciones fúngicas (por ejemplo, Cryptococcus), enfermedades periodontales, cuerpos extraños nasales y pólipos nasofaríngeos. Una exploración física y una historia clínica cuidadosas son muy importantes para el diagnóstico de la RSC. La cara, especialmente la nariz, debe examinarse cuidadosamente en busca de deformidades, dolor o hinchazón.
La cavidad oral debe evaluarse para detectar enfermedades periodontales, especialmente abscesos radiculares. La permeabilidad nasal puede evaluarse con un portaobjetos de vidrio frío o con pelos de gato arrancados.
Debe recogerse una base de datos mínima (recuento completo de células sanguíneas, panel de química sérica, análisis de orina, pruebas de FeLV/FIV). La serología fúngica puede ser apropiada en ciertas áreas geográficas. Los gatos con signos recurrentes pueden requerir más pruebas diagnósticas, como rinoscopia y radiografía de cráneo. Las radiografías deben incluir vistas dorsoventrales, de la línea del horizonte y laterales.
Los cambios radiográficos más comunes incluyen densidades de tejido blando/fluido en la cavidad nasal y los senos frontales y destrucción de los huesos de los cornetes. Pueden utilizarse endoscopios rígidos o flexibles (<2 mm) para examinar la cavidad nasal felina rostral. Los endoscopios flexibles pueden utilizarse para examinar la rinoscopia caudal mediante la retroflexión alrededor del paladar blando. Si se planifica una rinoscopia, deberían obtenerse muestras de biopsia en lugar de citología por cepillado o por lavado, ya que las biopsias producen un mejor rendimiento diagnóstico.
Las biopsias deben obtenerse durante la rinoscopia incluso si la mucosa parece normal. Lo ideal es que las biopsias se obtengan con visualización a través de la rinoscopia, pero también pueden realizarse a ciegas con pinzas de biopsia de copa.
La cavidad nasofaríngea caudal también puede examinarse bajo sedación con el uso de un espejo dental y un gancho para retraer el paladar blando. Histopatológicamente, los gatos afectados se clasifican en rinosinusitis linfocítica-plasmática, eosinofílica o idiopática. El lavado nasal es útil para eliminar la mucosidad.
Las muestras del lavado nasal pueden someterse a un cultivo bacteriano, pero los resultados suelen ser difíciles de interpretar debido a la flora normal que se encuentra en la cavidad nasal felina. En algunas zonas, se dispone de modalidades de imagen avanzadas, como la tomografía computarizada (TC), que pueden resultar útiles para casos seleccionados. La evaluación completa de los pólipos nasofaríngeos requerirá sedación o anestesia y la retracción del paladar blando.
El aislamiento del virus puede utilizarse para documentar la infección actual, pero los resultados no están disponibles hasta pasados varios días y el cultivo del virus no se realiza en todos los laboratorios. La prueba PCR de hisopos orofaríngeos o conjuntivales para detectar patógenos respiratorios está ampliamente disponible. Adquirir material adecuado para su presentación puede ser un reto en los gatos; las muestras deben recogerse mediante un hisopo faríngeo profundo.
También pueden utilizarse hisopos conjuntivales si hay afectación ocular.
Pueden producirse resultados falsos positivos debido a:
1. Contaminación de la muestra ya sea en la clínica de origen o en el laboratorio.
2. Vacunación previa.
3.Pruebas mal diseñadas (por ejemplo, cebadores inespecíficos).
Los resultados falsos negativos pueden ocurrir debido a:
1. Mala calidad de la muestra
2. Manipulación inadecuada de la muestra, ya sea en la clínica de origen, durante el envío o en el laboratorio
3. Eliminación intermitente del organismo
Además, muchos patógenos respiratorios pueden detectarse tanto en gatos sintomáticos como en gatos clínicamente normales, lo que dificulta la interpretación de un resultado positivo. El valor predictivo negativo de los ensayos de PCR del FHV-1 está en duda porque muchos gatos que probablemente tengan la enfermedad asociada al FHV-1 son negativos a la PCR. Esto puede estar relacionado con la eliminación del ADN del FHV-1 de los tejidos por la reacción inmunitaria.
El tratamiento no elimina la infección por el FHV-1, por lo que no es beneficioso realizar un cultivo de seguimiento o una prueba de PCR. Dadas las limitaciones de las pruebas de PCR, puede ser mejor reservar las pruebas para ciertas situaciones, como la enfermedad recurrente o los brotes de la enfermedad en entornos de varios gatos donde los resultados de las pruebas pueden cambiar los planes de tratamiento.
El plan de diagnóstico puede concebirse en fases: Fase 1 (presentación inicial): Examen físico minucioso, buena historia clínica, recopilación de una base de datos mínima, pruebas terapéuticas Fase 2 (cuando los hallazgos iniciales indican una investigación adicional o la falta de respuesta a las pruebas terapéuticas): Examen orofaríngeo bajo sedación, imágenes del cráneo (radiografía, TAC, RMN), rinoscopia con recogida de muestras para histopatología y cultivos, cultivo de virus o PCR
Tratamiento La RSC suele ser resistente al tratamiento, y el objetivo del mismo es el control de los signos clínicos, más que la curación. Pueden utilizarse antibióticos de amplio espectro (por ejemplo, amoxicilina-clavulánico, clindamicina, doxiciclina o pradofloxacina) para controlar las infecciones bacterianas secundarias.
La clindamicina penetra bien en el hueso y tiene un buen espectro de actividad contra los anaerobios. En un estudio de 31 gatos de refugio con enfermedades del tracto respiratorio superior, la azitromicina no dio mejores resultados que la amoxicilina. Además, la azitromicina no es eficaz contra Chlamydophila.
Si hay una respuesta positiva al tratamiento antibiótico, la terapia debe continuarse durante 6 semanas o más, especialmente si existe osteomielitis». La terapia de pulso no puede recomendarse debido al riesgo de desarrollar infecciones bacterianas resistentes. Sin embargo, muchos gatos recaen cuando se interrumpe la terapia. Algunos gatos se benefician de la administración de antihistamínicos como la clorfeniramina (1-2 mg/cat, PO, BID). Actualmente existen muchos otros antihistamínicos, y si un fármaco no tiene éxito, debería probarse otro.
En los gatos con antecedentes de infección por FHV-1, las terapias pueden incluir lisina, antivirales e inmunomoduladores. Un estudio encontró una mejora subjetiva de los signos clínicos en respuesta a la terapia inmunomoduladora con complejos de ADN de liposomas catiónicos (CLDC).14 Se están llevando a cabo más investigaciones en la Universidad Estatal de Colorado.
Otro estudio piloto evaluó el efecto de la suplementación oral de Enterococcus faecium SF68 (FortiFlora®, Purina Veterinary Diets®) en un pequeño número de gatos con infección crónica por FHV-1″. Aunque los resultados fueron variables, las conclusiones sugirieron que el probiótico disminuyó la morbilidad y que se justifican más estudios.
El interferón omega felino (Virbagen® Omega, Virbac Animal Health) se recomienda a menudo para gatos con enfermedades agudas y crónicas del tracto respiratorio superior, pero no se dispone de resultados de estudios controlados que evalúen la eficacia en gatos clínicamente afectados con enfermedades respiratorias.
El tratamiento con interferón recombinante humano de baja dosis (30 U/kg, PO, diariamente alternando 7 días sí, 7 días no) puede ser útil a través de la mediación de las citoquinas inflamatorias. Se carece de datos controlados sobre la eficacia del tratamiento del FHV-1 y del FCV. La administración tópica de interferón recombinante humano en solución salina en los ojos de los gatos con conjuntivitis o en la nariz ha sido recomendada por algunos veterinarios como ayuda en el tratamiento de algunos gatos con infecciones agudas o crónicas por FHV-1 o FCV, pero de nuevo faltan datos sobre la eficacia.
Los medicamentos antivirales se han hecho más populares en el manejo de los gatos con infecciones agudas o crónicas por FHV-1. Los medicamentos antivirales disponibles actualmente sólo son eficaces para las infecciones víricas de ADN como el FHV-1 y no para los virus de ARN como el FCV, ya que interfieren en la síntesis del ADN vírico y, por tanto, en la replicación vírica. El famciclovir es seguro y eficaz y se utiliza para el tratamiento agudo y a largo plazo de los gatos con infecciones por FHV-1.
Estudios farmacocinéticos recientes sugieren que una dosis de 40 mg/kg, PO, TID puede alcanzar concentraciones efectivas del fármaco activo en las lágrimas y en la superficie ocular.16-18 La lisina a 250-500 mg, PO, BID puede ser útil en algunos gatos con rinosinusitis aguda o crónica por infección por FHV-1 (no FCV)». Hay algunas pruebas de que la lisina no es eficaz como suplemento dietético, y que la administración en bolo es más eficaz.20
La administración intranasal de vacunas vivas modificadas contra el FHV-1 y el FCV puede disminuir la enfermedad en algunos gatos infectados crónicamente, pero se carece de datos controlados.
En un estudio, una vacuna intranasal de FHV-1 y FCV vivos modificados disminuyó los signos de enfermedad en gatos infectados experimentalmente con Bordetella bronchiseptica, lo que sugiere que la vacunación intranasal puede estimular una inmunidad no específica de corta duración. Si hay una respuesta positiva, esta forma de inmunoterapia puede administrarse hasta tres veces al año.
La terapia con medicamentos inmunosupresores, como los corticosteroides, debe utilizarse con precaución, ya que pueden exacerbar los componentes virales y bacterianos de la enfermedad. Sin embargo, dado que la RSC es probablemente multifactorial y no se conoce bien, los pacientes diagnosticados de rinitis linfocítica-plasmática pueden responder al tratamiento con fármacos inmunosupresores, como la prednisolona (1-2 mg/cat, PO, BID).
Debe determinarse la dosis más baja y el intervalo de dosificación más largo que sea eficaz, ajustando la dosis a lo largo del tiempo. La beclometasona y la fluticasona están disponibles como formulaciones inhaladas y pueden tener efectos beneficiosos directos sobre la mucosa nasal en algunos casos.
Pueden administrarse a través de un inhalador de dosis medida con una cámara de inhalación para felinos en 1 ó 2 inhalaciones diarias. Por último, algunos casos responderán a la ciclosporina (25 mg/cat, PO, una vez al día o una vez cada dos días).
Los niveles sanguíneos mínimos deben comprobarse dos semanas después del inicio de la terapia para asegurarse de que no se alcanzan niveles sanguíneos excesivos que puedan activar enfermedades infecciosas latentes como la toxoplasmosis. Debe tenerse precaución en los gatos que son FeLV- o FIV-positivos.
Las terapias inespecíficas incluyen la nebulización con solución salina y el uso de gotas nasales de solución salina para ayudar a aflojar las secreciones, especialmente en ambientes secos. Las fosas nasales deben mantenerse libres de secreciones secas.
Algunas autoridades recomiendan el uso de gotas descongestionantes nasales pediátricas.- Los gatos inapetentes deben ser engatusados para comer o tratados con estimulantes del apetito (por ejemplo, ciproheptadina). En los entornos con varios gatos, el SRC puede ser un problema importante y las medidas para reducir los factores de estrés ambiental pueden ser beneficiosas. La feromona facial felina también puede ser útil.
¿Los gatos tienen la presión arterial alta?
Millones de personas en Norteamérica padecen hipertensión (presión arterial alta) y algunas ni siquiera lo saben. Resulta que la hipertensión es también una importante enfermedad cardiovascular de los gatos senior (de 10 años en adelante) y muchos propietarios de gatos no saben que su mascota está afectada.
La hipertensión es importante porque puede tener un impacto devastador en muchos sistemas corporales, como los ojos, el riñón, el corazón y el sistema nervioso central. A veces, las primeras pistas de que un gato tiene hipertensión provienen de los signos que nota el propietario, como la dilatación de las pupilas por ceguera, el sangrado en el ojo, la inclinación de la cabeza, la pérdida de equilibrio, la desorientación e incluso las convulsiones. Los signos de hipertensión también pueden ser generales, como la falta de apetito y el letargo.
Las razones por las que los gatos padecen hipertensión no se conocen bien, pero muchos casos de hipertensión felina son secundarios a una enfermedad subyacente. Por ejemplo, la hipertensión se produce en el 20% o más de los gatos con enfermedad renal crónica (CRD).
El hipertiroidismo también se asocia a la hipertensión, pero con menos frecuencia que la ERC. Sin embargo, la CRD se encuentra a menudo en gatos con hipertiroidismo, y la hipertensión puede desarrollarse después de que el tratamiento exitoso del hipertiroidismo «desenmascare» la CRD concurrente.
Entre el 17 y el 50% de los casos de hipertensión felina pueden no tener una causa obvia; sin embargo, algunos de ellos serán una ERC muy temprana que aún no ha sido diagnosticada. La medición de la presión arterial (PA) debería realizarse como parte de la revisión de bienestar de todos los gatos senior, así como de aquellos con condiciones asociadas como CRD, hipertiroidismo y enfermedades cardíacas.
Hay varios aparatos en el mercado que pueden medir la PA en los gatos. Existen retos inherentes al pequeño tamaño del paciente, por lo que se han tomado prestadas adaptaciones de la medicina pediátrica humana para los gatos.
Se necesita tiempo y paciencia para obtener mediciones precisas de la PA en los gatos, ya que son propensos al «efecto de bata blanca» que también es bien conocido en la medicina humana.
La medición de la PA debe realizarse antes de llevar a cabo cualquier otro procedimiento, como la exploración física o la extracción de muestras de sangre u orina. El procedimiento se realiza mejor en un lugar tranquilo del hospital veterinario, con el propietario presente y dejando unos 10 minutos para que el gato se tranquilice.
Las lecturas de la PA pueden realizarse con el manguito colocado en una pata delantera, una pata trasera o en la base de la cola. El manguito debe ser del tamaño adecuado para el paciente y se coloca a la altura del corazón para obtener una lectura precisa. Por lo general, se toman de 5 a 7 lecturas, se descartan los resultados más altos y más bajos y se promedia el resto.
Los gatos ansiosos, temerosos o excitables no tendrán las mismas lecturas de PA que en casa, en un entorno más tranquilo. El «efecto bata blanca» puede aumentar las lecturas en 17 puntos o más.
Los aumentos persistentes de la PA sistólica por encima de 170 mm Hg deben tratarse con medicación. Lo ideal es que el aumento de la PA se documente en más de una ocasión (es decir, dos visitas a la consulta, con una semana de diferencia).
Sin embargo, una PA superior a 175 mm Hg medida en una ocasión con signos concurrentes de enfermedad ocular o del sistema nervioso central (SNC) relacionada debería ser suficiente para iniciar el tratamiento médico.
Se han sugerido muchos fármacos para el tratamiento de la hipertensión en los gatos, como los diuréticos, los inhibidores de la enzima convertidora de angiotensina (IECA), los betabloqueantes y los antagonistas del calcio.
El fármaco más eficaz es el bloqueador de los canales de calcio amlodipino (Norvasc®). La mayoría de los gatos hipertensos se inician con una dosis baja y se reevalúan en 1-2 semanas (antes si la hipertensión es grave). Si la PA sigue siendo superior a 170 mm Hg en la reevaluación, la dosis se aumenta gradualmente hasta que se logre el control.
El tratamiento de la hipertensión protegerá a los gatos contra efectos adversos graves y mejorará su calidad de vida. Si su gato puede estar en riesgo de sufrir hipertensión, consulte a su veterinario.
La diarrea frustrante en el gato
Los carnívoros, por regla general, suelen sufrir cuadros de diarreas,no es nada extraño,ni tiene porqué ser motivo de preocupación.
El problema comienza, cuando la diarrea dura más de tres días, o incluso en algunos casos se hace crónica.
Si no hemos cambiado de alimentación ,lo más normal es pensar, que nuestro pequeño, pueda tener algún parásito intestinal.
Debemos tener en cuenta que los parásitos intestinales en los seres vivos,son algo completamente normal, sobre todo cuando son pequeños.(En los niños, es muy habitúal las lombrices,por eso las madres, ponen a los niños a hacer caca en el orinal, y así observar si las han eliminado o no)
Aunque se desparasiten los bebes dos veces, antes de sus primeras vacunas, como es lo habitúal,hay veces que los parásitos pueden ser resistentes, o que el antiparasitario que se ha usado, no sea el indicado, ya que se dispone de una amplia variedad de antiparasitarios en el mercado.
Limitaciones de la desparasitación
La desparasitación regular es una forma efectiva de tratamiento, pero solo protegerá a las mascotas durante un período de tiempo breve. A pesar de la administración rutinaria de este medicamento, muchas mascotas todavía albergan una infección. Esto puede ser debido a:
- Falta de cumplimiento en la administración de los productos de desparasitación
- Reinfección tras desaparecer los efectos de la medicación antiparasitaria
- Se ha combatido la especie o etapa equivocada del gusano
Puede ser habitual, que un cachorro que ha estado haciendo sus heces completamente duras en el criadero, al cambiar de casa en unos días pueda presentar un cuadro de diarrea.Esto puede ser debido al estres,con las consecuentes bajadas de defensas, cambio del agua, alimentación,etc.
Pero que ocurre, cuando pasan los días, y las diarreas no solo, no cesan, sino, que van a más, en algunos casos…En este momento, la visita al veterinario es obligada.
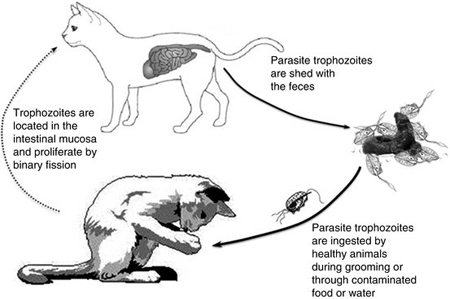
Es común que perros y gatos sean tratados con Terapias antihelmínticas y antibióticas de amplio espectro. Si la diarrea persiste, las causas infecciosas se consideran poco probables y los ensayos dietéticos y el tratamiento sintomático a menudo perseguido.
Este parásito, que es un protozoo, de la misma familia de las Giardias, es el qué da más dolores de cabeza.Su detección es realmente complicada,porque suele dar falsos negativos,hay ocasiones, que se puede confundir con giardias,ya que ambos, son similares,por lo que el tratamiento con Panacur evidentemente no funciona.Muchos gatos diagnosticados con inflamación intestinal, alergias alimentarias y un largo etc. es altamente probable, que sea un diagnostico erróneo, y sea Tritrichomonas foetus,el parátiso que esté causando la diarrea.
Es un parásito,muy dificil de detectar,y la recoleccón de la muestra, cómo hemos dicho anteriormente hay que hacerla escrupulosamente, como indica el laboratorio Idexx,porque si no se realiza correctamente, es muy fácil, conseguir un falso negativo.
Se presupone, que éste parásito,lleva años en el intestino de nuestros gatos,el primer estidudio es de 1996,pero al hacer el análisis se confundía con giardias.Cuando el tratamiento con Panacur, no era efectivo,el veterinario recetaba metronidazol,y las diarreas cesaban.por lo que suponemos, que muchos gatos diagnosticados en su día con giardias, era en realidad Tritrichomonas foetus.Desde hace unos años, se consiguió aislar este parásito, y se ha visto, que se ha hecho resistente al metronidazol.Y solamente , el tratamiento con ronidazol, da buenos resultados.
Los veterinarios,en estos casos, suelen diagnosticar alergias alimentarias, lo cual, NO ES REAL. Al final, se produce una factura del veterinario elevada, sin diagnostico acertado, y nuestro gato continúa con diarrea.Así que, desde aquí hacemos una llamada a algunos veterinarios,para que se pongan al día.
ÚNICA PRUEBA FIABLE
Tritrichomonas fetus, Giardia spp., Cryptosporidium spp.
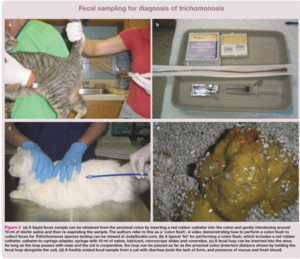
Este test lo deberá realizar el veterinario en Idexx ,el coste aproximado con 130 euros,y la muestra se debe recoger tal y como explica el laboratorio.Colon flush, sería la elección de recolección de la muestra, sobre todo si se sospecha de tricomonas.

Los veterinarios, deberían tener esto en cuenta, antes de marear a los propietarios,y engordar la factura, con tratamientos y diagnósticos erróneos.
No tiene potencial zoonótico,por lo que no se contagia al hombre,como ocurre con la mayoria de los parásitos intestinales de los animales.Y más del 40% de la población felina son positivos.
Los estudios han demostrado que este parásito causa principalmente colitis (diarrea del intestino grueso) que produce una mayor frecuencia de defecación, heces semiformadas a líquidas y, a veces, sangre fresca o mucosidad en las heces.

Ciencias Clínicas
La Dra. Jody Gookin de la Universidad Estatal de Carolina del Norte (que ha realizado la mayor parte del trabajo sobre esta infección en gatos) identificó que el ronidazol y el tinadazol (antibióticos similares pero no iguales al metronidazol) tienen cierta eficacia contra la infección por T. gatos (JVIM, 2006; 20: 536; Am J Vet Res, 2007; 68: 1085), y que el ronidazol es más eficaz que el tinidazol .
El Ronidazol es el tratamiento de elección en gatos. Dosis: 20-30 mg/kg/24 horas durante 14 días.Se recomienda dar probióticos durante el tratamiento, pero en algunos gatos, se ha dado el caso que ha interferido, por lo tanto, sería mejor prescindir de los probióticos.Se puede dar una capsula al día de silimarina,que es una planta natural que protege el hígado junto al alimento.
Los efectos secundarios, pueden ser los mismo que el metronidazol, el problema con este medicamento, es que actualmente todavía no ha sido aprobado en gatos,por lo que hay que firmar un consentimiento en el veterinario y sólo se puede obtener con fórmula magistral.
Aunque los efectos secundarios, pueden echar para atrás a algunos propietarios, hay que decir, que en estas dosis tiene una seguridad muy alta,sin efectos secundarios de ningún tipo.El gato comenzará a hacer sus heces firmes en tres ,cuatro días, hay casos en los que al los dos días ya comienzan a ir normal al arenero.
No debemos olvidar
El sistema inmunitario intestinal constituye la parte más extensa y compleja del sistema inmunitario.
El intestino grueso tiene una amplia microbiota residente, que consiste en al menos 1012 células por gramo de contenido luminal. Estos organismos, junto con la carga antigénica que entra con la dieta y el constante ataque de patógenos potenciales, hacen que el sistema inmunitario del intestino se encuentre con más antígenos que cualquier otra parte del organismo.Aunque está compuesta por una sola capa de células, el epitelio intestinal forma una barrera frente a la penetración de microbios. Los defectos de la función barrera protectora contribuyen al desarrollo y perpetuación de inflamación en la IBD(enfermedad inflamatoria intestinal) .
FORL Necrosis dental en gatos
Muchos propietarios , observan que las encias de su gato se tornan rojas,en algunos casos sangrantes, observan mal olor en la cavidad bucal e incluso salivación. En la primera visita al veterinario, el diagnostico primero suele ser, su gato tiene gingivitis, incluso en algunos casos, el diagnostico es calicivirus, y tambien es posible que le hagan test de inmunodeficiencia para descartar, entonces comienza una pesadilla de tratamientos, corticoides, antibióticos y demás paliativos, pasando incluso por interferon, que jamás solucionan nada,basicamente, porque estamos ante lo que se denomina como FORL.
La lesión de reabsorción odontoclástica felina (FORL) y la gingivoestomatitis crónica felina (FCGS) son dos de las enfermedades más comunes de la cavidad oral felina. Si bien está surgiendo evidencia de que el FCGS es causado por la inflamación gingival iniciada y perpetuada por la microbiota oral, poco se sabe a este respecto para FORL. El calicivirus felino (FCV) se ha asociado con la presencia de FCGS y se cree que juega un papel en el inicio de esta enfermedad. En este estudio, se investigó la incidencia de FCV en gatos con FORL y FCGS, y se comparó con controles no afectados.
El FCV se detectó mediante cultivo viral. La incidencia de FCV fue la siguiente: 6 (24,0%) de 24 gatos de control, 9 (22,5%) de 40 gatos con FORL y 15 (60,0%) de 25 gatos con FCGS fueron positivos para FCV. Hubo una diferencia significativa en la incidencia de FCV entre todos los grupos (p = 0. 003) pero ninguno entre el grupo de control y el grupo FORL. Sin embargo, se observaron diferencias significativas en la incidencia de FCV entre el control y FCGS (p = 0,010) y entre FORL y FCGS (p = 0,006).
Se concluye que aunque FCV puede estar asociado con FCGS, parece poco probable que desempeñe un papel en FORL.AQUI.
Las lesiones de reabsorción odontoclásticas felinas (FORL) son comunes y representan una gran proporción de los casos clínicos en la práctica veterinaria de pequeños animales.
La reabsorción odontoclástica se refiere a un proceso de enfermedad en el que los tejidos duros de las superficies de la raíz del diente son destruidos por la actividad de células multinucleadas llamadas odontoclastos. La superficie radicular destruida se reemplaza por tejido similar al cemento o al hueso. El proceso comienza en el cemento y progresa para involucrar a la dentina donde se extiende a lo largo de los túbulos dentinarios y eventualmente llega a involucrar tanto a la dentina de la corona como a la raíz. El esmalte finalmente se reabsorbe, o se debilita tanto que se fractura, y una cavidad en la corona se vuelve clínicamente evidente.
Se han informado tasas de prevalencia que oscilan entre el 20 y el 72% en diferentes sitios geográficos . Esta gran variación puede explicarse por la diferente población de gatos estudiados (aleatorios versus dentales versus mixtos) y por los diferentes métodos utilizados para diagnosticar FORL (clínicos versus radiográficos).
Si bien existe cierta información sobre la prevalencia y las características patológicas, se desconoce la etiología o causa de la reabsorción odontoclástica. La hipótesis de que las FORL son parte de la enfermedad periodontal está cayendo en descrédito a medida que aumenta la evidencia para mostrar que estas lesiones pueden desarrollarse en ausencia de inflamación gingival o periodontal.
La mayoría de estos estudios han mostrado una mayor incidencia con la edad. En algunos estudios también se han sugerido diferencias en la susceptibilidad de las razas, pero las diferencias en la edad media entre los diferentes grupos de razas hacen que las comparaciones de importancia sean sospechosas. También se ha demostrado que las lesiones ocurren en gatos salvajes y en otras especies .Muchos estudios han mejorado la comprensión de la reabsorción dental, pero aún no se ha identificado una causa específica para la reabsorción en gatos domésticos. No se puede hacer nada para prevenir el FORL.
FORL es el resultado de la destrucción de la superficie de la raíz por los odontoclastos. Como ya se mencionó, se desconoce el factor o factores que inician la reabsorción. Una vez desarrolladas, las lesiones de reabsorción se han caracterizado en tres etapas, a saber, una fase aguda, una crónica y una de remodelación.
Un diagnóstico de FORL requiere una evaluación radiográfica. Es IMPOSIBLE identificar lesiones tempranas y tomar decisiones de tratamiento adecuadas sin radiografías dentales. Cada gato que se presente para tratamiento dental debe someterse a una serie de radiografías dentales de boca completa para detectar FORL. Sin embargo, es posible pasar por alto algunas lesiones si se basa únicamente en la radiografía. Por lo tanto, el mejor plan de diagnóstico es combinar los resultados de un examen oral completo en un paciente anestesiado con los resultados de un examen radiográfico dental de boca completa.
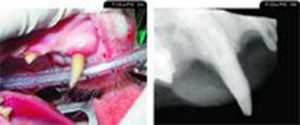
Nótese la protuberancia sobre la raíz del diente canino superior . La radiografía dental muestra evidencia de un FORL con reabsorción casi completa de la raíz.
Las primeras lesiones, limitadas al cemento radicular, no son dolorosas. Si la reabsorción se extiende , puede producirse una marcada destrucción de la estructura de la raíz sin dolor. Sin embargo, si la lesión progresa coronalmente y expone la dentina a la cavidad bucal, definitivamente hay dolor. La contaminación e inflamación bacterianas secundarias también pueden afectar los tejidos periodontales circundantes. En otras palabras, las lesiones que puede explorar o visualizar son dolorosas. Las lesiones que no se pueden palpar pero que se pueden ver en las radiografías probablemente no sean dolorosas.
Los signos clínicos asociados con las FORL incluyen anorexia, babeo, negativa a comer las porciones duras de la dieta y malestar. La presentación clínica más común en gatos con lesiones de reabsorción puede ser ningún signo (manifiesto) de dolor. Si un gato tiene un FORL en un diente, es seguro asumir que el gato tiene un alto riesgo de que otros dientes eventualmente se vean afectados.
Dientes normales con evidencia radiográfica de FORL
Los dientes que han sido identificados por radiografía con evidencia de FORL pero sin hallazgos anormales en el examen oral (y, por lo tanto, no dolorosos) no necesitan ser extraídos de inmediato. Sin embargo, estos dientes probablemente progresarán a una enfermedad clínica en algún momento en el futuro. El manejo conservador (monitoreo) es una opción, pero depende de una nueva revisión de seis meses que incluye anestesia y re-radiografía. Y con seguimiento, el pronóstico es reservado. Alternativamente, los dientes afectados se pueden extraer de forma preventiva.
Lesiones clínicas y patología radicular radiográfica mínima
Si un diente está clínicamente afectado con un FORL pero las radiografías muestran evidencia mínima de reabsorción radicular , lo más acertado es extraer el diente. La extracción de dientes felinos se logra mediante el uso de una técnica quirúrgica adecuada y equipo dental de alta velocidad. La creación de colgajos mucoperiósticos y la eliminación del hueso cortical bucal facilitan este procedimiento. Se separan los dientes multirradiculares en sus componentes corona-raíz individuales,se elevan las raíces individualmente y se extraen de forma rutinaria. Si se produce una fractura de la raíz, se requerirá la extracción quirúrgica de la punta de la raíz.
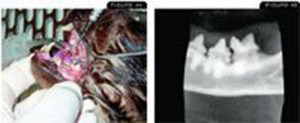
El molar mandibular izquierdo tiene evidencia macroscópica de un FORL y un defecto probable . La radiografía dental muestra una lesión de reabsorción (externa) de la raíz mesial centrada en la unión amelocementaria, pero con una reabsorción radicular mínima. Además, la pérdida ósea horizontal y vertical es evidente. Ambas raíces deben extraerse quirúrgicamente intactas.
Lesiones clínicas y evidencia radiográfica de reabsorción radicular y anquilosis
Se ha descrito un procedimiento de amputación de corona para extraer ciertos dientes que presentan FORL. En este procedimiento, se retira la corona del diente afectado con un FORL mientras se dejan atrás intencionalmente las raíces de reabsorción. Antes de realizar este procedimiento, hay que asegurarse de que no haya evidencia de enfermedad periodontal concurrente. Los gatos con periodontitis o estomatitis asociadas no son candidatos para la amputación de la corona. La radiografía dental es esencial para un diagnóstico y una planificación del tratamiento precisos .
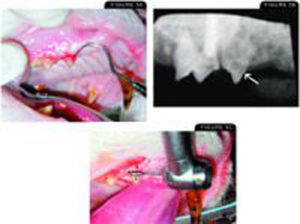
El tercer premolar superior derecho muestra evidencia de un FORL en el examen oral . La radiografía dental muestra (flecha blanca) con reabsorción radicular extensa. Este diente es un buen candidato para la amputación de la corona. . Se ha levantado un colgajo mucogingival exponiendo el hueso cortical bucal que recubre las raíces reabsorbentes. La corona será amputada a lo largo de la línea punteada negra, dejando intencionalmente lo que queda de las raíces. A continuación, se vuelve a colocar el colgajo con sutura fina absorbible.
En los dientes multirradiculares, si sólo una raíz se ve afectada por la reabsorción, se debe amputar la corona de la raíz que presenta la reabsorción, y la raíz sana debe elevarse y extraerse de forma rutinaria.
Los dientes con FORL son notoriamente difíciles, o imposibles de extraer, ya que la raíz se reabsorbe y es reemplazada por tejido similar al hueso. Además, hay áreas de anquilosis, es decir, fusión de hueso y sustancia dental, a lo largo de la superficie de la raíz. Además de las radiografías preoperatorias para detectar las lesiones y determinar el tratamiento adecuado, se requieren radiografías posoperatorias para asegurarse de que se ha extraído todo el diente.
Si el veterinario diagnostica y extrae adecuadamente las piezas, el gato hará una vida completamente normal y sin ningun dolor.En cualquier caso,volvemos a insistir, que las radiografias , son totalmente necesarias, para asegurarse una curación completa.
Gingivitis en gatos
Estomatitis linfocítica plasmocítica del felino
Dentro de las patologías orales felinas, es sin duda la estomatitis linfocítica plasmócitica, la patalogía más frustrante para el tratamiento médico veterinario. Su signología varía desde una tenue línea roja gingival a proliferaciones hemorrágicas de las encías y de la orofaringe (ver foto). Su etiología aún no ha sido definida pero se sospecha un componente inmunitario por la gran cantidad de células plasmáticas.
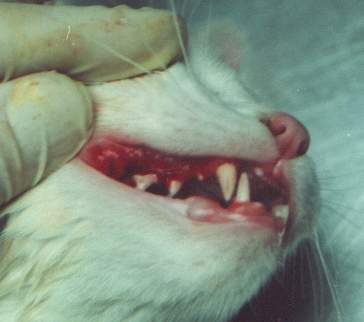
Aparentemente fácil de tratar con antibióticos y corticosteroides, los cuales producen sólo un alivio transitorio, la historia clínica del paciente se convierte en una interminable espiral de mejoría y recidivas que sumergen al pobre animal en viajes sucesivos al veterinario sin una solución definitivamente eficaz.
Es por ello que el médico veterinario debe enfrentar al problema con suma paciencia y exigir de los propietarios toda la colaboración posible para el éxito del tratamiento, ya que sólo podremos controlarla o en el mejor de los casos erradicar la patología por extracción de las piezas dentales.
Lo primero que debemos hacer desde el punto de vista médico, es descartar la Leucemia Felina, Virus de inmunodeficiencia y enfermedades metabólicas que suelen presentarse con gingivitis. Luego debemos recordar que no siempre las patologías se encuentran puras, ya pueden coexistir con otras patologías como la Enfermedad Periodontal o la Resorción Odontoclástica, entre otras, y realizar el diagnóstico y tratamiento de todas ellas.
Se debe recordar que sumado a la signología gingival podemos encontrar disfagia, pérdida de peso y ptialismo. Al examen bucal también podemos ver hiperplasia e hiperemia de los arcos glosopalatino y palatofaringeo, del paladar blando y de la orofaringe. La presencia de Enfermedad Periodontal puede ser muy marcada alrededor de los premolares y molares y el examen radiológico revela marcada pérdida de hueso.
Para su tratamiento odontológico debemos realizar una correcta limpieza dental y evaluación de cada diente por separado para ver su grado de fijación al hueso. Para ello sería ideal poder tomar radiografías dentales al animal y decidir la extracción de la pieza si ha perdido el 50% de su fijación ósea, así como también extraer todas las raíces retenidas que causen un proceso inflamatorio.
Luego se le indicará al dueño que le debe cepillar todos los días los dientes y enjuagarlos con una solución de clorhexidina al 2%. Pero todos sabemos que es muy difícil convencer al dueño de que realice dicha maniobra diariamente, por lo que lo podemos persuadir de que lo realice en una forma frecuente acorde a su responsabilidad y controlar al animal en el consultorio a los 2 meses posteriores la tratamiento. Si después de este período el animal no mejora podemos tomar dos caminos:
1. Extraer todas las piezas dentales que estén distales a los colmillos, maniobra que no siempre soluciona el problema, ya que un porcentaje considerable sigue manifestando la lesión aún sin dientes.
2. Darle una segunda oportunidad con una terapia de antibióticos y antinflamatorios sumada al cuidado hogareño. En esta etapa suministrar espiramicina–metronidazol (Stomagyl) a razón de 1 comprimido cada 10 kg/día por no más de 10 días y dosis diarias de prednisolona a razón de 2-4 mg/kg oral para ir decreciendo según resultado.
Obviamente que dicha administración debe ser realizada siempre y cuando la dentadura se encuentre limpia y su objetivo será bajar la inflamación para que el propietario vuelva a intentar la limpieza hogareña con clorhexidina. De lo contrario nos encontraríamos frente a un caso de constantes ciclos de antibióticos y antinflamatorios que a la larga terminarían perjudicando la salud de nuestro paciente.
Si esta segunda etapa fracasa, deberemos extraer las piezas dentales tal cual fue explicado.
La ESTOMATITIS LINFOCITICA PLASMOCITICA DEL FELINO es una patología frecuente que no debemos dejar pasar por alto, ya que compromete el estado general del paciente y a largo plazo puede tener un efecto muy perjudicial en la salud de nuestro paciente.
CONCLUSIÓN
Complejo estomatitis linfocítica plasmocítica: Su etiología aún no ha sido definida pero se sospecha de componente inmunitario (alta cantidad cél. plasmáticas)
Antibióticos + corticoides: alivio transitorio, con mejoras y recidivas.
Pasos a seguir:
– Test VIF y ViLeF y descartar enfermedades metabólicas.
– Coexistencia con otras enfermedades? Enfermedad periodontal, la resorción odontoclástica.
– Signos asociados: gingivitis, disfagia, pérdida de peso, ptialismo, hiperplasia e hiperemia de los arcos glosopalatino y palatofaringeo, del paladar blando y de la orofaringe.
Tratamiento:
– Correcta limpieza dental.
– Evaluación de cada diente para ver su grado de fijación al hueso (radiografías). Extracción de la pieza si ha perdido el 50% de su fijación ósea.
– Limpieza dental diaria con solución de clorhexidina al 2%.
Después de 2 meses de tratamiento, si no mejora:
– Extraer todas las piezas dentales que estén distales a los colmillos.
segunda oportunidad con una terapia de antibióticos y antinflamatorios: espiramicina–metronidazol 1 comp. /día c/ 10 kg por no más de 10 días + prednisolona a 2-4 mg/kg PO.
Si esta segunda etapa fracasa, deberemos extraer las piezas dentales.
Insuficiencia Renal en Gatos
La enfermedad renal crónica (ERC) se diagnostica a partir de la evaluación de toda la información clínica y diagnóstica en un paciente estable. Tras el diagnóstico de la ERC, el Consejo de la IRIS recomienda utilizar la creatinina sérica o la SDMA (lo idóneo es ambas) para estadificar la ERC con una subestadificación basada en la evaluación de la presión arterial y la proteinuria.
Paso 1: Diagnóstico de la ERC
Se tendrán en cuenta la edad, el sexo, las predisposiciones de la raza y los antecedentes relevantes, incluidos el historial de medicación, la exposición a toxinas y la dieta. Pueden ser normales en la ERC en fase inicial. Los signos pueden comprender poliuria, polidipsia, pérdida de peso, falta de apetito, letargo, deshidratación, vómitos y mal aliento.
Resultados de la exploración física
Pueden ser normales en la ERC en fase inicial. Los resultados pueden comprender anomalías renales palpables, evidencia de pérdida de peso, deshidratación, membranas mucosas pálidas, úlceras urémicas y evidencia de hipertensión (es decir, hemorragia o desprendimiento de retina).
Visite iris-kidney.com para obtener directrices más detalladas sobre la estadificación, el tratamiento y el manejo de los pacientes.
Enfermedad ósea y calcificación de tejidos blandos
El enfoque clínico de la medicina veterinaria se ha centrado principalmente en las anomalías bioquímicas asociadas con la ERC en perros y gatos. Se ha prestado menos atención a las enfermedades óseas (es decir, la osteodistrofia renal) y la calcificación de los tejidos blandos, que ocurren en gatos y perros con ERC, aunque en las etapas más avanzadas de la enfermedad
En conclusión, la importancia de restringir la ingesta dietética de fosfato en el paciente con ERC ha sido reconocida durante muchos años y es un componente clave del tratamiento de la ERC en la medicina veterinaria y humana. Son importantes los avances recientes en la comprensión del papel del FGF23 – eje α-Klotho en la fisiopatología de los trastornos óseos y minerales asociados con la enfermedad renal crónica y el reconocimiento de la forma en que el magnesio sérico impacta en este sistema hormonal e influye en la propensión a la calcificación vascular. La medición de rutina de FGF23 y magnesio en suero podría identificar a los pacientes veterinarios que se beneficiarán más del manejo efectivo de estas alteraciones minerales óseas.
a (Van den Broek, DHN, Chang, Y.-M., Elliott, J. y Jepson, RE (2018) Propensión a la calcificación sérica en gatos con enfermedad renal crónica. Resumen presentado en el Foro ACVIM 2018, Seattle, EE. UU.)
Más información AQUI
Dietas para gatos con enfermedad renal crónica (ERC)
David J. Polzin , DVM, PhD Dip ACVIM
Las «dietas renales» felinas están específicamente formuladas para el manejo clínico de gatos con enfermedad renal crónica (ERC). Estas dietas incluyen productos comerciales y dietas diseñadas específicamente para gatos con ERC formuladas por nutricionistas veterinarios internados. Las «dietas renales» se han considerado la terapia «estándar de oro» para el manejo de gatos con ERC durante muchas décadas. Con base en la evidencia de los estudios clínicos, la Junta de IRIS sugiere que se consideren las dietas renales para gatos con IRIS CKD Stage 2 y recomienda administrar dietas renales a gatos con IRIS CKD Stages 3 y 4.
Los veterinarios suelen utilizar dietas terapéuticas de la misma manera que utilizan productos farmacéuticos para controlar las afecciones médicas. Cuando prescriben la alimentación de una «dieta renal» para gatos con ERC, esperan que la dieta logre cuatro objetivos específicos: 1) mejorar o prevenir las consecuencias clínicas de la ERC, incluidos los signos de uremia; 2) ralentizar la progresión de la ERC y prolongar la supervivencia; 3) minimizar las alteraciones del equilibrio de electrolitos, calcio y fósforo y ácido-base; y 4) mantener una nutrición adecuada. Para lograr estos objetivos multifacéticos, se incorporan modificaciones más allá de la reducción del contenido de proteína al formular dietas renales, que incluyen: reducción del contenido de fosfato y sodio; aumento del contenido de ácidos grasos omega-3-poliinsaturados, antioxidantes, fibra, vitamina D y potasio; y un efecto neutralizante sobre el pH sistémico.
Recientemente, el uso de «dietas renales» en el tratamiento de gatos con ERC se ha vuelto controvertido, sopesando los beneficios potenciales de estas dietas para mitigar las consecuencias clínicas de la ERC versus el supuesto riesgo potencial de desnutrición proteica como consecuencia de los altos requerimientos proteicos de los gatos. Como resultado, algunos veterinarios han recomendado alimentar con dietas que contengan altos niveles de proteína en la dieta en lugar de «dietas renales». Esta divergencia en la opinión terapéutica ha evolucionado a partir de estudios recientes que sugieren que los gatos mayores pueden requerir más proteínas que los gatos más jóvenes y la observación de que al menos en algunos gatos con ERC, el peso corporal, el puntaje de condición corporal y / o la masa muscular pueden disminuir con el tiempo. Además, se ha demostrado que la pérdida sustancial de masa magra está asociada con una mayor mortalidad en gatos con ERC. El punto específico de desacuerdo entre estas dos escuelas de pensamiento se centra en la cantidad de proteína que se debe administrar a los gatos con ERC. Más específicamente, aquellos que abogan por alimentar a gatos con ERC con dietas más altas en proteínas generalmente han recomendado alimentar con dietas terapéuticas comerciales o no renales que contienen más proteínas en lugar de alimentar las «dietas renales» actualmente disponibles diseñadas específicamente para gatos con ERC. Estas dietas ricas en proteínas no incluyen las otras modificaciones dietéticas que se encuentran en las «dietas renales». Aquellos que abogan por alimentar a los gatos con ERC con dietas altas en proteínas generalmente han recomendado alimentar con dietas terapéuticas comerciales o no renales que contienen más proteínas en lugar de alimentar las «dietas renales» disponibles actualmente diseñadas específicamente para gatos con ERC. Estas dietas ricas en proteínas no incluyen las otras modificaciones dietéticas que se encuentran en las «dietas renales». Aquellos que abogan por alimentar a los gatos con ERC con dietas altas en proteínas generalmente han recomendado alimentar con dietas terapéuticas comerciales o no renales que contienen más proteínas en lugar de alimentar las «dietas renales» disponibles actualmente diseñadas específicamente para gatos con ERC. Estas dietas ricas en proteínas no incluyen las otras modificaciones dietéticas que se encuentran en las «dietas renales».
¿Cuál es la razón fundamental para limitar las proteínas en la dieta en las dietas renales?
Se sabe desde hace más de un siglo que la reducción de la ingesta de proteínas reduce los signos clínicos de uremia. La mayoría de los signos urémicos se deben, al menos en parte, a la acumulación de metabolitos proteicos que son excretados por los riñones. Si bien la reducción de la ingesta de proteínas para mejorar los signos clínicos de uremia ha sido una práctica estándar durante décadas, la decisión sobre cuándo debe iniciarse la restricción de proteínas sigue siendo controvertida. Algunos veterinarios argumentan que el inicio de la restricción de proteínas debe retrasarse hasta que el gato comience a mostrar signos clínicos de uremia, generalmente durante la etapa 3 de IRIS CKD o la etapa 4 de IRIS CKD. Otros argumentan que la restricción de proteínas en la dieta debe comenzar temprano en las etapas 2 o 3 de IRIS CKD porque puede retrasar la progresión de la ERC, retrasar la aparición de signos urémicos y facilitar una mejor aceptación del cambio de dieta. Adicionalmente, retrasar la terapia dietética hasta que el dueño reconozca que el gato está manifestando signos clínicos de uremia, se arriesga al desarrollo de una crisis urémica antes de que se pueda iniciar el tratamiento dietético. Una posible preocupación con respecto a las «dietas renales» en algunos gatos con IRIS CKD Stage 2 es que iniciar la restricción de proteínas con un alimento denso calórico puede contribuir al aumento de grasa corporal con pérdida de masa magra si los requerimientos de proteínas no se satisfacen con la «dieta renal».
Evidencia que respalda la eficacia de las dietas renales en gatos con ERC
Tres estudios abordan la eficacia de las «dietas renales» felinas en comparación con las dietas de mantenimiento felinas típicas para mitigar las crisis urémicas y prolongar la supervivencia. Los hallazgos consistentes en estos tres estudios que utilizaron diferentes dietas y metodologías y realizados en diferentes países por grupos independientes de investigadores apoyan firmemente la conclusión de que las «dietas renales» favorecen mejores resultados clínicos (supervivencia más larga y menos crisis urémicas).
El primer estudio comparó una «dieta renal» manufacturada restringida en proteínas y fósforo con seguir alimentando las dietas regulares (no renales) de los gatos. (Elliott et al, 2000) Este estudio no fue ni aleatorio ni enmascarado; los gatos que optaron por no comer la «dieta renal» continuaron con su dieta habitual. Los gatos que consumieron la «dieta renal» sobrevivieron significativamente más (n = 29; tiempo medio de supervivencia = 633 días) que los gatos que continuaron consumiendo su dieta habitual (n = 21; tiempo medio de supervivencia = 264 días).
El segundo estudio fue un ensayo clínico aleatorizado y enmascarado con 22 gatos alimentados con una «dieta renal» y 23 gatos alimentados con una dieta de mantenimiento para adultos felinos (Ross et al, 2006). Las principales modificaciones dietéticas en la «dieta renal» incluyeron la reducción de proteínas, fósforo y sodio, y la suplementación con ácidos grasos poliinsaturados. Si bien no hubo crisis urémicas o muertes renales durante el estudio de dos años entre los 22 gatos alimentados con la «dieta renal», 6 gatos alimentados con la dieta de mantenimiento desarrollaron evidencia clínica y bioquímica de uremia y 5 gatos alimentados con la dieta de mantenimiento murieron por las consecuencias de nefropatía.
El tercer estudio fue un estudio retrospectivo realizado en 31 consultorios veterinarios de primera opinión en los Países Bajos y comparó los tiempos de supervivencia de los gatos alimentados con una o más de 7 «dietas renales» comerciales para felinos con los que no recibieron una «dieta renal». (Plantinga, 2005) El tiempo medio de supervivencia de los gatos alimentados con una «dieta renal» fue de 16 meses en comparación con los 7 meses de los gatos alimentados con su dieta habitual (no renal).
Dietas de fósforo y renales
Las «dietas renales» están formuladas para tener un bajo contenido de fósforo en parte porque la ingesta dietética excesiva de fósforo se ha relacionado con la progresión de la ERC en gatos y otras especies. Aunque el contenido de fósforo en la dieta no está directamente relacionado con el contenido de proteínas en los alimentos para mascotas, las proteínas son una fuente importante de fósforo en los alimentos. Por tanto, limitar las proteínas de la dieta es una estrategia para limitar la ingesta de fósforo en la dieta. El objetivo de limitar la ingesta dietética de fósforo puede influir en la cantidad máxima de proteína que se puede administrar. Si bien la cantidad de fósforo en la dieta puede mitigarse algo mediante la administración de quelantes de fósforo intestinales, la capacidad de los quelantes de fósforo intestinal para limitar la absorción de fósforo de dietas que contienen altos niveles de fósforo es finita. Esta limitación, combinada con el hecho de que muchos gatos se resisten a la administración de medicamentos, aumenta la frustración del propietario y reduce la calidad de vida de los gatos que tienen que recibir medicamentos desagradables con cada comida. Esto reduce la adherencia y hace que la estrategia de complementar los alimentos ricos en proteínas con quelantes de fósforo sea de eficacia cuestionable. La administración de quelantes de fósforo en dosis superiores al intervalo de dosis recomendado también puede provocar efectos adversos del fármaco, efectos tóxicos debido a la absorción de cationes asociados con los quelantes (por ejemplo, aluminio, calcio, lantano, etc.). A veces se observa hipercalcemia en gatos con ERC. Los factores de riesgo para su aparición, incluida su asociación con la ingesta restringida de fosfato (que se logra mediante dietas formuladas o agentes aglutinantes de fosfato) quedan por determinar. Como anécdota, el aumento de la ingesta de fosfato conduce a la normalización de la concentración sérica de calcio en algunos casos de hipercalcemia diagnosticada después de instituir dietas o quelantes. Se necesitan más investigaciones para facilitar la identificación de la minoría de gatos con ERC en riesgo de hipercalcemia y para comprender cómo se puede adaptar mejor el tratamiento para satisfacer sus necesidades fisiológicas específicas.
¿Es el contenido de proteínas de las dietas renales óptimo para gatos con ERC?
No se ha determinado el efecto de la ERC sobre las necesidades de proteínas en gatos. Los estudios sobre la eficacia de las «dietas renales» en gatos con ERC se realizaron utilizando «dietas renales» tal como se producen comercialmente. Se carece de evidencia de que estas «dietas renales» provoquen la pérdida del cuerpo magro y la desnutrición proteica. Muchos gatos con ERC pierden peso y tienen bajo peso. Sin embargo, esto a menudo ocurre antes del diagnóstico de ERC y el inicio de una «dieta renal», lo que sugiere que la ERC en sí misma promueve la pérdida de peso. Los ensayos clínicos sobre «dietas renales» en gatos con ERC han demostrado que los gatos con ERC alimentados con «dietas renales» pueden tener puntuaciones de peso y condición corporal estables; sin embargo, estos estudios no midieron la masa corporal magra, un mejor indicador de desnutrición proteica.
Conclusión y recomendación
Los ensayos clínicos de alimentación con «dietas renales» a gatos con ERC espontánea han demostrado que son eficaces para mejorar la supervivencia, reducir las crisis urémicas y mejorar las concentraciones de nitrógeno ureico y fósforo en sangre. También se ha demostrado que cuando la ingesta de alimentos es adecuada, las «dietas renales» pueden mantener el peso corporal y las puntuaciones de la condición corporal hasta por dos años. Si bien algunos han cuestionado si las «dietas renales» proporcionan proteínas adecuadas y han abogado por alimentar con dietas altas en proteínas a los gatos con ERC, no se ha proporcionado evidencia de ensayos clínicos convincentes para apoyar esta propuesta. La mejor evidencia actual respalda la recomendación de alimentar a los gatos con ERC con «dietas renales». Las guías clínicas actuales de IRIS apoyan la alimentación con dietas renales a gatos con IRIS CKD en estadios 2, 3 y 4. Las pautas también recomiendan monitorear la respuesta al tratamiento, reconociendo que hay gatos individuales en cada etapa que necesitarán ajustes en su terapia dietética (aumentar la restricción de fósforo si el fósforo sérico no alcanza el nivel objetivo mediante la adición de quelantes de fósforo, o reducir la restricción de fósforo) en los casos en que el calcio sérico aumenta y la hipercalcemia es una preocupación). El concepto es que la terapia dietética, como cualquier otro tipo de terapia, debe adaptarse al gato individual. o reducir la restricción de fósforo en los casos en que el calcio sérico aumenta y la hipercalcemia es una preocupación). El concepto es que la terapia dietética, como cualquier otro tipo de terapia, debe adaptarse al gato individual. o reducir la restricción de fósforo en los casos en que el calcio sérico aumenta y la hipercalcemia es una preocupación). El concepto es que la terapia dietética, como cualquier otro tipo de terapia, debe adaptarse al gato individual.
Lectura recomendada
Roudebush P, Polzin DJ, Ross SJ, et al. Therapies for feline chronic kidney disease. What is the evidence? J Feline Med Surg 2009; 11:195-210.
Elliott J, Rawlings JM, Markwell PJ, et al. Survival of cats with naturally occurring chronic renal failure: effect of dietary management. J Small Anim Pract 2000; 41:235-242.
Ross SJ, Osborne CA, Kirk CA, et al. Clinical evaluation of dietary modification for treatment of spontaneous chronic kidney disease in cats. J Am Vet Med Assoc 2006; 229:949-957.
Plantinga EA, Everts H, Kastelein AMC, Beynen AC: Retrospective study of the survival of cats with acquired chronic renal insufficiency offered different commercial diets. Vet Rec 2005; 157:185-7.
Geddes RF, Elliott J, Syme HM. The effects of feeding a renal diet on plasma fibroblast growth factor 23 concentrations in cats with stable azotemic chronic kidney disease. J Vet Intern Med 2013; 27:1354-1361.
Geddes RF, Finch NC, Syme HM, et al. The role of phosphorus in the pathology of chronic kidney disease. J Vet Emerg Crit Care 2013; 23:122-133.
Finch NC, Geddes RF, Syme HM. Fibroblast growth factor 23 (FGF-23) concentrations in cats with early nonazotemic chronic kidney disease (CKD) and in healthy geriatric cats. J Vet Intern Med 2013; 27:227-233.
Manejo de la Insuficiencia Renal en Gatos
Lo que los dueños de mascotas deben saber sobre la función renal y el diagnóstico y manejo de la enfermedad renal crónica en perros y gatos
Stephen P. DiBartola, DVM, Diplomado ACVIM (medicina interna)
La mayoría de la gente sabe que la función principal de los riñones es eliminar los productos de desecho de la sangre, pero también es importante saber un poco sobre cómo se hace esto, qué más hacen los riñones y qué sucede cuando las cosas van mal.
Funciones normales de los riñones.
El riñón es un órgano formado por cientos de miles de unidades funcionales llamadas nefronas. Cada nefrona está compuesta por un pequeño filtro llamado glomérulo (plural, glomérulos) y un largo pasaje llamado túbulo. Todos los túbulos eventualmente convergen para formar un sistema colector que lleva los productos de desecho como orina a la vejiga.
A medida que el corazón late, la presión dentro de los pequeños vasos sanguíneos del riñón hace que la sangre se filtre a través de los glomérulos, un filtrado que consiste en agua y sustancias pequeñas (como azúcares, aminoácidos, electrolitos, proteínas pequeñas y productos de desecho), es forzado hacia los túbulos mientras que las células sanguíneas y las proteínas más grandes permanecen en la sangre.
Luego, a medida que el líquido fluye por los túbulos, los riñones recuperan el agua y las sustancias que el cuerpo necesita y permiten que los productos de desecho y el exceso de agua se eliminen en la orina. En términos de volumen, más del 99% del líquido que se filtra se devuelve a la sangre y menos del 1% se excreta. El famoso fisiólogo renal Homer W. Smith dijo una vez: “Superficialmente, podría decirse que la función de los riñones es producir orina; pero desde un punto de vista más considerado, se puede decir que los riñones constituyen la sustancia de la filosofía misma ”.
Esta fue una forma elocuente de decir que los riñones están más preocupados por lo que retienen en el cuerpo que por lo que sale en la orina. El verdadero trabajo de los riñones es regular y mantener estable el volumen y la composición de los fluidos internos del cuerpo. La orina que producen los riñones es simplemente un subproducto de ese proceso de conservación.
Signos de enfermedad renal
La forma más común de enfermedad renal en perros y gatos aparece muy lentamente con el tiempo y, en consecuencia, se conoce como enfermedad renal crónica (o ERC). Cuando la enfermedad está avanzada, los riñones pueden estar tan alterados por las cicatrices y la inflamación que puede ser casi imposible determinar qué inició exactamente el proceso de la enfermedad.
En su clásico libro de texto, «Nefrología clínica», Solomon Papper ofreció la siguiente cita del patólogo estadounidense Simeon Burt Wolbach para aclarar este punto: «A menudo es difícil determinar la naturaleza del edificio que se ha quemado a partir de un estudio de las cenizas». Desafortunadamente, debido a que los perros y los gatos no pueden decirnos cómo se sienten, la enfermedad renal a menudo está muy avanzada cuando los dueños de mascotas y los veterinarios la reconocen.
Para el dueño de una mascota exigente, la primera pista sobre la posible presencia de enfermedad renal crónica es que su mascota está produciendo un mayor volumen de orina que antes y está bebiendo más agua. Estos cambios ocurren porque, a medida que avanza la enfermedad renal y se pierden las nefronas, las nefronas funcionales restantes deben soportar una carga mucho mayor de agua y pequeñas sustancias que se filtran de la sangre, lo que conduce a la producción de un volumen de orina diluida mayor de lo normal.
El animal bebe más para compensar la pérdida excesiva de agua en la orina. ¿Es más fácil para el dueño de un perro reconocer estos cambios, llamados «poliuria»? (aumento de la producción de orina) y «polidipsia» ?? (mayor consumo de agua) que para el dueño de un gato. Esto se debe a que a los perros normalmente se les saca para orinar y, si producen más orina y no se les permite salir con la frecuencia suficiente, orinarán en la casa, lo que llamará la atención de sus dueños.
El dueño también puede notar que el cuenco de agua del perro necesita ser llenado con más frecuencia durante el día. Es un poco más desafiante con los gatos porque normalmente no beben toda el agua en los tazones grandes que normalmente se les proporcionan y por lo general orinan en una caja de arena. Se necesita un dueño muy atento para reconocer un mayor consumo de agua en un gato, pero es un poco más fácil notar cuando la caja de arena se está llenando con un número creciente de grumos húmedos de arena y necesita limpiarse con más frecuencia. Estos cambios (poliuria y polidipsia) son las primeras cosas que se notan pero, cuando ocurren.
Lo siguiente que ocurre en perros y gatos con enfermedad renal crónica es algo que el veterinario suele notar al realizar análisis de sangre en mascotas mayores como parte de la atención geriátrica de rutina. Cuando la enfermedad progresa a una etapa avanzada, la función de filtración general de los riñones disminuye hasta el punto de que los productos de desecho comienzan a acumularse en la sangre. Se incluyen dos pruebas para productos de desecho («nitrógeno ureico en sangre» o «BUN» y «creatinina») en los perfiles de química sanguínea que suelen realizar los veterinarios.
Desafortunadamente, cuando las concentraciones de estos productos de desecho particulares comienzan a aumentar en la sangre fuera del rango de referencia normal para el laboratorio, los riñones ya han perdido alrededor del 75% de su función. Si el veterinario realiza análisis de sangre de forma periódica a medida que el animal envejece, Es posible que se detecte el deterioro de la función renal mediante aumentos constantes de BUN y creatinina, incluso si todavía están dentro del rango de referencia normal del laboratorio. Por lo tanto, las visitas anuales al veterinario a medida que el animal envejece pueden permitir una detección más temprana de la enfermedad renal crónica. Más tarde, cuando los riñones pierden el 85% de su función, la concentración de fósforo mineral aumenta en la sangre.
Recientemente, un nuevo análisis de sangre llamado «dimetilarginina simétrica». Se ha introducido que puede permitir a los veterinarios reconocer la enfermedad renal mucho antes, cuando los riñones han perdido aproximadamente el 40% de su función.
Potencialmente, la prueba SDMA podría permitir a los veterinarios identificar la enfermedad renal en perros y gatos incluso antes de que se reconozcan los cambios en la ingesta de agua y la producción de orina. Sin embargo, los investigadores y médicos veterinarios necesitan más experiencia en el uso de la prueba SDMA para determinar su valor total en la identificación de la enfermedad renal temprana en perros y gatos.
La Sociedad Internacional de Interés Renal (IRIS) ha desarrollado pautas (http://www.iris-kidney.com/guidelines/staging.html) para ayudar a los veterinarios a reconocer y clasificar la enfermedad renal crónica en perros y gatos. Estas pautas dividen la progresión de la enfermedad renal crónica en cuatro etapas diferentes según los hallazgos clínicos y los resultados de las pruebas de laboratorio, que ayudan a los veterinarios a reconocer la enfermedad renal y a tratarla de manera adecuada lo antes posible.
Una vez que la enfermedad renal está avanzada y los productos de desecho como BUN y creatinina aumentan en la sangre, otros signos más obvios de enfermedad como letargo, pérdida de apetito, pérdida de peso y mal estado del pelaje pueden ser evidentes para los dueños de mascotas, pero lamentablemente, la enfermedad está bastante avanzada en este momento. Los perros con enfermedad renal avanzada a menudo también experimentan episodios de vómitos, pero esto es menos común en los gatos afectados.
Cuando la enfermedad llega a un punto en el que el animal pierde mucho líquido en la orina, no come ni bebe, y posiblemente vomita con frecuencia, deshidratación grave y desequilibrios químicos (concentraciones anormales de minerales en la sangre, acidez excesiva de los líquidos corporales). ) pueden ocurrir que empeoren la condición del animal y pongan en peligro la vida si no se tratan adecuadamente.
El objetivo es que el propietario reconozca los primeros signos de enfermedad renal crónica (aumento de la ingesta de agua y producción de orina) y busque atención veterinaria de inmediato. Si la enfermedad renal crónica progresiva se puede reconocer en una etapa más temprana, es más probable que la enfermedad pueda controlarse y su progresión potencialmente ralentizada con el tratamiento médico adecuado.
Al evaluar a una mascota con posible enfermedad renal crónica, el veterinario tratará de determinar el tamaño de los riñones del animal, porque los riñones se vuelven más pequeños y más firmes (por cicatrización) con la enfermedad progresiva. En muchos gatos, es bastante fácil para el veterinario estimar el tamaño y la textura de los riñones porque los riñones a menudo se pueden sentir (palpar) fácilmente al examinar el abdomen del animal. Sin embargo, es más difícil palpar los riñones en los perros.
En ambas especies, el veterinario puede obtener más información sobre el tamaño de los riñones tomando una radiografía del abdomen del animal. El examen de ultrasonido abdominal permitirá al veterinario evaluar no solo el tamaño y la forma de los riñones, sino también su estructura interna.
Tratamiento de la enfermedad renal
Si el animal está bien hidratado y tiene un equilibrio de electrolitos y ácido base relativamente normal, según lo determinado por las pruebas de química sanguínea, el veterinario puede concentrarse en el tratamiento médico que implica principalmente modificaciones dietéticas.
Es fundamental que los perros y gatos con enfermedad renal crónica tengan agua fresca disponible en todo momento. No pueden concentrar la orina adecuadamente y pierden una cantidad excesiva de agua en el gran volumen de orina que producen. En consecuencia, deben beber grandes cantidades de agua para mantener su hidratación. Un dueño nunca debe retener el agua de un perro o gato con enfermedad renal crónica pensando que hará que orine menos. Por el contrario, restringir su ingesta de agua solo los pondrá en peligro de deshidratarse y enfermarse más gravemente.
Una de las modificaciones dietéticas más importantes que se pueden realizar para un perro o un gato con enfermedad renal crónica es la restricción de la ingesta de fósforo, que puede revertir un importante mecanismo compensatorio perjudicial que ocurre en la enfermedad renal crónica, llamado hiperparatiroidismo secundario renal. La restricción de fósforo en la dieta también puede limitar potencialmente algunos de los daños estructurales progresivos que se producen en los riñones como consecuencia del desequilibrio de calcio y fósforo.
El suministro de una dieta que se limite a una cantidad moderada de proteína de alta calidad también puede ser beneficioso, pero la cantidad ideal de proteína para alimentar a un perro o gato con enfermedad renal crónica se ha debatido durante muchos años. Es importante proporcionar suficiente proteína para mantener un peso corporal y una condición del pelaje tan ideales como sea posible, pero no una cantidad excesiva de proteína.
Afortunadamente, se encuentran disponibles varios alimentos terapéuticos comerciales para mascotas diseñados específicamente para perros y gatos con enfermedad renal crónica. Por lo general, es posible encontrar un producto o combinación de productos que la mascota acepte.
Las dietas eficaces suelen estar restringidas en fósforo, proteínas y sodio y complementadas con grasas poliinsaturadas y potasio (en dietas renales para gatos). En algunos casos, el propietario debe recurrir a la elaboración de una dieta casera, pero este enfoque es menos que ideal porque es difícil asegurarse de que dichas dietas sean equilibradas y contengan todas las vitaminas y minerales necesarios además del equilibrio adecuado de proteínas. , carbohidratos y grasas.
Los cambios en la dieta funcionan mejor si se pueden instituir cuando la mascota se encuentra en la etapa 2 a 3 del IRIS de la enfermedad renal crónica y aún tiene un apetito razonablemente bueno. Los cambios en la dieta del animal deben realizarse durante varias semanas, aumentando gradualmente la cantidad de la nueva dieta que se alimenta y disminuyendo la cantidad de la dieta anterior hasta que la mascota haya pasado por completo a la nueva dieta.
En un estudio de gatos con enfermedad renal crónica, los que consumían una dieta renal comercial sobrevivieron hasta el doble de tiempo que los que consumían una dieta regular.
También es posible que se necesiten suplementos de potasio adicionales en algunos gatos con enfermedad renal crónica. Si usa una fuente de potasio como el gluconato de potasio, el gluconato, cuando se metaboliza, ayudará a alcalinizar los fluidos corporales, lo que puede ser beneficioso en mascotas con enfermedad renal avanzada que tienen una acidez excesiva de sus fluidos corporales.
También es importante conocer el contenido de sodio de la dieta. El fundamento de la restricción de sodio es que la presión arterial se controlará mejor y se reducirá el riesgo de aumento de la presión arterial (hipertensión). Sin embargo, el efecto de la restricción de sodio sobre la presión arterial puede ser limitado, y una restricción excesiva de sodio puede aumentar la actividad de un sistema regulador hormonal en el cuerpo que promueve la retención de sodio y aumenta la excreción de potasio (es decir, el sistema renina-angiotensina-aldosterona).
Si la restricción dietética de fósforo por sí sola no es suficiente para revertir el hiperparatiroidismo secundario renal, el veterinario puede sugerir agregar quelantes de fósforo, que son medicamentos que se unen al fósforo en el tracto intestinal, evitan que se absorba de los alimentos y permiten que se excrete en el tracto intestinal. heces.
Estos medicamentos deben administrarse a la mascota alrededor del momento de la alimentación para maximizar su beneficio. Algunos de estos quelantes de fósforo están disponibles sin receta (como el carbonato de calcio) y otros son productos con receta. Sin embargo, deben usarse bajo la supervisión de un veterinario porque pueden ocurrir efectos adversos si se administra demasiado quelante de fósforo.
En mascotas (especialmente perros) con enfermedad renal crónica que vomitan con frecuencia, el veterinario puede recomendar medicamentos supresores de ácido como la famotidina. Los gatos con enfermedad renal crónica vomitan con menos frecuencia que los perros afectados, y tienen menos probabilidades de desarrollar úlceras de estómago en comparación con los perros.
Por lo tanto, recientemente se ha cuestionado la utilidad de los medicamentos supresores de ácido en gatos con enfermedad renal crónica. A veces, los medicamentos para estimular el apetito (mirtazapina) se utilizan en gatos con enfermedad renal crónica, y la mirtazapina también disminuye la frecuencia de los vómitos. Se pueden usar medicamentos antieméticos (como maropitant u ondansetron) si los vómitos son un problema persistente en perros con enfermedad renal crónica.
La angiotensina II es una hormona que forma parte del sistema renina-angiotensina-aldosterona mencionado anteriormente. Ayuda a mantener la presión arterial al provocar la constricción de los vasos sanguíneos y promover la retención de sodio en los riñones. Sin embargo, puede tener algunos efectos perjudiciales en perros y gatos con enfermedad renal crónica, como empeoramiento de la pérdida de proteínas en la orina y promover la formación de cicatrices e inflamación en los riñones.
Los fármacos que reducen la producción de angiotensina II (enzima convertidora de angiotensina o inhibidores de la ECA como benazepril) o bloquean su capacidad de unirse a su receptor (bloqueadores del receptor de angiotensina II como telmisartán) se utilizan con la esperanza de que puedan limitar algunos de los efectos perjudiciales de la angiotensina. II que puede ocurrir en perros y gatos con enfermedad renal crónica y posiblemente limitar la progresión de la enfermedad.
Estos medicamentos pueden tener solo un efecto moderado sobre la presión arterial sistémica, y algunos perros y gatos con enfermedad renal crónica y presión arterial alta pueden requerir medicamentos adicionales, generalmente un medicamento que bloquea el efecto del calcio en la constricción de los vasos sanguíneos (amlodipino). A veces puede ser difícil saber si un gato o un perro realmente tiene presión arterial alta que necesita ser tratada porque los perros y gatos (como muchas personas) están sujetos a lo que se llama «artefacto del pelaje blanco».
Este término se refiere a la observación de que la presión arterial de algunas personas aumenta cuando van al consultorio del médico y están preocupadas por su presión arterial. Los perros y gatos obviamente no se preocupan por su presión arterial, pero por lo general están muy nerviosos cuando los llevan al veterinario. Por tanto, puede producirse un efecto similar.
Requiere un paciente Técnico bien capacitado que mide la presión arterial de la mascota de manera cuidadosa y repetida (a menudo en la presencia tranquilizadora del dueño de la mascota) para tratar de determinar si el animal realmente tiene presión arterial alta que requiere tratamiento. Sin embargo, es importante establecer si un perro o un gato con enfermedad renal crónica tiene presión arterial alta porque la hipertensión es una complicación tratable que, si se controla adecuadamente, puede mejorar el bienestar de la mascota y posiblemente ralentizar la progresión. de la enfermedad renal.
Algunas mascotas con enfermedad renal avanzada desarrollan problemas que surgen de la función del riñón en la regulación de la producción de glóbulos rojos y el equilibrio del calcio. En tales pacientes, se pueden usar medicamentos adicionales como eritropoyetina y calcitriol. El uso de estos medicamentos requiere un conocimiento sofisticado de las anomalías que pueden ocurrir en la enfermedad renal avanzada y es mejor que los utilicen los especialistas en medicina interna veterinaria junto con los propietarios que comprendan las posibles complicaciones de dicho tratamiento.
En algunos casos, se puede enseñar a los propietarios a administrar líquidos que contienen electrolitos, como la solución de lactato de Ringer, por vía subcutánea (es decir, debajo de la piel) a sus gatos o perros pequeños con enfermedad renal crónica cuando el animal no come ni bebe lo suficiente como para mantener su hidratación.
Sin embargo, hacerlo con éxito requiere un propietario que no sea aprensivo con las agujas y una mascota que tolere el tratamiento en casa con una moderación mínima. A veces, en gatos con enfermedad renal crónica avanzada, se puede colocar una sonda de alimentación a largo plazo en el estómago (es decir, una sonda de gastrostomía) que permitirá al propietario administrar fácilmente alimentos licuados, agua y medicamentos. Muchos gatos con enfermedad renal crónica pueden tolerar increíblemente bien la sonda de gastrostomía.
Resultado para perros y gatos con enfermedad renal
Los propietarios a veces preguntan cuánto tiempo vivirá su mascota con enfermedad renal crónica. Es imposible predecir con certeza cuánto tiempo vivirá un perro o un gato con enfermedad renal crónica porque la tasa de progresión de la enfermedad renal crónica varía considerablemente entre los animales individuales.
El veterinario puede hacerse una idea de la tasa de progresión de la enfermedad renal crónica de un animal individual si sigue la concentración de creatinina en la sangre durante muchos meses y se utiliza la tendencia de cambios en la concentración de creatinina sérica a lo largo del tiempo para estimar la rapidez la enfermedad renal está progresando.
Seguir la progresión de esta manera también puede ayudar al veterinario a determinar si los cambios en el tratamiento médico están ayudando a ralentizar la velocidad de progresión de la enfermedad.
10 de julio de 2019 IRIS-KIDNEY
Helmintos (Gusanos) Gastrointestinales en Gatos
Alta prevalencia de la infección encubierta por helmintos gastrointestinales en los gatos
La flotación fecal se utiliza de forma rutinaria para identificar las infecciones por helmintos felinos en la práctica clínica, pero se sabe que tiene limitaciones de sensibilidad, en particular para los cestodos.
Para determinar la prevalencia de helmintos en una población contemporánea de gatos y evaluar la capacidad de la flotación fecal para detectar estas infecciones, se recuperaron helmintos del tracto intestinal de 116 gatos adultos eutanasiados por un refugio de control de animales en el noreste de Oklahoma.
Los resultados se compararon con los de la flotación fecal realizada mediante técnicas pasivas y centrífugas.
Se identificaron helmintos en el (67,2%) de los gatos, incluyendo:
- Toxocara cati (48/116; 41,4%)
- Ancylostoma tubaeforme (8/116; 6,9%)
- Dipylidium caninum (40/116; 34,5%)
- Taenia taeniaeformis (30/116; 25,9%).
Los gatos con T. cati tenían una probabilidad significativamente mayor de albergar T. taeniaeformis (P = 0,001) que los gatos sin áscaris.
La flotación fecal centrífuga con solución azucarada identificó 37/48 (77,1%) infecciones por T. cati, 8/30 (26,7%) infecciones por T. taeniaeformis, y ninguna infección por D. caninum.
Se detectaron proglótidos en el examen externo en el 19,0% (12/63) de los gatos con cestodos. Los cestodos estaban presentes en más de la mitad de los gatos examinados en este estudio, pero la la mayoría de estas infecciones no eran evidentes por la detección de proglótidos externos o la recuperación de los estadios característicos en la flotación fecal. estadios característicos en la flotación fecal.
Peritonitis infecciosa felina
Uno de los virus felinos más desconocidos y enigmáticos es el coronavirus felino, el virus responsable de la peritonitis infecciosa felina (PIF). De hecho, el virus causante de la PIF, el coronavirus felino (FCOV), es muy común entre los gatos, especialmente en los hogares con varios gatos, criaderos y refugios.
Las situaciones de varios gatos de varios años de duración probablemente tendrán un roce con la PIF. No es motivo de miedo ni de ostracismo. Sin embargo, es una razón para esforzarse en comprender esta enfermedad y sus medios de control.
Aunque la primera descripción de la peritonitis infecciosa felina fue comunicada por la Dra. Jean Holzworth en 1963, hay informes de casos clínicos que probablemente sean PIF que se remontan a 1914. A pesar de que conocemos este virus desde hace mucho tiempo, sabemos frustrantemente poco sobre él.
La investigación realizada en los últimos 10 años está arrojando poco a poco más luz sobre este problema de salud felino siempre presente. Este artículo pretende presentar parte de la información más reciente y cambiar algunas de las ideas más antiguas que aún se encuentran en la prensa y otros medios de comunicación.
El coronavirus felino actúa de forma diferente a cualquier otro virus felino en varios aspectos importantes:
a) Los anticuerpos sistémicos no tienen ninguna función protectora para el gato y pueden desempeñar un papel en la propia enfermedad PIF.
b) Los títulos de anticuerpos no tienen sentido para el diagnóstico de la PIF o el pronóstico; la detección del coronavirus felino tampoco es diagnóstica, y actualmente no existe ninguna prueba que pueda distinguir el virus de la PIF de la forma entérica del FCOV.
c) Existe una vacuna, pero no hay consenso sobre su eficacia o seguridad En primer lugar, algunas notas sobre la terminología.
PIF es el término para la enfermedad clínica asociada a la infección por coronavirus felino. La forma benigna común del coronavirus felino se denomina FECV (coronavirus entérico felino). Cuando el FECV ha mutado a una forma causante de la enfermedad, se denomina FIPV (virus de la peritonitis infecciosa felina). Los coronavirus felinos en general se denominan FCOV.
El FECV es un virus felino muy común y altamente infeccioso. Pertenece al género Coronavirus, que tiene miembros que infectan a otras especies (hombre, cerdo, ganado, aves, perros). La mayoría de los gatos con FECV (alrededor del 90% o más) permanecen sanos. Pero en un pequeño número de casos, la infección por FECV es el primer paso en una cadena de acontecimientos que conducen a la PIF.
Esto ocurre porque los coronavirus están formados por un gran número de nucleótidos, la unidad básica del material genético, y son muy propensos a las mutaciones. A medida que un virus se reproduce, se cometen errores al copiar estos nucleótidos. Cuantos más nucleótidos, más errores son posibles. Aunque la mayoría de estos errores son inofensivos, algunos tienen el efecto de dar al FECV la capacidad de causar enfermedades.
Estas cepas mutantes del FECV se denominan FIPV. La mutación o mutaciones precisas que conducen al desarrollo de la enfermedad no se han aclarado. Existen varias posibilidades, con Se han observado cambios en varios genes en el FIPV, pero no se ha llegado a un consenso sobre qué mutaciones específicas son responsables de causar la enfermedad letal.
Investigaciones recientes han demostrado que los FECV mutantes surgen dentro de un gato individual. Por lo tanto, ahora sabemos que la gran mayoría de los gatos no se «contagian» de la PIF, sino que la desarrollan ellos mismos a partir de su propio FECV mutante. El FECV no patógeno vive y se replica dentro de las células del tracto intestinal y puede ser eliminado en las heces.
Pero el FIPV (la forma mutante del FECV) ha desarrollado la capacidad de vivir y replicarse dentro de un tipo de glóbulo blanco del sistema inmunitario que se llama monocito (cuando está en la sangre) y macrófago (cuando está en los tejidos). Esta capacidad del virus de replicarse a altos niveles en los monocitos y macrófagos es fundamental para el desarrollo de la PIF.
Los virus de la PIF son capaces de propagarse por todo el cuerpo del gato y ya no se localizan en el tracto intestinal, por lo que rara vez se eliminan en las heces. La transmisión de la PIF de gato a gato se considera rara. Este hecho ha hecho que los principales investigadores de la PIF afirmen que es poco probable que los gatos enfermos de PIF sean un riesgo para otros gatos y, por tanto, no es necesario aislarlos.
Una investigación reciente ha identificado mutaciones en el FCOV que se encuentran en tejidos distintos de los intestinos. Estas mutaciones, que se producen en un gen (el gen 3c) nunca se habían identificado en los virus encontrados en los intestinos.
Los investigadores especulan con la posibilidad de que este gen sea necesario para la replicación intestinal eficiente, y que su mutación provoque la pérdida de esta capacidad. Por tanto, esta mutación puede conducir a un aumento de la virulencia del virus, pero impedir su replicación en el intestino, evitando así la excreción en las heces del gato afectado.
Un gatito enfermo con la forma seca de la PIF.
Se ha estimado que en los hogares con varios gatos en los que se ha introducido el FECV, el 80%-90% de todos los gatos estarán infectados. En la población felina general, las tasas de infección pueden alcanzar el 30%-40%.
Las situaciones en las que hay varios gatos y los criaderos son especialmente propensos a ser positivos al FECV, ya que el tráfico de gatos y gatitos dentro y fuera del establecimiento es habitual. Sin embargo, la incidencia de casos de PIF es bastante baja en comparación. En general, la mayoría de estos establecimientos experimentan mucho menos del 10% de pérdidas por PIF a lo largo de los años.
Se han documentado casos raros en los que una aparente epidemia de PIF se asocia con tasas de mortalidad superiores al 10% en un corto periodo de tiempo. Un posible factor de estas epidemias es la diseminación de virus virulentos, una situación poco común. Normalmente, las pérdidas son esporádicas e imprevisibles.
Las edades máximas de pérdidas por PIF son de 6 meses a 2 años (con la mayor incidencia a los 10 meses de edad). La inmunidad a la PIF asociada a la edad parece ser posible, aunque se han notificado casos de PIF en gatos de edad avanzada. No se ha demostrado que se produzca la transmisión de la PIF de una madre a sus gatitos aún no nacidos, pero la transmisión del FCOV de la madre a los gatitos es común.
¿Cuáles son los factores que predisponen a un pequeño porcentaje de gatos con FECV a desarrollar PIF?
La investigación está tratando de encontrar más respuestas a esta pregunta, pero algunos hechos están quedando claros. La Dra. Janet Foley y el Dr. Niels Pedersen, de la Universidad de California en Davis, han identificado tres factores de riesgo clave: la susceptibilidad genética, la presencia de mudadores crónicos de FECV y los entornos con muchos gatos que favorecen la propagación del FECV.
Los doctores Foley y Pedersen identificaron una predisposición genética al desarrollo del FIP en 1996. Examinaron los datos de pedigrí y de salud de 10 generaciones de gatos en varios criaderos de raza pura y descubrieron que la heredabilidad de la susceptibilidad a la PIF podría ser muy alta (alrededor del 50%).
Es probable que sea un rasgo poligenético más que un simple modo de herencia dominante o recesivo. La endogamia, por sí misma, no es un factor de riesgo. Varias razas, como el bengalí, el birmano y el himalayo, son más propensas a desarrollar la PIF. Además, también se ha documentado la susceptibilidad por líneas familiares. La selección de la resistencia general a la enfermedad es una herramienta útil para los criadores.
La enfermedad en sí está mediada principalmente por la respuesta inmunitaria al virus, más que por el propio virus. El virus mutante se replica eficazmente en los monocitos y macrófagos de todo el cuerpo.
En los gatos que desarrollan la PIF, el virus no se elimina eficazmente por razones que siguen siendo desconocidas. Estos animales tienen una buena respuesta de anticuerpos, pero ésta es ineficaz para eliminar el virus – los anticuerpos se dirigen principalmente a los virus fuera de las células infectadas.
La eliminación efectiva del virus requiere una inmunidad mediada por células, en la que las células del sistema inmunitario se dirigen a las células infectadas, eliminando así estas «fábricas de virus». La razón por la que algunos gatos montan esta respuesta ineficaz es objeto de mucha investigación y, como se ha sugerido anteriormente, probablemente tenga un componente genético. El probable defecto en la inmunidad contra la PIF está en la inmunidad mediada por células.
Este tipo de inmunidad es importante en la defensa contra los patógenos que se replican dentro de una célula (a diferencia de los que colonizan los espacios extracelulares). Por lo tanto, es probable que los gatos susceptibles a la PIF también sean susceptibles a otras infecciones, especialmente a las infecciones fúngicas y víricas.
Este hallazgo ofrece a los criadores la posibilidad de lograr el éxito en la reducción del riesgo de PIF utilizando el análisis del pedigrí para seleccionar gatos de cría de orígenes familiares que tengan una fuerte resistencia a la PIF y a otras enfermedades infecciosas.
Por lo tanto, para producir PIF, se necesita no sólo el virus mutante, sino un gato predispuesto a montar una respuesta inmune ineficaz al virus – el virus «correcto» y el gato «correcto». Por eso la PIF es poco común, aunque la infección por el FCOV está muy extendida entre los gatos.
Las lesiones de la PIF surgen de la respuesta inmunitaria al virus. Las células infectadas se acumulan a lo largo de las paredes de los vasos sanguíneos, e incluso migran al tejido circundante. La respuesta inapropiada del sistema inmunitario, mediada por anticuerpos, provoca daños en los tejidos en estos lugares a través de diversos mecanismos.
Los llamados «transeúntes inocentes» -células no infectadas- suelen morir en el proceso. Esto conduce a una intensa respuesta inflamatoria que puede ser generalizada a lo largo de los vasos sanguíneos (PIF efusiva) o puede estar localizada en tejidos específicos, como el ojo o el riñón (PIF no efusiva).
Como esta respuesta de anticuerpos es ineficaz para eliminar la infección, el virus sigue replicándose y acumulándose, al igual que la respuesta inflamatoria. Esto progresa a un fallo multiorgánico e inevitablemente a la muerte.
Hay dos formas de PIF. La forma efusiva (o húmeda) se caracteriza por la acumulación de líquido en el pecho o el abdomen. Este líquido tiene un alto contenido en proteínas y suele ser de color amarillo.
El líquido amarillo encontrado en el abdomen de un gatito que murió de PIF húmeda.
La forma no efusiva (o seca) de la PIF se caracteriza por lesiones inflamatorias llamadas piogranulomas que pueden encontrarse en casi cualquier órgano del cuerpo, incluido el sistema nervioso. Signos de la enfermedad comunes a las formas efusiva y no efusiva de la PIF incluyen pérdida de apetito, pérdida de peso, letargo y fiebre fluctuante que no responde a los antibióticos. Los gatos con la forma efusiva pueden desarrollar un abdomen hinchado o dificultad para respirar debido a la acumulación de líquido.
Un gatito con el abdomen distendido típico de la forma húmeda de la PIF.
Como ocurre con muchos aspectos de la PIF, las pruebas siguen siendo problemáticas. Hasta la fecha, no hay forma de detectar el riesgo de que los gatos sanos desarrollen la PIF. Los títulos de anticuerpos están poco correlacionados con el riesgo de PIF y no deberían usarse para cribar gatos sanos.
Además de los problemas de interpretación de estas pruebas de anticuerpos, hay problemas con el control de calidad del laboratorio. Además, los gatos que han sido vacunados con algunos tipos de vacunas pueden dar positivo en las pruebas de anticuerpos de coronavirus debido a la reacción cruzada entre los componentes del cultivo celular utilizado para producir la vacuna y los componentes del sistema de prueba.
Sigue siendo cierto que un título de anticuerpos negativo no descarta la PIF. Tampoco un título de anticuerpos positivo descarta la PIF como diagnóstico, incluso si ese título es muy alto.
Encontrar el virus en sí en un gato tampoco es un diagnóstico de PIF. Como ya se ha dicho, el virus es común y puede encontrarse en la sangre de gatos infectados pero sanos. En la actualidad, algunos laboratorios ofrecen análisis de sangre basados en el ADN que supuestamente son específicos para la PIF.
Sin embargo, no hay estudios publicados que hayan identificado la diferencia genética entre el FECV y el FIPV, y la mayoría de los expertos dudan de la validez de estas pruebas. Una prueba más reciente de la Universidad de Auburn, denominada prueba de ARNm para coronavirus, detecta el virus que se replica activamente fuera del tracto intestinal. Este enfoque es prometedor como ayuda en el diagnóstico de la PIF, ya que en la PIF se produce una replicación eficiente fuera del intestino.
Pero el hecho es que no tenemos ninguna prueba de detección de la PIF en gatos sanos. Tampoco tenemos una forma infalible de diagnosticar la PIF en un gato enfermo. Y siempre hay que tener en cuenta que ninguna prueba actual puede distinguir el FCOV que causa poca o ninguna enfermedad del FCOV que conduce a la PIF.
El Dr. Andrew Sparkes y sus colegas de la Universidad de Bristol (Inglaterra) han sugerido que la combinación de los resultados de varias pruebas (por ejemplo, niveles de globulina, recuento de linfocitos) con los hallazgos clínicos y el título de anticuerpos puede ayudar a descartar el PIF con cierto grado de certeza.
De hecho, la combinación de los resultados de las pruebas que se correlacionan con la PIF (construyendo el «muro de ladrillos» para el diagnóstico de la PIF, en el que cada ladrillo es un resultado de prueba independiente), así como el descarte de otras enfermedades, sigue siendo el único medio fiable de diagnóstico antemortem. El estándar de oro sigue siendo el examen del tejido afectado mediante una biopsia o los hallazgos en la necropsia.
Por desgracia, no se conoce ningún tratamiento eficaz para los gatos con PIF. Los tratamientos están dirigidos a los cuidados paliativos y a la comodidad del paciente. Los fármacos que suprimen la respuesta del sistema inmunitario al PIFV (como la prednisona) pueden estabilizar temporalmente a los pacientes.
Las terapias más recientes, como el interferón felino recombinante y la pentoxifilina, han mostrado un éxito limitado en un pequeño número de pacientes, pero requieren más investigación antes de poder recomendarlas. El interferón felino no está disponible en todos los países.
Recientemente, un nuevo fármaco probado en tres gatos con la forma seca de la PIF demostró su eficacia para prolongar la vida y aliviar los signos. El fármaco, un inmunoestimulante de polipropileno, es un biológico veterinario en investigación y actúa sobre los linfocitos responsables de la inmunidad celular efectiva.
En este estudio, dos gatos con PIF seguían vivos dos años después del diagnóstico, mientras que uno sobrevivió 14 meses. Se están realizando más estudios para evaluar su potencial para el tratamiento de la PIF.
Lamentablemente, la mayoría de los pacientes acaban deteriorándose hasta el punto de que se opta por la eutanasia humanitaria.
¿Cómo se puede controlar la PIF?
Además de los esfuerzos en la cría de animales resistentes, es importante prevenir o reducir la incidencia de la infección por FCOV. El FECV se propaga principalmente por la vía fecal-oral grado, a través de la saliva o las gotitas respiratorias. El virus puede persistir en el medio ambiente en las heces secas de la arena de los gatos durante 3 a 7 semanas, por lo que es importante una limpieza escrupulosa de las jaulas y las bandejas de arena para reducir la cantidad de virus en el medio ambiente.
Afortunadamente, el FECV es susceptible a los desinfectantes y detergentes más comunes. Es importante tener un número adecuado de bandejas de arena. Las bandejas de arena deben mantenerse alejadas de los comederos y la arena derramada debe aspirarse regularmente del suelo.
La investigación ha demostrado que hay dos patrones principales que se producen con la infección por FECV. La mayoría de los gatos se infectan y se recuperan, pero no son inmunes. Son susceptibles de reinfectarse la próxima vez que entren en contacto con el virus. Un pequeño número de gatos se infectan pero no se recuperan.
Se convierten en excretores persistentes del FECV en el criadero o refugio y son la fuente de reinfección para los demás gatos, aunque puede que nunca enfermen. Por lo tanto, la clave para eliminar el FECV (y por lo tanto el riesgo de PIF) en un criadero u otro establecimiento de varios gatos sería la identificación y eliminación de los excretores crónicos.
Actualmente, sin embargo, no hay una manera fácil de determinar qué gatos en un entorno multigato son excretores persistentes. El título tradicional de anticuerpos para el FECV no puede utilizarse de forma fiable para determinar qué gatos son excretores crónicos. La herramienta más efectiva y práctica es el análisis por PCR de las heces para detectar la presencia del FECV, una prueba que todavía no está ampliamente disponible.
Dado que la excreción del virus puede ser intermitente, es necesario analizar varias muestras a lo largo del tiempo. El Dr. Hans Lutz de la Universidad de Utrecht ha demostrado que la PCR en cuatro hisopos fecales tomados a intervalos de una semana puede determinar el estado de excreción de coronavirus de un gato.
Además de seleccionar animales reproductores resistentes a la enfermedad, los criadores, los gestores de refugios y otros hogares con varios gatos pueden poner en marcha prácticas de cría que desalienten la propagación del FECV y el desarrollo del FIP. Los entornos con muchos gatos favorecen la transmisión del FECV, que es muy contagioso.
La Dra. Diane Addie, de la Universidad de Glasgow (Escocia), recomienda que la forma ideal de alojar a los gatos en criaderos es individualmente. Sin embargo, como esto no siempre es posible, recomienda que se mantengan en grupos estables de no más de 3 ó 4. Los gatitos deben permanecer en grupos de edades similares y no mezclarse con los adultos en el criadero. Cualquier medida que reduzca el estrés ambiental y social de la población de gatos tendrá un efecto beneficioso.
El Dr. Addie también ha descrito un método para el destete temprano y el aislamiento de los gatitos nacidos de madres positivas al FECV diseñado para prevenir la infección de los gatitos. Implica técnicas rigurosas de lactancia de barrera para evitar la propagación del FECV, que es muy contagioso, por lo que no es apto para todos los criadores o criaderos.
El procedimiento consiste en aislar primero a la madre preñada en una zona separada para tener a los gatitos. Cuando tienen entre 5 y 6 semanas de edad (en el momento en que la inmunidad materna al FECV está disminuyendo), los gatitos se separan de la madre y se aíslan solos. Algunas de las dificultades de este método tienen que ver con los estrictos procedimientos de control de la infección necesarios y las posibles dificultades para socializar a los gatitos.
Los criadores también han informado de que algunos gatitos destetados a una edad temprana pueden tener problemas de comportamiento, como mamar de forma inapropiada a sus compañeros de camada. Cuando se practica adecuadamente, no sólo se pueden producir gatitos negativos al FECV, sino que los gatitos suelen ser menos propensos a las enfermedades respiratorias y otras dolencias comunes de los gatitos.
Probablemente una de las áreas más controvertidas en cualquier debate sobre el FIP es Primucell FIP, la vacuna fabricada por Pfizer Animal Health, disponible desde 1991. La vacuna es un mutante vírico modificado y sensible a la temperatura
La vacuna es un mutante vírico modificado y sensible a la temperatura, autorizado para su uso intranasal en gatos de al menos 16 semanas de edad. El fabricante recomienda la revacunación anual, aunque no se dispone de estudios sobre la duración de la inmunidad. La vacuna estimula la inmunidad local y también puede producir un título de anticuerpos. La evaluación de los riesgos y beneficios asociados a esta vacuna es una empresa difícil y ha generado mucha controversia.
Dado que la PIF es una enfermedad grave y mortal, la seguridad de cualquier vacuna es una consideración primordial. El Dr. Fred Scott, del Centro de Salud Felina de Cornell, concluyó en un artículo publicado recientemente que los riesgos asociados a la vacuna Primucell contra la PIF son mínimos en la mayoría de las situaciones.
Señala que la vacuna se ha utilizado durante muchos años sin que haya aumentado la incidencia de la PIF.
En varios laboratorios surgieron informes preocupantes sobre un fenómeno llamado «aumento de la infección dependiente de anticuerpos» (ADE), en el que los gatos vacunados con vacunas contra la PIF y desafiados experimentalmente con el virus desarrollaron una enfermedad acelerada en lugar de estar protegidos.
No se sabe si el fenómeno del ADE se produce en el mundo real y no hay una manera fácil de averiguarlo. Si se produce, es probable que sea un acontecimiento poco común, pero la posibilidad sigue siendo preocupante.
Por otro lado, los beneficios de la vacuna Primucell contra la PIF parecen ser escasos. La mejor eficacia reportada para la vacuna se observa cuando los gatos FCOV negativos de al menos 16 semanas de edad fueron vacunados dos veces (con 3 semanas de diferencia), en un estudio de la Dra. Nancy Reeves publicado en 1995. En este estudio, los gatos negativos a los anticuerpos FCOV fueron vacunados antes de entrar en un gran refugio de gatos donde la PIF era endémica.
Los gatos vacunados experimentaron una tasa de mortalidad significativamente menor que los gatos no vacunados. La eficacia de la vacunación se calculó en un 75% (fracción prevenible).
En los criaderos donde la PIF es endémica, los estudios han demostrado que la vacuna no tiene ningún efecto sobre la incidencia de la enfermedad. Una de las razones puede ser que la mayoría de los gatitos de los criaderos se infectan entre las 6 y las 10 semanas de edad, mucho antes de las 16 semanas para las que está autorizada la vacuna.
Una vez que un gato está infectado por el FCOV, la vacuna no tiene ningún beneficio. Algunos propietarios de criaderos han estado utilizando la vacuna a edades inferiores a las 16 semanas para evitar este problema. El Dr. Johnny Hoskins ha esbozado un protocolo de vacunación para los criaderos que experimentan pérdidas de PIF en gatitos de menos de 16 semanas de edad. Recomienda administrar la vacuna a las 9, 13 y 17 semanas, con una revacunación anual posterior.
El uso de este protocolo debe hacerse con el conocimiento de que no se han realizado estudios controlados en gatitos de menos de 16 semanas de edad y que este es un uso fuera de etiqueta. Parece que el uso de la vacuna según las instrucciones del fabricante se limita a la vacunación de gatos con anticuerpos FCOV negativos que entran en situaciones de alto riesgo, como criaderos y refugios.
En conclusión, se ha descubierto mucho sobre la PIF, pero el panorama está lejos de ser completo. A medida que se descubra más, mejorará nuestra comprensión, nuestra capacidad de diagnóstico y nuestra capacidad de tratamiento y control de esta terrible enfermedad.
Peritonitis infecciosa felina (parte1)
Legendre, A.M. and J.W. Bartges, Effect of polyprenyl immunostimulant on the survival times of three cats with the dry form of feline infectious peritonitis. Journal of Feline Medicine & Surgery, 2009. 11(8): p. 624-626.
La peritonitis infecciosa felina (FIP) es una enfermedad importante incomprensible y clínica de gatos causados por biotype virulento de coronavirus felino. A pesar de que la enfermedad es relativamente común, los veterinarios estan enfrentados con un dilema frustrante porque no hay ninguna prueba individual que sean fiables para el diagnóstico de FIP, el cuadro clínico es muy variable, y no hay ningún tratamiento eficaz conocido. El Polyprenyl immunostimulant (PI) es un biológico veterinario investigational fabricado por el Sass & Sass, Inc y consiste de una mezcla de phosphorylated, polyisoprenols lineal. Un caso de la universidad de Tennessee describe a tres gatos con la forma (no efusiva) seca de FIP tratado con la PI. Los gatos fueron tratados con dosis variadas de la medicina, y tanto por rutas subcutáneas como por orales. Dos de los tres gatos todavía estaban en el tratamiento y estaban vivos y bien 2 años después del diagnóstico. El tercer gato sobrevivió 14 meses, pero fue tratado durante sólo 4.5 meses. Los investigadores concluyen que los estudios adicionales para tasar la eficacia terapéutica de la PI para el tratamiento de FIP son garantizados.
LESIONES EN LA PIEL ASOCIADAS CON FIP
Declercq, J., H. De Bosschere, et al. (2008). «Papular cutaneous lesions in a cat associated with feline infectious peritonitis.» Vet Dermatol 19(5): 255-8.
Este papel describe lesiones extrañas asociadas con un caso de la peritonitis infecciosa felina (FIP) – ligeramente levantó papules intradermales que no eran dolorosos, ni picantes. El gato domestico de pelo corto,macho intacto de 7 meses también tenía otros indicadores de FIP, como fiebre, uveitis anterior, angustia respiratoria, y anormalidades de riñón. Las lesiones de piel estaban en el cuello y tórax y difíciles de ver en estas áreas pelo. El análisis de Histopathologic de estas lesiones junto con immunohistochemistry reveló lesiones FIP típicas. De ser descubierto temprano en el proceso de enfermedad, el análisis de lesiones de piel similares puede ayudar a proporcionar un diagnóstico.
PERITONITIS INFECCIOSA FELINA( PIF)
Peritonitis infecciosa felina (PIF) es una enfermedad viral de gatos causada por determinadas cepas de un virus llamado virus del coronavirus felino. La mayoría de cepas del coronavirus felino no son virulentas, lo que significa que no causa enfermedad, y se conocen como coronavirus entérico felino. Los gatos infectados con un coronavirus felino en general no muestran ningún síntoma durante el inicio de la infección viral, y la respuesta inmune se produce con el desarrollo de anticuerpos antivirales. En un pequeño porcentaje de los gatos infectados (5 a 10 por ciento), ya sea por una mutación del virus o por una aberración de la respuesta inmune, la infección avanza en clínica PIF.El virus se denomina virus peritonitis infecciosa felina (PIFV).
Con la asistencia de los anticuerpos que se supone deben proteger al gato, los glóbulos blancos están infectadas con el virus, estas células y luego transportan el virus en todo el cuerpo del gato. Una intensa reacción inflamatoria se produce en torno a los vasos en los tejidos donde se localizan estas celulas infectadas, a menudo en el abdomen, riñón, o el cerebro. Es esta interacción entre el cuerpo del propio sistema inmune y el virus que es el responsable de la enfermedad.
Una vez que un gato desarrolla PIF clínica que comprenda uno o muchos sistemas del cuerpo del gato, la enfermedad es progresiva y es casi siempre fatal.
La causa precisa de FIP es confusa pero hay dos hipótesis principales. En primer lugar, que una mutación ocurra, sera lo que favorezca la réplica viral en monocytes y macrophages . Esto ha sido llamado la teoría de mutación interna, aunque ninguna mutación consecuente haya sido identificada aún. En apoyo de esta hipótesis es la presencia de tensiones muy virulentas de FCoV que son capaces de consecuentemente inducir FIP, aunque en condiciones experimentales . La segunda hipótesis para el desarrollo de FIP es que cualquier FCoV puede causar FIP, pero que la carga viral y la respuesta inmune del gato determinan si FIP desarrollará Es probable que ambos factores, viral e inmunidad , desempeñen un papel en el desarrollo de FIP.
La mayoría de los gatos que elaborar PIF son menores de dos años, pero los gatos de cualquier edad pueden desarrollar la enfermedad.
PIF NO es una enfermedad altamente contagiosa, ya que en el momento en que el gato desarrolla la enfermedad clínica sólo una pequeña cantidad de virus está siendo excretada.El coronavirus felino se puede encontrar en grandes cantidades en la saliva y las heces de gatos durante la infección aguda, y en menor medida en los gatos recuperados o portadores, por lo que se puede transmitir a través del contacto gato a gato y exposición a heces. El virus también puede vivir en el medio ambiente durante varias semanas. Los excrementos son la fuente principal de FCoV y se cree que el modo principal de la transmisión es la ruta fecal y oral, las bandejas del gato representan la fuente principal de infección en grupos de gatos.
La contaminación vía saliva puede ocurrir en grupos de gatos en contacto o compartiendo platos de comida. La transmisión transplacentaria ha sido descrita de una madre que desarrolló la enfermedad durante el embarazo , pero es rara. Los gatos susceptibles con mayor probabilidad serán infectados por FCoV de gatos asimtomaticos.La transmisión de FIP se considera improbable en condiciones naturales aunque haya sido demostrado experimentalmente.
Los gatos que han sido expuestos inicialmente al coronavirus no suelen mostrar ningún síntoma aparente. Algunos gatos pueden mostrar leves síntomas del tracto respiratorio superior, tales como estornudos, ojos llorosos y descarga nasal. Otros gatos pueden experimentar una leve enfermedad intestinal y mostrar síntomas como diarrea.
Sólo un pequeño porcentaje de gatos que están expuestos al coronavirus felino desarrollar PIF y esto puede ocurrir semanas, meses o incluso años después de la exposición inicial.
En los gatos que desarrollan PIF, los síntomas pueden aparecer de repente ya que se los gatos tienen una asombrosa capacidad para enmascarar la enfermedad hasta que se encuentran en un estado de crisis.
Una vez que desarrollan los síntomas, a menudo existe una creciente gravedad en el transcurso de varias semanas, que terminó en la muerte. En general, estos gatos primero desarrollan síntomas inespecíficos, tales como pérdida de apetito, pérdida de peso, depresión, pelo áspero, y la fiebre.
Hay dos formas principales de la PIF, una efusiva, o «húmeda», y no efusiva, o «seca». En general, los gatos se presentan los signos de la PIF no efusiva forma más lentamente que la forma efusiva. Los síntomas generalmente incluyen la pérdida de peso crónica,depresión, anemia, y una fiebre persistente que no responden a terapia antibiótica.
En la forma efusiva de PIF se caracteriza por una acumulación de líquido en el abdomen, o menos comúnmente en el pecho. A principios de la enfermedad, el gato exhibe síntomas similares a la forma seca, entre ellos pérdida de peso, fiebre, pérdida de apetito y letargo. En la forma húmeda de la enfermedad a menudo progresa rápidamente, y el gato rápidamente aparece el vientre hinchado debido a la acumulacion de liquido en el abdomen. Cuando la acumulación de líquido se convierte en excesiva, puede resultar difícil para el gato a respirar normalmente.
El FIP puede ser difícil de diagnosticar debido a que cada gato puede mostrar diferentes síntomas que son similares a los de muchas otras enfermedades.
Uno de los aspectos más difíciles de la PIF es que no existe una simple prueba diagnóstica. La prueba ELISA, IFA, y virus neutralization pruebas de detección de la presencia del coronavirus anticuerpos en un gato, pero estas pruebas no pueden diferenciar entre las distintas cepas de coronavirus felino. Un resultado positivo significa sólo que el gato ha tenido un antes la exposición al coronavirus, pero no necesariamente una que causas PIF.
El número que se informa de estas pruebas se llama título de anticuerpos. Los titulos bajos indican una pequeña cantidad de anticuerpos contra el coronavirus, mientras que títulos altos indican una mayor cantidad de anticuerpos. Un gato sano con un alto título, sin embargo, no tiene más probabilidades de desarrollar PIF o ser portador de PIF coronavirus causante de que un gato con un titulo bajo.
Otras pruebas se han desarrollado que puede detectar las partes del propio virus. La prueba de inmunoperoxidasa detecta infectados por el virus en las células de tejidos, pero es necesaria una biopsia del tejido afectado para la evaluacion. Otra prueba de antígeno utiliza la reacción en cadena de polimerasa (PCR) para detectar el material genético viral en el tejido o fluido corporal. A pesar de que esta prueba demuestra la promesa, la PCR es actualmente sólo capaz de detectar coronavirus en general, no necesariamente las que causan la PIF.
Hasta la fecha, no hay screen para saber el riesgo de desarrollar PIF en gatos sanos, y la única manera de diagnosticar definitivamente PIF es por medio de biopsia, o el examen de los tejidos en la autopsia. En general, los veterinarios podrán basarse en el diagnóstico de presunción, que puede hacerse con un relativamente alto grado de confianza de evaluación de la historia del gato, presentando síntomas, el examen de líquido si está presente, así como los resultados de las pruebas de laboratorio de apoyo entre ellos un positivo coronavirus título de anticuerpos.
Medicamentos que han sido usados para el tratamiento de FIP
El pronóstico para gatos con FIP es muy pobre. En un estudio publicado reciente la supervivencia mediana después de el diagnóstico era 9 días. Los factores que indican un tiempo de supervivencia corto son la cuenta de linfocitos baja, bilirubina alto, la presencia de la cantidad alta de la efusión. Los gatos que no muestran ninguna mejora dentro de 3 días con poca probabilidad mostrarán cualquier ventaja del tratamiento y la eutanasia debería ser considerada.
Muchas tentativas para desarrollar vacunas eficaces y seguras para proteger a gatos contra FIP. Lamentablemente la mayor parte de estos estudios fallaron, con ADE vigilado en varios procesos. Actualmente hay sólo una vacuna comercial disponible (Primucell ©, Pfizer). Esta vacuna está disponible en los EE. UU y algunos países europeos..
El Primucell ® contiene a un mutante sensible de temperaturas del tipo 2 FCoV estiran DF2. La vacuna es administrada intranasalmente y objetivos en la inducción de respuestas inmunes mucosal locales por la inducción de IgA y la célula medió la inmunidad. Sin embargo la vacuna también induce seroconversion, aunque los titulos sean generalmente bajos. Hay controversia considerable en cuanto a la seguridad y la eficacia de esta vacuna.
La vacuna contiene un tipo 2 , mientras que el tipo 1 coronaviruses es más frecuente en el campo. Los estudios diferentes de la eficacia de vacunación en la inducción de la protección contra la enfermedad han sido realizados, tanto en condiciones experimentales como de campañaAunque algunos estudios experimentales hayan indicado que la vacunación protege contra la enfermedad, los resultados no han sido consecuentes.
Las fracciones evitables entre 0 y el 75 % han sido relatadas . Los resultados de estudios que examinan la eficacia de protección han sido igualmente contradictorios. Ninguna diferencia en el desarrollo de FIP entre el vacunado y grupo de placebo fue encontrada cuando la vacuna estuvo usada en colonias de cría persas . En un proceso dos veces ciego incluso 609 gatos, ningunas diferencias entre el vacunado y grupo de placebo fueron encontradas durante los 150 primeros días después de la vacunación. Sin embargo, después de 150 días, menos casos FIP ocurrieron en el grupo vacunado comparado con el grupo de placebo (1 contra 7). En otro proceso, una fracción evitable del 75 % fue encontrada cuando la vacuna fue probada en un refugio de gatos muy grande en los EE. UU .
En el estudio último todos los gatitos eran seronegative antes de la vacunación. Por lo tanto puede concluirse que Primucell ® no podría ser eficaz en gatos seropositive que han sido expuestos ya a FCoV. Desde Primucell el ® está licenciado para el uso a partir de 16 semanas mayores de edad y no es eficaz en gatos más jóvenes , la mayor parte de gatitos (y sobre todo aquellos viviendo en colonias criadoras y casas de gato múltiples) han sido infectados ya y son seropositive. Esto es una limitación práctica importante para su uso. ADE que era un rasgo de algunos procesos de vacuna experimentales no ha sido vigilado en estudios , sugiriendo que la vacuna pueda ser considerada segura.
CONCLUSIÓN
Por el momento no es posible diferenciar un virus enterico común FECV del virus de FIP mutado.Ninguno de los des estudios publicados hasta el momento ha puesto de manifiesto una verdadera diferencia genéticaen tre el FECV y el FIP que pueda permitir la puesta a punto de una prueba fiable.
La mayor parte de los gatos no contrae la FIP de una fuente exterior, sino que la «cultivan» ellos mismo a partie de sus propios FECV mutantes.La transmision entre gatos de FIP es relativamente rara.Por tanto gatos afectados por esta enfermedad no suponen un riesgo para sus congéneres, por lo que, en teoria, no es necesario ponerlos en cuarentena:en todo caso el criador no debe preocuparse demasiado en caso de contacto con otros animales.
En la actualidad no se dispone de ningun medio para determinar si un gato sano portador de FCEV es susceptible a contraer FIP.Los títulos de los anticuerpos muestra correlación solo en pequeña medida con el riesgo de FIP y, por tanto,no deben servir para pronogsticar la aparicion de FIP en un gato con buena salud.Por otro lado es dificil comparar los resultados obtenidos en diferentes laboratorios,ya que no se ajustan necesariamente a las mismas normas de estandarización de las pruebas o al mismo control de calidad.
ACTUALIDAD INTERNACIONAL
Un proteinograma puede diagnosticar la Peritonitis Infecciosa Felina
Última actualización 25/02/2008@00:00:00 GMT+1
Peritonitis Infecciosa Felina (PIF) tiene dos variantes: la primera, con derrame, más fácil de diagnosticar, porque aparece un fluido abdominal. La segunda, es la variante seca, sin derrame, también conocida como no inflamatoria. Es más complicada y difícil de identificar. Para eso sugiere el uso de un proteinograma.
Una de las más interesante conferencias dictadas en el marco de las Jornadas Internacional de Medicina Felina organizadas por AAMeFe a fines del año pasado fue la que dictó el Dr. Richard Ford sobre Peritonitis Infecciosa Felina (PIF). En su charla, de alto nivel y un claro tono académico, el reconocido especialista brindó varios conceptos clave para el manejo de esta patología que tan comúnmente nos encontramos los veterinarios. Sin embargo, el concepto más interesante vino por el lado del diagnóstico, y fue un consejo bastante simple: según Ford, «con un proteinograma se puede diagnosticar la PIF».
Ford comenzó su exposición comentando que la PIF es una enfermedad que desde hace 25 años fascina a los veterinarios, por su complejidad en el diagnóstico y pronóstico. Al analizar su historia, vemos que la población más susceptible son los gatitos chicos, de dos meses a dos años de edad, pero también los gatos de más de ocho años. «¿Es más común en el macho que en la hembra? Se ha dicho muchas veces, pero esta diferencia no es tan importante, no hay predisposición de género. Lo que sí quiero que entiendan es que hay una predisposición genética para el desarrollo de la PIF. En algunas razas, como Persas o Himalayos, se observan más casos», aseguró Ford.
Luego, pasó a explicar cómo se origina la patología. Y en este punto comentó una novedad: la PIF no es contagiosa. «Hay dos tipos de coronavirus, el I y el II. El primero es benigno, pero el segundo, el que provoca la PIF, es muy virulento. Hay un sinnúmero de gatos infectados con coronavirus, se estima que son el 80%. Pero los que tienen el tipo I son portadores no enfermos, jamás presentan signos clínicos como diarrea o inflamación intestinal.
Los portadores sanos eliminan el virus a través de las heces, otros se van contagiando. Por ejemplo, los infectólogos creen que el patrón de contagio de las hembras a sus crías es por el contacto feco-oral. A medida que se va dando el contagio, también se producen mutaciones en el virus. En algunos gatos con predisposición genética, el virus muta del tipo I al II, y es en estos casos cuando se desarrolla la PIF.
Cuantas más veces se transmita el virus, más mutaciones habrá. A priori, es imposible saber qué gatos están predispuestos, y por eso puede pasar que, dentro de un mismo grupo de gatos, sólo algunos desarrollen la patología. Pero entre los que la sufren, la mortalidad es del 95%. Por eso afirmamos que la PIF no es contagiosa, y debido a esta situación es que no han funcionado hasta ahora las distintas vacunas contra PIF que fueron creadas a lo largo del tiempo», aseguró Ford.
Dentro de la presentación clínica de la PIF, el especialista señaló dos formas. La primera, más conocida, es la PIF con efusión, con derrame. Es la variante que más fácil se puede diagnosticar, porque aparece un fluido abdominal que tiene una consistencia viscosa y un color amarillento opaco, que se puede extraer y analizar. Por la naturaleza del virus, ese fluido tiene un altísimo contenido de proteínas, lo que a su vez provoca una vasculitis.
Las proteínas son tantas que a simple vista en el líquido se pueden observar pequeños coágulos, como si fueran de sangre. Este cuadro alcanza para diagnosticar PIF. Si tuviéramos que hacer un frotis en un porta o una tinción, se verían pocos neutrófilos y macrófagos, porque el derrame abdominal es hipocelular.
Según Ford, es definitorio de una inflamación piogranulomatosa, no de un pioabdomen. «Si ustedes pueden llegar a este nivel de detalle, no hay necesidad de pruebas de laboratorio para confirmar el diagnóstico. Por otra parte, el 15% de los gatos con la forma inflamatoria desarrollan un derrame pleural», comentó.
Sin embargo, el principal problema es la otra forma en la que se presenta la PIF, y que afecta a entre el 15% y 20% de los casos. Es la variante seca, sin derrame, también conocida como no inflamatoria. Es más complicada y difícil de identificar. «Creo que nosotros, si hemos tenido una animal con esta enfermedad, ni nos dimos cuenta, es muy difícil de confirmar. La diferencia entre la forma con o sin efusión es que la última es crónica y de lenta evolución.
Es una enfermedad granulomatosa caracterizada por la formación de granulomas sólidos, que es de difícil confirmación si no hacemos cirugía de abdomen. El diagnóstico se complica porque las manifestaciones en el animal pueden confundirse con una disfunción abdominal, puede aparecer algo en los ojos y en el sistema nervioso central. Los signos clínicos varían según el sitio donde está alojada la lesión. Si la PIF compromete el SNC, el pronóstico es el peor: se mueren», aseguró Ford.
La principal presentación clínica de la PIF con compromiso neurológico es la paresia posterior. La segunda, las convulsiones. La tercera, las manifestaciones oculares, son las de mejor pronóstico. Son gatos tratables con una exéresis del ojo.
Los signos son uveítis y precipitado querático (característico de la infección activa). Cualquier gato con uveítis es un diferencial importante para considerar la PIF. A medida que va cediendo la uveítis, algunos gatos formarán un coágulo de fibrina en la cámara ocular anterior. Esto confirma presencia de uveítis, no de PIF, pero es muy característico del cambio ocular que se da con la PIF.
«Hemos tenido muchos gatitos infectados que no veían bien, porque tenían desprendimiento de retina. Es muy posible ver los vasos de la retina simplemente con una iluminación dirigida. Si vemos vasitos en la retina es porque se desprendió», señaló el especialista.
Otra posibilidad, inusual, es la invaginación intestinal. Ford contó que trató un gato de dos años, que llevado al quirófano mostró múltiples granulomas en la superficie abdominal. La histología confirmó el diagnóstico. «La cirugía abdominal exploratoria, al ver las lesiones en el tejido, nos ayudó mucho, porque no había fluido», contó.
Las lesiones más fatales de la PIF son las de los tejidos, piogranulomas en riñón, bazo, intestino. «Son suficientes para el diagnóstico, pero no son la causa de la muerte. Lo que sí provoca la muerte son las pequeñitas lesiones de infarto que se ven, la vasculitis que impide la circulación. Es muy útil poder obtener una muestra de tejido de la cavidad abdominal: puede no haber granuloma, pero si la histología confirma vasculitis, estamos ante una PIF. El mejor tejido para muestrear es un ganglio mesentérico. Después, muestra de hígado, y por último de riñón», recomendó el estadounidense.
Luego, Ford criticó a los tests de diagnóstico: «Hay muchísimas pruebas que se venden en el mercado, incluso en Argentina. Pero no son buenas. Todo animal expuesto a un coronavirus dará positivo del biotipo 1, los tests sólo confirman eso. La Elisa no es válida, no se la reconoce como prueba de diagnóstico. También hay PCR para el antígeno del coronavirus, pero no diferencia biotipo 1 y 2 del coronavirus».
Y tras esta crítica, Ford soltó el concepto más interesante y práctico de toda su conferencia: «La prueba más importante para diagnosticar la PIF seca es lo más simple que se puede pedir: proteínas totales».
¿Por qué? «Simplemente determinando si el gato tiene nivel alto de proteínas totales nos alcanza para establecer el diagnóstico. Si tiene más de 7.8 gramos por decilitro, corre riesgo de PIF. Algunos podrán decir que la proteína puede estar alta por la infección o, por ejemplo, porque el gato está deshidratado. Para establecer esta diferencia hay que observar las proteínas constitutivas: albúmina, globulina».
Ford lo explicó con un ejemplo, de un gatito de dos años con 8,8 gramos de proteínas totales. «El valor normal es 6, y la distribución debería ser 3 gr. de albúmina y 3 gr. de globulina. Pero en este caso, había una enorme diferencia entre las proteínas.
La globulina estaba muy alta, pero la albúmina estaba baja, por la vasculitis que estaba sufriendo el animal. Si hubiera estado deshidratado, ambas proteínas deberían haber estado altas por igual. Esta diferencia entre albúmina baja y globulina alta es muy sugestiva de PIF. Aparentemente, el 75% de los gatos con PIF seca muestra este patrón, y también el 50% de los que sufren la forma húmeda».
¿Pero qué hacemos con el 25% de gatos con PIF seca en los que no encontramos esa diferencia entre las proteínas totales? El diagnóstico se complica aún más. En este punto, Ford recomendó ingresar a la página www.vetmed.auburne.edu, al apartado del Molecular Diagnostic Laboratory. Allí, dijo, hay información sobre un método de diagnóstico disponible en EE.UU., una transmisión reversa de la prueba de reacción de la polimerasa. Analiza específicamente el virus que se replica dentro de los macrófagos, no el virus en la sangre. El diagnóstico apunta a los ARN mensajeros que replican coronavirus en el macrófago, esto define la PIF.
Cómo tratar la patología
Según Ford, si estamos convencidos de que el gato sufre de PIF, la opción número 1 es muy barata: administrar dosis antiinflamatorias de prednisolona. El objetivo del tratamiento es reducir la vasculitis, por eso los corticoides está recomendados. La dosis es 0,5 mg/kg., dos veces por día. Y si tenemos un compromiso ocular, cualquier corticoide tópico sería adecuado.
En tanto, la abdomino-centesis se puede utilizar durante varios meses para reducir el volumen de fluido. Esos gatos llegan a vivir dos años más, y se pueden manejar a largo plazo si el dueño está de acuerdo. La calidad de vida que se logra con el tratamiento de prednisolona y la abdomino-centesis es bastante buena.
¿Por qué fracasan las diferentes vacunas desarrolladas? Porque la PIF no es contagiosa, sino que se produce por la mutación del coronavirus en los gatos con predisposición genética.
CLAVES DE LA ENFERMEDAD
• Tanto el Coronavirus Felino tipo I como el tipo II pueden causar el síndrome clínico PIF.
• Algunas razas y líneas dentro de las razas están predispuestas a la PIF. Predominan los gatos Persas, Balineses, Birmanos e Himalayos.
• El riesgo de PIF es mayor entre gatos que viven en conjunto con otros.
• La ocurrencia es mayor en cachorros. Los signos clínicos, si es que se presentan, pueden llevar varios años en desarrollarse.
http://argos.portalveterinaria.com/
FIP y GS-441524 -Peritonitis infecciosa felina (parte2)
Recomendamos leer la primera parte, para entender mejor la enfermedad.
Resumen: peritonitis infecciosa felina
La FIP se identificó por primera vez como una entidad clínica en la década de 1950. Desde entonces se ha convertido en la enfermedad infecciosa más investigada de los gatos, según Pedersen. La FIP se desencadena por mutaciones que se producen en un patógeno omnipresente y por lo demás sin importancia llamado coronavirus entérico felino (FECV). Estas mutaciones permiten que FECV escape de las células epiteliales maduras en el intestino delgado e infecte la célula más básica del sistema inmune, los macrófagos. Este nuevo virus infeccioso de macrófagos se conoce como virus FIP o FIPV.
Hay dos formas de FIP: húmedo y seco.Los gatos pueden presentarse inicialmente con una forma y luego desarrollar la otra.En la FIP húmeda, el líquido resultante de la inflamación se acumula con mayor frecuencia en el abdomen, con menos frecuencia en el tórax y ocasionalmente en otros espacios corporales como el pericardio o el escroto.En la FIP seca, el gato desarrolla lesiones similares a tumores en el abdomen, el tórax, los ojos (enfermedad ocular) y / o el cerebro (enfermedad neurológica).Los primeros signos clínicos de FIP incluyen fiebre, pérdida de apetito, pérdida de peso y depresión.Los gatos con FIP neurológica pueden desarrollar una falta de coordinación, convulsiones y demencia.La enfermedad ocular puede hacer que los ojos del gato se inflamen, descoloren o nublen, lo que perjudica la visión.
Antes de febrero de 2019, la peritonitis infecciosa felina era una sentencia de muerte garantizada para los gatos.Gracias a toda una vida de dedicación y devoción, el Dr. Niels Pedersen de UC Davis descubrió la cura para la FIP: el análogo de nucleósido GS-441524, también conocido como «GS».
Aunque GS y GC tampoco están aprobados en China, Pedersen dijo que muchos veterinarios están usando los tratamientos «sin dudarlo». Los empresarios chinos están produciendo versiones de GS y GC, en parte, para una audiencia doméstica.La propiedad de gatos está en auge en China, especialmente los gatos con pedigrí, que contraen FIP a tasas más altas que los gatos sin pedigrí.La investigación ha demostrado que la endogamia es una causa genética importante de disminución de la resistencia a la FIP.
NO hay evidencia de que los animales de compañía, como perros o gatos, puedan infectarse con el nuevo coronavirus COVID-19, según la Organización Mundial de la Salud.
Los virus corona no son nuevos para los veterinarios.A veces tratan el virus de la corona canina, y durante décadas los veterinarios no han podido tratar una mutación del virus de la corona felina, que de otro modo es benigno, que ocurre dentro de algunos gatos y se transforma de ese virus benigno en una enfermedad inmunomediada llamada peritonitis infecciosa felina (FIP) . El Dr. Niels Pedersen, distinguido profesor de la Facultad de Medicina Veterinaria de la Universidad de California en Davis,habló en el reciente Simposio de la Fundación Winn Feline que busca la FIP y ganó el pasado 16 y 17 de noviembre en la UC Davis.
Pedersen, que tardó años (con sus colegas) en comprender el FIP, con fondos de Winn Feline se acercó a Gillead Sciences, Inc. y demostró en ensayos clínicos que un compuesto llamado GS-441524 (muy similar al fármaco humano experimental Remdesivir) en realidad puede tratar FIP Sin embargo, Gillead no soltó su patente, permitiendo que el compuesto se use en medicina veterinaria.
El Dr. Pedersen perseveró junto con colaboradores de la Universidad Estatal de Kansas. Ese esfuerzo fue dirigido por Yunjeong Kim, virólogo de la Facultad de Medicina Veterinaria, quien también asistió al simposio.La Dra. Kim y sus colegas crearon un compuesto antiviral similar, conocido como GC376, que también demostró tener un alto grado de éxito en el tratamiento de la forma húmeda de FIP.
El Dr. David Bruyette, Director Médico de Anivive Lifesciences de Long Beach, CA, anunció en el simposio que la compañía está en proceso de obtener la aprobación de la FDA para GC376 para tratar la FIP.Sin embargo, verlo en el mercado podría estar muy lejos, aunque la compañía está tratando de «acelerar» con el Centro de Medicina Veterinaria de la FDA para aceptar la aprobación GC376 para uso menor para especies menores (MUMS).
Pedersen, que sabe tanto sobre los virus de la corona como cualquier persona en el planeta, sugiere que estos medicamentos quizás podrían ayudar a las personas.
Llenando un vacío para ayudar a los gatos, dado que no hay un medicamento aprobado en este momento, hay varias compañías chinas, Mutian es la más conocida, y la compañía ofrece un producto del mercado negro para los cuidadores de gatos.Como anécdota, al menos el producto Mutian trata con éxito a los gatos con FIP. ¿Podría un compuesto similar ayudar a las personas? Es una posibilidad que la compañía china también esté investigando.
No es de extrañar, algunos veterinarios están en primera línea para ayudar a las agencias gubernamentales a abordar el problema del nuevo virus corona humano COVID-19.
Gilead, una compañía biomédica que cotiza en bolsa que fabrica medicamentos para el VIH y la hepatitis C, posee la patente para GS-441524, que fue más efectiva que la GC en el tratamiento de la FIP en ensayos clínicos.GS-441524 está relacionado con un medicamento que Gilead ha desarrollado para tratar el ébola llamado GS-5734, o remdesivir .
Un portavoz de Gilead le dijo al Servicio de Noticias VIN que está postergando la concesión de licencias GS-441524 a otras partes para su desarrollo comercial hasta que remdesivir tenga la aprobación de la FDA.
Esta inacción enoja a Gingrich, quien es accionista de Gilead.»Todos los días no pasa nada, los gatos mueren en todo el mundo debido a la FIP», dijo.En junio, envió una carta al presidente y CEO de Gilead, Daniel O’Day (con copias a sus representantes electos y al presidente Donald Trump) pidiéndole a la compañía que haga más para facilitar el lanzamiento de GS al mercado.
«Con los exitosos ensayos clínicos GS-441524, todo el mundo de los gatos pensó que esta increíble cura estaría en camino al mercado», escribió.»Después de todo el trabajo y la colaboración, fue devastador saber que Gilead no permitiría la licencia de UC Davis de este fármaco que cambia el juego para su uso en gatos».
Gingrich se refiere a la investigación del Dr. Niels Pedersen, cuyos ensayos clínicos en la UC Davis, Facultad de Medicina Veterinaria, identificaron a GS como un tratamiento seguro y efectivo para la FIP.
«En este momento, se habla mucho de su compañía de manera despectiva en la comunidad de gatos», continuó Gingrich en su carta.»Como accionista, no me gusta, pero entiendo sus sentimientos. No pueden comprender por qué Gilead no ayudará a sus gatos y a más gatos a morir de FIP cuando está dentro de su poder».
Pedersen también expresó su decepción con el proceso de Gilead.
«Hemos aprendido por las malas que estas compañías farmacéuticas humanas no tienen gran interés en los productos veterinarios y la investigación basada en veterinaria», escribió en respuestas por correo electrónico a las preguntas de VIN News.»Incluso cuando probamos con éxito que uno de sus medicamentos podría curar la FIP, finalmente no pudimos convencerlos de que deberían permitir los derechos de los animales en el descubrimiento y ayudar directa o indirectamente a obtener la aprobación de la FDA y la licencia definitiva»
Un portavoz de Gilead proporcionó la siguiente declaración a VIN News:
«Gilead en el pasado ha trabajado para hacer que los compuestos con el potencial de ayudar a los animales estén disponibles para los desarrolladores con la experiencia para avanzar medicamentos para uso veterinario. Es por eso que compartimos GS-441524 con UC Davis para investigar su impacto en la peritonitis infecciosa felina (FIP) )
«Después de compartir este compuesto con UC Davis, GS-441524 se convirtió en un intermediario en la síntesis de remdesivir (GS-5734), que está en desarrollo para el Ébola y otros filovirus. Además, GS-441524 ha sido identificado como un metabolito sistémico de remdesivir en humanos.
«En este momento, no estamos proporcionando GS-441524 a otras partes hasta que remdesivir tenga la aprobación de la FDA. Esto es para evitar cualquier interferencia con el proceso regulatorio, lo que podría arriesgar la aprobación de remdesivir por parte de la FDA para tratar a pacientes humanos con Ébola u otro filovirus
«Sin embargo, estamos explorando opciones que nos permitirían compartir GS-441524 antes de que se complete la revisión de la FDA».
Se esperan más esperanzas inmediatas en GC376, que fue desarrollado por los Dres. Kyeong-Ok Chang y Yunjeong Kim, virólogos de la Facultad de Medicina Veterinaria de la Universidad Estatal de Kansas, y William Groutas, químico químico de la Universidad Estatal de Wichita, en colaboración con Pedersen.
El proceso de investigación para GC es similar al de Gilead, según Kim, en que el compuesto fue desarrollado para contrarrestar infecciones virales en humanos, específicamente infecciones por coronavirus MERS y norovirus humano.Sin embargo, en el caso del estado de Kansas, los mismos investigadores los probaron contra virus animales y descubrieron que GC376 es un inhibidor muy fuerte del virus FIP.
El estado de Kansas posee la patente y ha autorizado el desarrollo del compuesto a Anivive Lifesciences, una compañía privada de biotecnología.
El director comercial de Anivive, Chad Dodd, dijo que la compañía se lanzó en 2015 para abordar la escasez de medicamentos veterinarios específicos.Dijo que solo el 15% de las enfermedades observadas por los veterinarios de animales de compañía han aprobado medicamentos específicos para veterinarios. Los veterinarios tratan muchas afecciones con medicamentos etiquetados para uso humano.
Las primeras iniciativas de Anivive incluyen el desarrollo de una vacuna contra la coccidioidomicosis, o fiebre del valle , y una asociación con Karyopharm para lanzar un tratamiento oral para el linfoma canino.
Dodd confirmó que la compañía planea pastorear GC376 a través de aprobaciones y comercialización. No dio una línea de tiempo.Sin embargo, sí proporcionó un enlace a una prueba para FIP, que se identifica como «próximamente» en el sitio web de Anivive.
«Estoy emocionado de que Anivive esté haciendo esto», dijo Dale de la Fundación Winn Feline. «A algunas de las compañías farmacéuticas más grandes les preocupa que no haya suficientes ganancias porque no hay suficientes gatos por ahí. Anivive hizo lo correcto. Solo quieren salvar a los gatitos».
Pedersen cree que la experiencia con los medicamentos FIP tendrá un gran impacto en la investigación de medicamentos en el futuro.»Definitivamente afectará la forma en que las empresas centradas en la salud humana deberían reaccionar ante situaciones derivadas de su investigación que podrían tener un impacto tan grande o tal vez mayor en la salud animal», dijo.
«Los animales, incluidos los gatos, a menudo se usan para investigar enfermedades humanas, pero aquí hay un ejemplo en el que los estudios sobre enfermedades humanas tienen un impacto inmediato y altamente sensible en la salud de una de nuestras especies de animales de compañía más importantes», dijo Pedersen.»Curiosamente, el destino del GC376 está asegurado porque fue un producto de investigadores veterinarios, mientras que el destino del GS-441524 se ha visto severamente obstaculizado por sus orígenes en la investigación en humanos. Si realmente existiera ‘una medicina para la salud’ o ‘una salud’, GS-441524 habría sido tratado igual que GC376 «.
One Health es una iniciativa global para unir la medicina humana y veterinaria para abordar los problemas interconectados de la salud humana, animal y ambiental.
¿Cómo encaja el veterinario?
El gato de Peter Cohen, Smokey, soportó 168 inyecciones de GC376 como parte de un ensayo en la Universidad de California, Davis, en 2016. El tratamiento revirtió la enfermedad de Smokey y él se mantiene saludable.
La situación crea desafíos éticos y legales para los veterinarios que tratan gatos con FIP. En la mayoría de los estados, los veterinarios podrían tener problemas para comprar y dispensar medicamentos no aprobados.
«En todas las leyes de licencia, el licenciatario debe seguir los estándares de atención actuales. Si un licenciatario recomendara o utilizara un medicamento no aprobado, eso sería una violación del estándar de atención», dijo James Penrod, director ejecutivo de la Asociación Estadounidense. de juntas estatales veterinarias. «Las Juntas Médicas Veterinarias de cada estado se involucrarían si se presentara una queja con respecto a un titular de licencia que recomendara o usara un medicamento no aprobado, se llevaría a cabo una investigación y se determinarían las posibles medidas disciplinarias caso por caso, según el caso resultado de las acciones «.
Pedersen predijo que, sin embargo, los veterinarios se sentirán obligados a actuar. «Sospecho que las presiones de los propietarios y la realidad de la situación conducirán a más y más veterinarios al mercado negro, ya sea directa o indirectamente a través de propietarios que les presenten tanto un gato enfermo como los medicamentos para tratarlo», dijo Pedersen.
Doce gatos de laboratorio adolescentes fueron expuestos a este FIPV y su respuesta al tratamiento con GS-441524 se monitoreó cuando aparecieron signos de enfermedad terminal. Diez de 12 de estos gatos, 16-113, 16-116, 16-119, 16-123 y 124, 16-127 a 131, mostraron signos clínicos consistentes con FIP dentro de 10-18 días, mientras que dos gatos (16-115 y 16-118) permaneció sano.Los signos clínicos de FIP en los gatos afectados comenzaron con hipertermia y linfopenia(menor o igual a 1700 células / ul de sangre) , y luego progresaron rápidamente a depresión,anorexia, hiperbilirrubinemia y ascitis. La gravedad de la linfopenia parecía ser proporcional a la gravedad de los signos generales de la enfermedad y un gato (16-113) tenía un nadir medido de 143 linfocitos / ul de sangre.La temperatura rectal y los niveles de linfocitos se mantuvieron normales en los dos gatos asintomáticos.
El tratamiento con GS-441524 produce la remisión de FIP en gatos infectados experimentalmente con FIPV.Diez de los 12 gatos SPF infectados experimentalmente con FIPV no mostraron signos clínicos de FIP durante 10-17 días después de la exposición al desafío (línea discontinua).En ese momento, desarrollaron fiebre y linfopenia.(*)Dos gatos (16-115 y 16-118) no se enfermaron (línea discontinua).Se inició un tratamiento de dos semanas (línea negra) con 5 mg / kg (grupo A) o 2 mg / kg (grupo B) de GS-441524 dentro de los 2-3 días posteriores al inicio de la enfermedad y resultó en una remisión rápida de la enfermedad. signos (línea gris).Una recurrencia de signos clínicos después de cuatro y seis semanas en dos de los 10 gatos tratados, 16-116 (Grupo A) y 16-127 (Grupo B) requirió un segundo ciclo de tratamiento de 2 semanas (línea negra).Todos los gatos han permanecido libres de enfermedad 10 meses después al momento de escribir.
La fiebre asociada al virus se normaliza rápidamente mediante el tratamiento con GS-441524 en gatos infectados experimentalmente con FIPV.Diez de los 12 gatos SPF infectados experimentalmente con FIPV desarrollaron hipertermia (> 102.5 ° F) 10-17 días después de la inoculación con FIPV (gatos 16-113, 16-116, 16-119, 16123, 16-124, 16-127, 16–128, 16–129, 16–130).Dos gatos (16-115 y 16-118) presumiblemente eran resistentes a la enfermedad y no fueron tratados. Las fiebres respondieron rápidamente al tratamiento con GS-441524 independientemente de la dosis.
El análogo de nucleósido GS-441524 inhibe completamente la replicación de FIPV en células CRFK y macrófagos peritoneales felinos infectados naturalmente en concentraciones in vitro ≥1 uM y sin toxicidad detectable a 100 uM. Se determinó un régimen de dosificación a partir de un estudio farmacocinético en gatos de laboratorio y se empleó para tratar con éxito una enfermedad normalmente fatal inducida experimentalmente.Los análogos de nucleósidos como GS-441524 son muy prometedores en el tratamiento de la FIP natural y pueden tener aplicación en estudios de infecciones por coronavirus de otras especies.
Articulo completo AQUI
Un diagnóstico adecuado requiere una multitud de diagnósticos tanto para confirmar la FIP como para descartar condiciones que comparten síntomas similares.Lo que a veces se denomina (incorrectamente) como una «prueba FIP» mide la exposición del gato al FCoV.Noventa y cinco por ciento de los gatos en el mundo han estado expuestos al FCoV.Estas pruebas de título NO son concluyentes.Un título positivo para FCoV NO es un indicador de que el gato tiene FIP.
Algoritmo de diagnóstico del Dr. Addie
PROTOCOLO
Si el sistema inmune de un gato es sano y maduro, los glóbulos blancos deben combatir una infección o virus, y permitir que el gato desarrolle una respuesta inmune o anticuerpos.Los gatos que desarrollan FIP tienen un defecto o deficiencia inmune que hace que los glóbulos blancos repliquen, en lugar de combatir, el virus.Esencialmente, el sistema inmunitario de los gatos está propagando el virus por todo el cuerpo del gato en lugar de tratar de eliminarlo.Los gatos que no tienen respuesta inmune desarrollan FIP húmeda, mientras que los gatos que tienen una respuesta inmune parcial desarrollan FIP seca.
El análogo de nucleósido GS-441524 es un precursor molecular de una molécula de trifosfato de nucleósido farmacológicamente activa.Estos análogos actúan como un sustrato alternativo y un terminador de la cadena de ARN de la ARN polimerasa dependiente de ARN viral.En términos simples, GS441 se interpone en la reacción en cadena y detiene la replicación del virus.
Curso de tratamiento GS441
El estudio de caso del Dr. Pedersen determinó que un curso exitoso de tratamiento con GS441 es de 12 semanas, administrado diariamente.Algunos propietarios han dejado de tratar una vez que los análisis de sangre y los diagnósticos volvieron a la normalidad;sin embargo, los pocos gatos que recayeron se encontraban entre los que se detuvieron antes del protocolo de 12 semanas.Debido a que el curso del tratamiento es tanto emocional como financieramente exigente, la mayoría de los propietarios que actualmente usan GS optan por seguir las 12 semanas completas, para garantizar la mayor probabilidad de éxito.Los gatos que se someten a las 12 semanas completas y permanecen libres de síntomas durante 90 días después de la conclusión del tratamiento se curan oficialmente de la FIP.
GS441 viene en forma inyectable y, a partir de junio de 2019, en forma de píldora.Ambos se administran diariamente y la dosis se basa en el peso del gato.
Para la FIP húmeda y seca sin síntomas neurológicos u oculares, la dosis recomendada es de 5 mg (GS) x peso (kg) / concentración de GS por 1 ml = dosis por 24 h.
Los gatos FIP neurológicos y oculares requieren 7 mg / kg MÍNIMO, y pueden llegar hasta 10 mg / kg para casos oculares o neurológicos extremos.
Una calculadora de dosificación se puede encontrar aquí.
Es importante tener en cuenta que la dosis no debe reducirse durante el curso del tratamiento, independientemente de qué tan bien responda el gato.Por el contrario, si el gato no responde a la dosis inicial, es seguro aumentarlo.También es crucial verificar el peso del gato con frecuencia y ajustar la dosis diaria en consecuencia.
El único efecto secundario conocido de GS441 son las lesiones o quemaduras de la piel, debido a la acidez de la solución (forma inyectable).Por esta razón, se recomienda limpiar siempre la piel del gato después de administrar una inyección.Muchos propietarios también optan por dar aceite de CBD oral o aceite de cáñamo 30-60 minutos antes de la inyección, para ayudar a minimizar el estrés.Si opta por hacer esto, es fundamental que el producto sea de grado veterinario y la dosis adecuada debe ser determinada por un veterinario.El CBD y / o el aceite de cáñamo pueden ser fatales para un gato si no se administran adecuadamente.Más comúnmente, Gabapentin, un medicamento para el dolor leve se puede administrar por vía oral 60-90 minutos antes de la inyección.La gran mayoría de los gatos que usan GS toleran las inyecciones muy bien sin la necesidad de medicamentos para el dolor o sedantes.
Cuidados de apoyo
Si bien hemos visto de primera mano que GS es una droga milagrosa, no es el fin de todo. Todavía necesita apoyar el bienestar de su gato mientras espera que llegue GS y hasta que su gato comience a responder.La atención de apoyo adecuada puede marcar la diferencia en cuanto a si el gato sobrevive o no.La falta de atención de apoyo adecuada puede causar complicaciones adicionales, que pueden incluir la muerte.
Los gatos necesitan consumir un mínimo de 200 calorías por día y 60 ml de agua por día. La anemia debe tratarse, ya sea a través de B12 o posiblemente una transfusión, dependiendo de la gravedad.Los líquidos pueden necesitar ser drenados.Las fiebres deben ser monitoreadas y reducidas.Para obtener información adicional sobre la atención domiciliaria crucial y la atención de apoyo de los gatos con FIP, continúe aquí.
Cuidado suplementario cuando se usa GS441 para curar la FIP
En general, a menos que el gato tenga una afección secundaria o subyacente además de la FIP, todos los medicamentos recetados se pueden suspender una vez que comience el tratamiento con GS.Sin embargo, todos los gatos, FIP o no, pueden beneficiarse de un probiótico de alta calidad como Fortiflora.Un intestino sano es esencial para combatir la FIP y también puede ayudar a evitar tantas otras enfermedades.
Para obtener información adicional sobre el bienestar y el apoyo en general, consulte la página de vitaminas y suplementos .
Cuidados Paliativos Para Gatos Con FIP
Entendemos que hay muchas razones por las cuales alguien puede no querer usar GS441. Si bien es altamente efectivo, también es experimental y, en muchas circunstancias, tiene un costo prohibitivo.
Para aquellos que desean proporcionar tratamiento paliativo a su gato FIP, hay varias opciones disponibles.
Polyprenyl Immunostimulant
Polyprenyl Immunostimulant, o «PI», como se le conoce comúnmente en los grupos FIP, es un suplemento oral que se administra diariamente durante 1-2 semanas, luego cada dos días una vez que se completa la dosis de inicio rápido.PI está aprobado para tratar el herpes felino;sin embargo, se usa fuera de etiqueta para tratar la peritonitis infecciosa felina.No es una cura de FIP, pero ha habido algunos sobrevivientes de FIP a largo plazo.PI es el más adecuado para FIP seco, y la tasa de éxito (definida como sobrevivir 1 año o más) es aproximadamente del 10%.
Polyprenyl se usa para mejorar y fortalecer el sistema inmunológico del gato, idealmente para permitir que el gato luche contra el virus.
Los gatos que usan Polyprenyl también deben recibir apoyo sistémico general mediante inyecciones semanales de B12, suplementos diarios de B12 y, si es necesario, estimulantes del apetito y medicamentos contra las náuseas.Por lo general, también se recetará un medicamento antiviral durante 10-14 días.
El IP debe ser recetado y ordenado por un veterinario.Los formularios necesarios y la información para realizar pedidos se pueden encontrar enel sitio web de Vet Immune
* Los gatos que toman Polyprenyl para FIP NO deben tomar esteroides, ya que los esteroides debilitarán el sistema inmunológico del gato y trabajarán contra el IP.
Tratamiento con prednisolona / esteroides para FIP
Durante muchos años, el tratamiento con esteroides fue la única opción para los gatos con FIP.Es de naturaleza completamente paliativa, es decir, su propósito es mantener al gato cómodo durante todo el tiempo que le queda.
Los esteroides son económicos y pueden ayudar a proporcionar comodidad temporal a un gato con FIP al aumentar el apetito, reducir la fiebre, reducir la inflamación, y con la FIP húmeda, los esteroides también pueden ayudar a reducir el derrame.
Cuidados en el hogar / Cuidados de apoyo
El éxito de los cuidados paliativos, así como la calidad de vida de su gato, depende en gran medida de la atención de apoyo y el tratamiento de síntomas como la falta de frecuencia, fiebre, anemia, diarrea y más.Continúe leyendo sobre atención de apoyo.
Estudios De Caso De FIP
Eficacia y seguridad del análogo de nucleósido GS-441524 para el tratamiento de gatos con peritonitis infecciosa felina natural (Dr. Niels Pedersen, UC Davis)
El análogo de nucleósido GS-441524 inhibe fuertemente la peritonitis infecciosa felina (Dr. Niels Pedersen, UC Davis)
Eficacia de un inhibidor de la proteasa similar a 3C (GC376) en el tratamiento de diversas formas de peritonitis infecciosa felina adquirida (Dr. Niels Pedersen, UC Davis)
Polyprenyl Tratamiento inmunoestimulante de gatos con presunta peritonitis infecciosa felina no efusiva (AM Legendre)
FIP Fundraisers & Charities
Zen By Cat:apoya la investigación del Dr. Niels Pedersen.Pedersen y otros en UC Davis han logrado grandes avances en su investigación y han curado con éxito a 25 gatos de FIP con GS441.
El Fondo Bria:Todas las donaciones van directamente al Fondo Bria de la Fundación Winn Feline.Hasta la fecha, el Fondo Bria ha patrocinado 24 estudios que conducen al progreso realizado en todos los aspectos de la FIP, incluido el tratamiento.
SOCK FIP:El Centro de Salud Animal de UC Davis (CCAH) depende completamente de donaciones privadas para apoyar su investigación clínica para mejorar la salud y el bienestar de los animales de compañía.Por favor, apoye a los investigadores en el Centro de Salud Animal de UC Davis en UC enviando una donación para la investigación de FIP.
Grupos De Atención Y Apoyo De FIP
FIP Warriors:grupo de Facebook para propietarios que han tratado, están tratando actualmente o están considerando tratar con GS441 o GC376.Hay cientos de veterinarios en el grupo que también pueden ayudar a revisar los diagnósticos, recomendar atención de apoyo y curar la FIP con GS
* FIP Warriors son los usuarios más experimentados de GS y el único grupo de FIP que ha sido respaldado por Veterinary News Network. Lea el artículo de VIN .
Sitios Web Relacionados Con FIP
zenbycat.org:siga a Smokey, sobreviviente de FIP a largo plazo que formó parte del estudio de caso GC376 del Dr. Pedersen en 2016. Manténgase al día con los nuevos desarrollos en la investigación de FIP, compre cosas interesantes y ayude a terminar FIP, explore la Casa de Nekko y mire impresionantes videos de gatos.
https://sockfip.org/ Salva a nuestros gatos y gatitos de la peritonitis infecciosa felina (SOCK FIP) es una organización voluntaria sin fines de lucro dedicada a eliminar la peritonitis infecciosa felina (FIP) a través de la defensa, la educación comunitaria y el apoyo financiero para UC Davis-CCAH FIP Investigación.
Enfermedad no obstructiva del tracto urinario inferior felino
Se calcula que hasta el 1,5% de todos los gatos de Estados Unidos padecen un trastorno del tracto urinario inferior. Una encuesta demostró que hasta el 9% de los gatos llevados a los veterinarios en Japón también sufren estos problemas. Los gatos pueden desarrollar una serie de problemas relacionados con la vejiga y la uretra. Los términos más utilizados son FUS (síndrome urológico felino) y FLUTD (enfermedad del tracto urinario inferior felino).
La confusión de nombres refleja la naturaleza confusa y cambiante de estos problemas en los gatos. Hace 70 años, los veterinarios veían habitualmente signos de enfermedad del tracto urinario inferior en los gatos. Hoy en día, siguen siendo algunos de los problemas más desafiantes y frustrantes de la medicina felina.
Un término común utilizado para describir algunas de estas afecciones es cistitis, que significa inflamación de la vejiga. Uretritis significa inflamación de la uretra, el conducto que sale de la vejiga para evacuar la orina fuera del cuerpo. Existen varios subtipos de problemas identificables asociados a las enfermedades del tracto urinario inferior en los gatos.
Entre ellos se encuentran:
- Cistitis idiopática (también llamada a veces cistitis intersticial).
- Cálculos en la vejiga (urolitos).
- Defectos anatómicos.
- Anomalías del comportamiento.
- Uretritis.
- Infecciones bacterianas (cistitis bacteriana).
- Neoplasia (tumores de la vejiga).
- Cristaluria (presencia de cristales en la orina).
Independientemente de la causa, hay síntomas comunes que pueden observarse en gatos con cualquier enfermedad del tracto urinario inferior.
Estos incluyen:
- Hematuria (sangre en la orina)
- Disuria (dificultad para orinar)
- Pollaquiuria (aumento de la frecuencia de la micción)
- Orinar fuera de la caja de arena.
Aunque muchas de las afecciones comentadas en este artículo también pueden provocar una obstrucción uretral parcial o total, el paciente típico se presenta sin una obstrucción.
Cuando un gato se presenta al veterinario por una posible enfermedad del tracto urinario inferior, el veterinario determinará primero si existe una obstrucción urinaria palpando la vejiga.
Este artículo trata de los casos no obstructivos, que son el tipo más común. (Se ofrece más información sobre la obstrucción uretral en el artículo sobre Cálculos vesicales y obstrucciones urinarias en gatos).
La evaluación de un gato con signos de enfermedad del tracto urinario inferior comienza con la toma de la historia del paciente y una buena exploración física.
Se palpa la vejiga en busca de grosor, plenitud y posibles cálculos vesicales. Dado que muchos gatos orinan en lugares inapropiados en respuesta a problemas de comportamiento, una de las primeras tareas es determinar si existe un problema médico o de comportamiento. Como mínimo, se suele realizar un análisis de orina. En otros casos, hay que hacer más pruebas, como análisis de sangre, radiografías o ecografías.
En las muestras de orina se comprueba el pH de la orina, la presencia de sangre o infecciones, la gravedad específica (una medida de la concentración) y la presencia de cristales. Estudios recientes han descubierto que llevar a un gato fuera de su casa para un viaje, por ejemplo al veterinario, puede provocar cambios rápidos en el pH de la orina.
Por lo tanto, en algunos casos, el veterinario puede recomendar la forma de recoger una muestra de orina en casa antes de llevar al gato a la clínica.
Determinar la importancia de los cristales en la orina de un gato puede ser problemático. Se sabe que muchos gatos normales tienen un pequeño número de cristales en la orina. Por otra parte, hasta el 50% de los gatos que tienen cálculos en la vejiga pueden no tener ninguna evidencia de cristales en el análisis de orina. En general, sólo los casos moderados o graves de cristaluria deben considerarse importantes y tratarse.
Estos casos suelen ser de origen dietético, y es necesario identificar el tipo de cristal para elegir la dieta terapéutica adecuada. Los tipos comunes de cristales en la orina felina son la estruvita (fosfato amónico de magnesio) y el oxalato de calcio. Cada uno de estos tipos de cristales requiere diferentes tipos de terapia dietética. Alimentar sólo con dietas enlatadas a los gatos diagnosticados con cristales urinarios puede ayudar a reducir el riesgo de recurrencia.
Si no se ha identificado la causa de los síntomas del gato con un análisis de orina, pueden recomendarse otras pruebas. Se realiza un cultivo de orina para comprobar la existencia de una infección bacteriana, aunque esto supone probablemente menos del 2% de los casos. Se realizan análisis de sangre para comprobar si hay enfermedades que también pueden influir en el tracto urinario, como la diabetes, el hipertiroidismo y la insuficiencia renal. Las radiografías o la ecografía se utilizan para identificar urolitos (cálculos) en la vejiga, defectos anatómicos o tumores.
El tratamiento de las enfermedades del tracto urinario inferior se dirige a los factores subyacentes descubiertos durante las pruebas. La cristaluria importante se trata prescribiendo la dieta terapéutica adecuada en lata. Si se ha encontrado un cultivo bacteriano positivo, se prescriben antibióticos en función de los resultados de la sensibilidad. Los defectos anatómicos pueden requerir una reparación quirúrgica.
Los tumores de vejiga son poco frecuentes en los gatos, y pueden requerir uno de los diversos tratamientos utilizados para los cánceres. El tratamiento de los urolitos de la vejiga se trata en otro artículo. También pueden utilizarse varios medicamentos para disminuir el dolor, para ayudar a que la vejiga se contraiga eficazmente o para disminuir cualquier irritación o espasmo en la uretra.
Cada vez más, muchos gatos presentan signos de moderados a graves de enfermedad del tracto urinario inferior sin tener una causa fácilmente identificable. Suelen tener sangre en la orina, pero no una infección bacteriana. No tienen tumores, defectos anatómicos ni cálculos en la vejiga. No tienen otras enfermedades que causen sus síntomas. El término cistitis intersticial, tomado de la medicina humana, se ha utilizado para describir a estos gatos.
Un término alternativo es cistitis idiopática. La única forma de confirmar definitivamente el diagnóstico es mediante un examen cistoscópico o una biopsia de la vejiga, por lo que muchos casos se diagnostican provisionalmente después de haber descartado todas las demás enfermedades.
La terapia de la cistitis intersticial está actualmente en evolución. Es muy importante reducir el estrés en el entorno del gato. Los puestos de comida y agua, así como la caja de arena, deben colocarse en zonas tranquilas, lejos de fuentes de ruido como electrodomésticos, ventiladores, conductos de aire y lejos de otras mascotas.
Estos gatos pueden preferir los alimentos enlatados y los tipos de arena aglomerante y sin perfume. Al probar una nueva arena para gatos, es importante añadir una segunda caja de arena con la nueva arena para asegurarse de que es aceptada antes de suspender el tipo de arena anterior.
También puede ser útil proporcionar zonas seguras para estos gatos, como zonas de descanso aisladas. Aumentar el espacio vertical mediante el uso de árboles para gatos altos y resistentes puede permitir que el gato llegue a una zona donde no sea molestado.
Se ha producido una feromona sintética para gatos llamada Feliway® y está disponible comercialmente a través de veterinarios y tiendas de animales. Este producto es capaz de ejercer un efecto calmante en algunos gatos que puede ayudar a reducir los comportamientos de eliminación inapropiados. En casos graves y recurrentes, el veterinario puede recetar un fármaco llamado amitriptilina (Elavil®).
Este fármaco se utiliza para disminuir el dolor asociado a los episodios de cistitis y para reducir la inflamación del revestimiento de la vejiga. En algunos pacientes pueden observarse efectos secundarios, como somnolencia, retención de orina, formación de cálculos en la vejiga, aumento de peso y reducción del aseo. Sin embargo, la amitriptilina se ha prescrito a los gatos durante muchos años y la tasa global de efectos secundarios parece ser pequeña y el grado suele ser leve. La mayoría de los gatos toleran bien la medicación.
Los corticosteroides, como la prednisona, también se utilizan a veces para disminuir la inflamación, y otros tipos de fármacos, como el polisulfato de pentosano o la glucosamina, se utilizan para ayudar a reparar el revestimiento de la vejiga. Sin embargo, no hay pruebas de la eficacia de estas terapias. Independientemente del tipo de terapia que se utilice, es importante reducir al máximo los factores de estrés. Hasta la fecha no se ha encontrado ninguna terapia que ayude a todos los gatos, y actualmente sólo podemos aspirar a controlar el problema y no a curarlo. Es de esperar que la investigación en curso y los ensayos de medicamentos proporcionen algunas terapias mejores en el futuro.
Nuevas ideas sobre viejos virus
La Asociación Americana de Profesionales Felinos (AAFP) se complace en anunciar una actualización largamente esperada de las directrices de manejo de retrovirus felinos de la Asociación Americana de Profesionales Felinos de 20081 en este número de JFMS.2
Esta actualización de 2020 fue escrita por un Panel Asesor internacional compuesto por veterinarios especialistas en felinos en la práctica privada (SL, GO, KSD), un veterinario certificado en medicina interna y medicina de refugios (JL), y tres expertos europeos que han proporcionado mucha investigación original sobre retrovirus felinos (KH, RHL, MH).
Aunque estas directrices se redactaron principalmente pensando en el veterinario norteamericano, el alcance internacional de las contribuciones significa que tenemos el honor de contar con el respaldo de la Sociedad Internacional de Medicina Felina icatcare.org/veterinary/isfm
Las últimas directrices sobre retrovirus de la AAFP se publicaron hace 12 años, por lo que las directrices de 2020 representan una importante actualización de la patogénesis, el diagnóstico, la prevención y el tratamiento de las infecciones por retrovirus felinos. Mucho ha cambiado en los años transcurridos, especialmente en nuestro conocimiento de la infección por el virus de la leucemia felina (FeLV).
Se han redefinido los resultados de la infección por el FeLV y se dispone de nuevas metodologías de prueba. Ahora se reconoce que la expresión clínica y el pronóstico del FeLV pueden cambiar con el tiempo en relación con el estado inmunitario actual del gato y los niveles resultantes del virus en circulación. Esto da paso a una era en la que las pruebas cuantitativas del FeLV pueden utilizarse para predecir mejor los resultados.
En cuanto al virus de la inmunodeficiencia felina (VIF), las nuevas investigaciones han mejorado nuestro conocimiento del efecto del virus en la morbilidad y la mortalidad, y muestran que el resultado de la infección puede depender, en parte, del entorno del gato. Se han identificado pruebas en los puntos de atención que distinguen entre gatos infectados por el VIF y gatos vacunados contra el VIF.
Las ideas sobre la determinación del estado de infección por retrovirus de un gato también han cambiado. Dado que los gatos se someten a pruebas en diversas circunstancias y por diversas razones, es difícil recomendar un único protocolo de pruebas para todos los gatos. En estas directrices, presentamos algunas opciones prácticas. Otra dificultad es que una única prueba en un único momento puede no ser suficiente para determinar el estado de infección de un gato, especialmente para el FeLV.
Sin embargo, una cosa no ha cambiado: la medida más importante para el control del FeLV y el FIV sigue siendo la identificación de los gatos infectados. Estas directrices abordan una tendencia emergente en la que el cribado de FeLV y FIV se está desplazando cada vez más de los refugios de animales, donde los gatos son adoptados, a las prácticas veterinarias, donde los animales reciben una atención integral.
Los propietarios y cuidadores de gatos desempeñan un papel importante en la identificación y el tratamiento de los gatos infectados y en la prevención de la infección. Los programas de adopción de gatos infectados son cada vez más populares, lo que hace necesaria una nueva área de atención para los veterinarios, tanto en los refugios como en la consulta.
La Junta Consultiva espera que estas directrices y el folleto para clientes sean de utilidad para los veterinarios, ya sea en la práctica privada, en la medicina de refugios o en las instituciones educativas.
Susan Little y Julie Levy
Copresidentas de la Junta Consultiva 2020
Referencias
1. Levy, J, Crawford, C, Hartmann, K, et al. 2008 American Association of Feline Practitioners’ feline retrovirus management guidelines. J Feline Med Surg 2008; 10: 300-316.
Google Scholar | SAGE Journals | ISI
2. Little, S, Levy, J, Hartmann, K, et al. 2020 AAFP feline retrovirus testing and management guidelines. J Feline Med Surg 2020; 22: 5-30.
Google Schola
Diabetes en gatos
DIABETES EN GATOS
La diabetes en los gatos (FD) ocurre cuando el cuerpo no produce suficiente insulina o el cuerpo no responde a la insulina producida. Los niveles altos de azúcar en la sangre provocan una situación en la que los nutrientes de los alimentos no se pueden absorber, lo que conduce al desgaste muscular. Si el exceso de glucosa no se controla lo antes posible, se pueden producir daños permanentes en los órganos y cetoacidosis diabética (CAD) potencialmente mortal.
Los síntomas clásicos de la diabetes en los gatos son poliuria (micción frecuente), polidipsia (aumento de la sed) y polifagia (aumento del hambre). En las primeras etapas, la mayoría de los gatos todavía están activos y alertas. A medida que la enfermedad progresa, generalmente ocurren letargo severo, mal estado del pelaje, pérdida de peso, enfermedad hepática, infecciones y / o neuropatía.
La diabetes se acerca sigilosamente
La diabetes en los gatos suele acercarse sigilosamente al dueño. Los gatos parecen ser capaces de tolerar físicamente un rango de glucemia más alto de lo normal mejor y durante más tiempo que la mayoría de las especies, hasta cierto punto. Pueden pasar semanas o meses para que los síntomas de la diabetes felina (FD) se desarrollen hasta el punto en que el propietario se dé cuenta de que algo anda mal, a veces incluso años si la FD se está gestando a un nivel bajo.
Es posible que el gato no muestre ninguno de los signos clásicos de FD hasta que la glucemia alta crónica produzca azúcar en la orina y se convierta en una emergencia médica potencialmente mortal.
Beber más agua suele ser el primer síntoma que nota un propietario; tal vez descubran que su gato parece tener una nueva obsesión con los grifos que gotean, o incluso buscando agua en la taza del inodoro. Un dueño también puede notar que el apetito de su gato ha aumentado hasta ser hambriento, para algunos gatos hasta el punto de querer hasta tres veces más comida por día.
La pérdida de peso a pesar del aumento significativo de la ingesta de alimentos también es un síntoma de diabetes en los gatos; al igual que un pelaje descuidado y caspa escamosa.
El gato puede parecer “apagado”, mostrando signos de letargo, falta de interés en el juego y evitando a la familia y los lugares de descanso favoritos. Otro síntoma más de la diabetes en los gatos es el desarrollo de debilidad muscular (neuropatía) debido al daño a los nervios: el gato puede tener problemas para subir escaleras, saltar y entrar y salir de la caja de arena.
El aumento de la micción es un síntoma más de la diabetes felina en los gatos y puede causar una eliminación inadecuada en lugares donde el gato normalmente no haría sus necesidades.
Tratamiento de la diabetes felina
La diabetes felina es potencialmente mortal si no se trata. El tratamiento debe realizarse con la supervisión y el apoyo de un veterinario calificado. El tratamiento de la diabetes felina implica una combinación de una dieta baja en carbohidratos e inyecciones de insulina. Con menos frecuencia, se pueden recetar medicamentos orales.
Nutrición
La comida que damos a nuestros gatos es directamente responsable de su salud en general. Hasta que se diagnostica una enfermedad como la FD, la mayoría de nosotros no hemos pensado dos veces en los ingredientes específicos de las croquetas enlatadas o secas que alimentamos a nuestros gatos. Debido a las “afirmaciones” sobre la etapa de la vida y la conveniencia que se hacen en las etiquetas de los alimentos para mascotas, junto con el asesoramiento veterinario que nos brindan en base a una educación menos que óptima y cuestionable ofrecida a nivel universitario por las propias compañías de alimentos para mascotas; asumimos que los alimentos que estamos alimentando son de hecho apropiados para las especies cuando la mayoría de las veces, ¡ese no es ni remotamente el caso!
Una dieta alta en carbohidratos es una receta para la mala salud de nuestros gatos y contribuye en gran medida a la diabetes en los gatos. Muchos gatos con FD incluso dejarán de necesitar insulina una vez que se elimine el alimento seco de su dieta; ciertamente, la mayoría de los gatos diabéticos necesitarán menos insulina una vez que se cambien a una dieta apropiada para su especie. Alimentar a su gato con comida seca es equivalente a criar a sus hijos con una dieta constante de donuts y dulces.
Una dieta de alimentos húmedos baja en carbohidratos apropiada para su especie puede ayudar a evitar una multitud de problemas de salud felinos: diabetes, enfermedad renal, enfermedad inflamatoria intestinal, cistitis, cálculos en la vejiga / riñón y otros problemas del tracto urinario, obesidad, enfermedad dental, asma felina, pancreatitis y enfermedad hepática.
La lipidosis son solo algunas afecciones comunes que surgen como resultado directo de una dieta inapropiada para la especie. Las croquetas secas mantienen al gato en un estado constante de deshidratación de bajo nivel que resulta en un mal estado del pelaje, caspa, problemas gastrointestinales y alergias en la piel. Dentro de una semana de haber hecho un cambio a una dieta apropiada a base de carne, verá la transformación en su gato ante sus propios ojos. Sin mencionar que la caja de arena estará menos llena y ciertamente mucho menos apestosa.
Cuando seleccione alimentos húmedos bajos en carbohidratos apropiados para su gato, busque alimentos que no contengan maíz, trigo, soja, granos o gluten en la lista de ingredientes.
Por lo general, los alimentos con salsa contienen almidón de maíz o gluten y no son una buena opción, especialmente cuando se trata de diabetes en gatos.
Es importante señalar que dos de los principales alérgenos alimentarios para gatos son la carne de res y el pescado. Si bien su gato puede comer estos sabores sin una respuesta alérgica visible, ninguno de ellos es un alimento natural para los felinos. El pescado, en particular, debe alimentarse como máximo una o dos veces por semana, lo mejor como golosina, ya que es muy perjudicial para los riñones, sin mencionar que contiene mercurio que puede acumularse en el sistema.
Medicamentos orales
Algunos veterinarios pueden recetar un medicamento oral para el control de la glucosa llamado glipizida cuando a un gato se le diagnostica inicialmente FD, en particular cuando el dueño se muestra reacio a administrar inyecciones de insulina. Glipizide actúa para estimular el páncreas humano para liberar más insulina o reducir la producción de glucosa. En su libro, Your Cat, Simple New Secrets to a Longer, Stronger Life, la Dra. Hodgkins recomienda evitar los medicamentos orales sin insulina para el control de la glucosa, ya que algunos estudios han demostrado que estos medicamentos pueden dañar el páncreas.
Insulina
La mayoría de los gatos diagnosticados con diabetes felina necesitarán inyectarse insulina para controlar su glucosa en sangre. La elección para los gatos es una insulina protamina-zinc (PZI) fabricada a base de bovino (vaca) o bovino-porcino (cerdo), ya que esta insulina es la más cercana en estructura a la propia insulina de un gato. Desafortunadamente, la insulina bovina no está disponible en todos los países. Sin embargo, existen muchos otros tipos de insulina, de acción media y prolongada, que funcionan muy bien con Tight Regulation (TR).
Visite el foro Diabetic Cat Care para obtener más información sobre las diversas opciones disponibles cuando se trata de insulina.
Selección de la insulina correcta
Inmediatamente después de una dieta húmeda baja en carbohidratos apropiada para su especie; Las siguientes armas más valiosas de su arsenal para combatir la diabetes felina son un glucómetro, tiras reactivas, jeringas y la insulina adecuada para su gato.
La insulina protamina-zinc de base bovina (PZI) es la opción preferida del Dr. Hodgkins cuando se trata de felinos porque es suave, predecible y es la más cercana a la propia estructura de insulina de un gato. Sin embargo, el PZI de origen bovino no está disponible en todas partes. Hay diferentes tipos y concentraciones de PZI disponibles: bovino, salmón o ADN hr.
El PZI compuesto comúnmente utilizado de los EE. UU. Típicamente tiene una duración de aproximadamente 8 horas en gatos (al igual que el ProZinc fabricado en los EE. UU.
Que se basa en salmón / ADNh). Hypurin Bovine PZI tiene propiedades de duración prolongada que duran hasta 18 horas en gatos. La hipurina se fabrica en el Reino Unido, pero está disponible para importar a otros países. El PZI es fabricado (consistente de un lote a otro) o compuesto ( mucho menos consistente de un lote a otro, más potencial de contaminación). Cada tipo de PZI tiene sus propias características y matices en cuanto a su funcionamiento.
Otros tipos de insulina que a lo largo del tiempo han demostrado funcionar muy bien con TR (Tight Regulation) son:
Levemir (también conocido como Detemir) es relativamente nuevo en lo que respecta a su uso en felinos; es insulina humana sintética con un PH neutro y tiene una curva suave y predecible o «sin pico». Es flexible para trabajar y algunos gatos que han sido difíciles de regular con otros tipos de insulina pueden regularse mejor cuando se cambian a Levemir.
Lantus (también conocido como Glargine) también se puede utilizar con éxito para TR. Lantus es insulina que requiere paciencia debido a sus propiedades de depósito cristalizado y generalmente requiere que se realicen cambios de dosis en pequeños incrementos debido a su acción de liberación lenta.
Aunque un pequeño estudio ha demostrado que Lantus (Glargine) se puede utilizar para crear remisión en nuevos diabéticos con alimentos para gatos bajos en carbohidratos (solo húmedos), este estudio no prueba realmente que Lantus sea superior a PZI como método de uso del El PZI en el estudio no fue óptimo y teniendo en cuenta que los nuevos diabéticos entrarán fácilmente en remisión independientemente de la insulina que se use, siempre y cuando estos gatos reciban alimentos húmedos bajos en carbohidratos. Los efectos de Lantus en el gato son mucho más impredecibles que los de PZI, lo que dificulta la regulación y la remisión. Además, Lantus es un producto de insulina humana y al menos teóricamente más antigénico (productor de alergia) en el gato que las insulinas PZI de origen bovino.
Caninsulin (también conocido como Vetsulin) se creó originalmente para perros y es la primera insulina que los veterinarios recetarán para gatos diabéticos en Europa. Los gatos generalmente parecen responder mejor a Caninsulin que antes, particularmente cuando se les diagnostica por primera vez debido a cambios en su fórmula. La caninsulina es una insulina de acción media, que reduce la glucemia relativamente rápido con un nadir de vida más corta (cuando la insulina es más potente / glucemia más baja en la inyección). Para algunos gatos, puede salir del sistema rápidamente permitiendo que la glucemia aumente rápidamente.
La NPH es otro tipo de insulina comúnmente recetado para gatos y encaja en la categoría de duración media; también suele bajar la glucemia rápidamente y con un nadir de corta duración. NPH generalmente abandona el sistema muy rápidamente, lo que puede ser como una montaña rusa para algunos gatos.
Estrategia de control de la glucosa en sangre: regulación estricta
Es “sabiduría convencional” que la hipoglucemia en el felino diabético es más temida que cualquier otra eventualidad. Por lo tanto, la mayoría de los protocolos tradicionales perpetúan la diabetes de los pacientes porque mantener la glucosa en sangre de un paciente en el rango por encima de lo normal (más de 120-150) asegura que el gato nunca se recuperará de su enfermedad.
Si bien se deben evitar las convulsiones hipoglucémicas, no hay duda de que no es necesario mantener la glucosa en sangre del paciente por encima de 200 mg / dl, o incluso por encima de 150, para lograr esto. Gracias a su fisiología evolucionada, el gato prefiere funcionar con niveles de glucosa en sangre por debajo de 100. .
De hecho, si pudiéramos evaluar a nuestros pacientes sanos sin que el estrés del entorno hospitalario eleve sus niveles de glucosa en sangre en nuestras clínicas, nos daríamos cuenta de que la mayoría de los gatos están perfectamente felices con niveles de entre 60 y 100. En naturaleza, la mayor parte de la glucosa en sangre de los gatos es glucosa producida por su hígado a partir de aminoácidos proteicos según sea necesario.
Los grandes aumentos de azúcar provenientes de la ingesta de carbohidratos en la dieta, bien tolerados por omnívoros y herbívoros, son esencialmente desconocidos para el gato en el entorno salvaje y claramente tampoco son bienvenidos.
Regulación estricta
El método de manejo del felino diabético que utilizo se llama «Regulación estricta». Este nombre describe el hecho de que este protocolo utiliza una dieta adecuada y la insulina correcta para llevar los niveles de glucosa en sangre del gato a un rango estrecho alrededor de lo normal para gatos sanos.
Al hacerlo, puede causar remisiones permanentes incluso en gatos con enfermedades crónicas. Una de las características únicas de este método es la práctica de realizar pruebas en el hogar.
Se recomienda que todos los dueños de gatos diabéticos compren un glucómetro (del tipo que usan los diabéticos humanos para medir sus propios niveles de azúcar en sangre) en su farmacia local.
Aprender a usar un dispositivo de este tipo en un gato es simple y fácil. Una vez que haya realizado la prueba en el hogar, tendrá toda la información que necesita, al alcance de la mano, para controlar la diabetes de su gato, ¡quizás incluso para controlarla de inmediato! La insulina PZI tiene un tiempo máximo de actividad en la mayoría de los gatos a las 6-8 horas después de la inyección.
Esto significa que el nivel de glucosa en sangre en el gato diabético estará en su punto más bajo entre 6 y 8 horas después de la última dosis de insulina. Después de este tiempo, comenzará a subir nuevamente hasta que se inyecte otra dosis de insulina. Debido a esto, se ha de realizar una prueba de glucosa en sangre entre 6 y 8 horas después de cada dosis.
Si la glucosa en sangre todavía está por encima del rango normal (más de 150), se justifica otra inyección de insulina. En los primeros días de estricta regulación, los propietarios generalmente realizan pruebas de tres a cuatro veces al día y, a menudo, administran insulina, en las dosis dictadas por la lectura de glucosa en sangre en cada prueba, esto también a menudo.
Esto puede parecer una gran cantidad de tiempo y esfuerzo, y en comparación con la dosis «ciega» habitual de insulina una o dos veces al día que requieren los protocolos tradicionales, es más trabajo.
Sin embargo, los beneficios de la regulación estricta son enormes y cada uno de mis clientes que ha probado este método se alegra de haberlo hecho. Sus gatos se sienten mejor, son más activos y juguetones, y recuperan una mejor condición corporal de la que habían experimentado con los métodos «antiguos».
Además, durante unos días o semanas, muchos gatos requieren dosis cada vez más pequeñas de insulina, con menos frecuencia, y la mayoría elimina la insulina por completo con el tiempo. ¡El tiempo y el esfuerzo extra invertidos en el comienzo de la regulación estricta se compensan de forma múltiple cuando el paciente se recupera de nuevo!
Con este protocolo, puede esperar comenzar a ver algunos números muy «normales» a los pocos días o semanas de comenzar. Mientras alimente a su gato ÚNICAMENTE con alimentos bajos en carbohidratos, no debe temerle a la hipoglucemia clínica.
De hecho, esos números de glucosa en sangre en el rango de 60-120 son el objetivo del protocolo. Incluso si la glucosa en sangre desciende a 30-50, no le dé jarabe de azúcar ni alimentos secos.
Una comida húmeda pequeña y rica en proteínas es todo lo que necesita para un gato en estos números y eso es más para el dueño que para el gato. A medida que pasa el tiempo, las dosis más pequeñas lograrán los mismos resultados que las más grandes antes, e incluso comenzará a omitir dosis mientras realiza la prueba y encontrará que la glucosa en sangre aún se encuentra en el rango normal muchas horas o incluso días después de la última dosis de insulina.
Cuando esto suceda, sabrá que el páncreas de su gato comienza a funcionar por sí solo. Para obtener más información sobre este método, visite Talking TR en el foro Diabetic Cat Care Forum.
Alteraciones corneales en gatos
Introducción: Consideraciones generales
La córnea forma, junto con la esclera, la túnica fibrosa del globo ocular. Es una estructura transparente y avascular cuyas funciones principales son la transmisión y refracción de la luz y la protección de los contenidos intraoculares. Como es avascular, depende del film lagrimal precorneal y del humor acuoso para su nutrición.
El grosor de la córnea varía según las especies, siendo la parte axial más delgada que la periferia. El grosor de la córnea en los gatos es de 469 µm a 832 µm. La córnea felina mide de 15 mm a 16 mm en el eje vertical y de 16 mm a 17 mm en el eje horizontal.
Externamente, la córnea está cubierta por un epitelio escamoso estratificado no queratinizado con 5 a 7 células de espesor en el gato.
El estroma corneal forma el 90% del espesor de la córnea y está compuesto por fibras de colágeno dispuestas regularmente junto con glicoproteínas y con glicosaminoglicanos. El estroma corneal contiene de 75% a 90% de agua. Cualquier cambio o la rotura de esta estructura producen una opacidad e interfiere con la transparencia corneal.
El epitelio y el estroma anterior están inervados por nervios ciliares largos que derivan de la rama oftálmica del nervio trigémino.
La membrana de Descemet es la membrana basal del endotelio corneal. Es una membrana acelular compuesta de colágeno y cuya función principal es la de servir de barrera final en la perforación de una úlcera progresiva.
La capa más profunda de la córnea es el endotelio. Es una capa simple de células hexagonales con fuertes uniones entre ellas. Las células endoteliales tienen poca capacidad regenerativa y pueden reparar defectos por migración y por ampliación de las células adyacentes.
La pérdida de estas células debido a la edad, inflamación, traumatismo mecánico o distrofia produce con frecuencia un difuso y progresivo edema corneal.
Las enfermedades de la córnea de los gatos se diferencian de las de otras especies por varias características. Una irritación crónica en la córnea no suele producir depósito de pigmento de melanina, tiene una gran capacidad de regeneración de las fibras de colágeno después de una queratectomía o de una úlcera y tras un problema traumático e inflamatorio en la córnea, la cicatriz final es menos severa.
ALTERACIONES CONGÉNITAS
QUISTES DERMOIDES
Son raros en la especie felina. Se han descrito en las razas de pelo corto, Burmese y Birmania. El tratamiento de elección es la completa extirpación mediante una queratectomía lamelar superficial.
ALTERACIONES ADQUIRIDAS
QUERATITIS BACTERIANA
En todas las especies, la queratitis bacteriana se inicia por una ruptura traumática del epitelio corneal, que permite a las bacterias penetrar. De todos, modos las queratitis bacterianas primarias son poco frecuentes.
QUERATITIS ULCERATIVAS
La úlcera corneal es la enfermedad ocular más frecuente. Las úlceras corneales se clasifican según su profundidad, tamaño, etiología, presencia o ausencia de infecciones y por su actividad colagenasa. Una úlcera superficial se define como una pérdida de la integridad del epitelio corneal. En una úlcera estromal se involucra la pérdida del epitelio y las partes más superficiales del estroma corneal y cuando la úlcera se extiende hasta la membrana de Descemet la lesión se conoce con el nombre de descemetocele. Una perforación es una herida o daño en la membrana de Descemet con pérdida del humor acuoso y/o prolapso del iris. El tratamiento indicado para una úlcera depende del tipo y profundidad de la úlcera y de la presencia de otras enfermedades concurrentes.
Signos Clínicos y Diagnóstico
La pérdida de la integridad del epitelio corneal produce la exposición de las terminaciones nerviosas corneales y por lo tanto dolor. El arco reflejo del trigémino se acompaña de una uveítis anterior, lo cual aumenta el malestar producido por las úlceras. El dolor ocular se manifiesta típicamente con un aumento de la producción de lágrimas y blefarospasmo. Las úlceras superficiales son normalmente más dolorosas que las profundas debido al gran número de terminaciones nerviosas situadas en las capas superficiales de la córnea.
Además de estos signos de dolor, se producen cambios en la apariencia de la córnea. Los cambios visibles en la córnea dependen de la extensión y de la profundidad de la úlcera así como de la duración. Una úlcera puede tener una apariencia desde una ligera rugosidad hasta un gran cráter con liquefacción en los alrededores del estroma corneal y acompañado de los siguientes signos clínicos: edema corneal, vascularización corneal, desde superficial hasta profunda, pigmento en las capas más superficiales de la córnea y signos que acompañan a una uveítis anterior (miosis, turbidez en el humor acuoso, y congestión conjuntival).
Examinando una úlcera hay que valorar la profundidad y la extensión y también hay que buscar la evidencia de liquefacción corneal (por las proteasas eliminadas desde las bacterias, neutrófilos o desde los queratocitos dañados). La identificación de un problema intraocular tales como el acompañamiento de uveítis anterior, hipopion o incluso perforación corneal es también importante. La descarga mucopurulenta en algunos casos es muy manifiesta.
Hay que hacer una buena historia clínica. Se debe realizar en cada caso un examen oftalmológico completo y un examen físico general, esta exploración debe ser metódica y no se debe perder cualquier causa que sea predisponente, la cual puede contribuir o incluso ser la causa de la úlcera. En la historia debe quedar reflejado la duración del problema y si se le ha dado algún tratamiento con anterioridad. La confirmación de la presencia de una úlcera es con la aplicación de fluoresceína. Existe otro pigmento, el Rosa de Bengala, que demuestra el daño en las células superficiales del epitelio. Se usa para valorar las úlceras dendríticas en las infecciones por “herpesvirus” felino.
Para el diagnóstico se debe usar material de aumento, sin el cual es difícil valorar la profundidad de la úlcera e imposible ver anomalías tales como los cilios ectópicos. El biomicroscopio o lámpara de hendidura es el instrumento ideal para explorar la córnea con aumento. Otras técnicas de iluminación incluyen el uso de la retroiluminación utilizando la luz reflejada desde el fondo del ojo o desde el iris. Otras maneras de explorar la córnea con magnificación incluyen el oftalmoscopio directo y las lupas de aumento.
La recolección de material desde los bordes de la úlcera para el examen microscópico, cultivo y el posible uso de tests para la detección de patógenos (test de reacción en cadena de la polimerasa) debería formar parte del protocolo de estudio de las úlceras corneales, sobretodo de las profundas y progresivas.
Las causas más frecuentes son:
• Los traumatismos, estos pueden ser externos como un arañazo de gato, un cuerpo extraño, etc. o por una alteración en los párpados y en las pestañas: distiquiasis, pestañas ectópicas, pelos aberrantes de los pliegues nasales, entropión, tumores en el borde del párpado.
• Las alteraciones en el film lagrimal precorneal. Las úlceras son frecuentes en las queratoconjuntivitis seca de presentación aguda; también se produce una desecación corneal durante la anestesia con Ketamina, aunque estas úlceras se presentan por un problema de exposición.
• La presencia de lagoftamia, puede estar asociada a exoftalmia en casos de prolapso del globo ocular, en masas que ocupan espacio en la órbita, abscesos o tumores retrorbitarios. En glaucomas se produce una buftalmia y una úlcera por exposición, igual que en una parálisis o lesión temporal de la rama oftálmica del nervio trigémino.
• Infecciosas:
– Bacterianas: La mayoría de las úlceras infectadas lo son por bacterias, aunque en perros y gatos no se reconoce como causa primaria de úlceras. Sin embargo, la contaminación bacteriana después de que ocurra el daño si es frecuente, las bacterias se adhieren y colonizan las células epiteliales dañadas y al estroma (Figura 1).
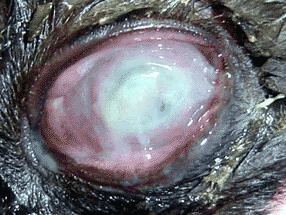
Figura (1): Queratitis ulcerativa de etiología bacteriana con perforación central.
– La Pseudomonas aeruginosa es importante debido a su asociación con las úlceras colagenasas. Estas son úlceras en donde hay una rápida liquefacción del estroma corneal con un riesgo muy grande de perforación. Esto se debe a las proteasas producidas por las bacterias. Sin embargo, estas proteasas también pueden ser liberadas por los polimorfonucleares, como se ha demostrado en úlceras donde no se han aislado gérmenes.
– Fúngicas: Las úlceras producidas por aspergillosis, y candidiasis son menos frecuentes.
– Vírica: La infección por Herpes virus en gatos produce una úlcera dendrítica típica.
– Quemaduras químicas o térmicas: agentes ácidos, básicos, detergentes.
– Secundaria a otras enfermedades corneales: queratopatías lipídicas, degeneración corneal con infiltrado de calcio, alteraciones en la membrana basal del epitelio corneal.
Tratamiento
La mayoría de las úlceras son superficiales y cicatrizan rápidamente sin complicaciones dentro de las primeras 24 a 72 horas. El tratamiento médico adecuado es antibiótico local, además de un collar isabelino si el animal se toca el ojo. En este tipo de úlceras lo más importante es determinar la causa y corregirla.
ÚLCERAS ESTROMALES
– Úlceras estromales superficiales: En estas úlceras el tratamiento es igual que en las superficiales, pero el antibiótico hay que aplicarlo con mayor frecuencia, de 5 a 10 veces al día. Estas úlceras se tienen que vigilar cada 2 o 3 días, hasta que desaparezca la descarga purulenta o que el epitelio esté re-epitelizado. Debemos considerar un tratamiento quirúrgico cuando no mejoran a pesar del tratamiento médico.
– Las úlceras estromales medias o profundas se consideran úlceras complicadas. Además de una terapia médica hay que hacer un tratamiento quirúrgico con un colgajo de la membrana nictitante, un colgajo conjuntival o con una transposición corneoescleral.
DESCEMETOCELE Y PROLAPSO DE IRIS
Los descemetoceles o las úlceras perforadas se consideran urgencias quirúrgicas (Figura 2). El tratamiento de elección varía en función del tamaño y profundidad del defecto corneal.
En los pequeños descemetoceles, en desgarros simples y en heridas penetrantes pequeñas, la sutura directa es el mejor tratamiento. Si esto no es posible existen varias alternativas: colgajo conjuntival, transposición corneoescleral o una queratoplastia parcial o laminar, que consiste en el transplante de córnea de espesor parcial, es decir se incluye el epitelio y el estroma anterior pero no al estroma profundo ni al endotelio. El tratamiento médico consiste en antibioterapia tópica y sistémica, atropina en pomada al 1% para disminuir la formación de sinequias, si hay inflamación del iris antiinflamatorios esteroideos y no esteroideos, además de un collar protector.
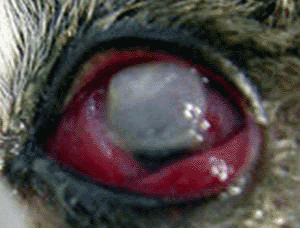
Figura (2): Descemetocele que afecta a casi la totalidad de la córnea.
EROSIÓN CORNEAL INDOLENTE, ÚLCERA RECIDIVANTE O TÓRPIDA
Es una afección que se caracteriza por una pérdida del epitelio corneal con poca inflamación y que permanece sin cicatrizar durante un tiempo que puede variar entre varias semanas o meses.
Clínicamente, se presenta como una úlcera superficial de bordes desprendidos que se separan del estroma y que permite la difusión de la fluoresceína bajo el epitelio. Aunque puede ser secundario a otros procesos, la causa original es una adhesión anómala entre el epitelio corneal y el estroma. Los gatos braquicefálicos tienen predisposición a las ulceras corneales indolentes (Figura 3).
Figura (3): Úlcera indolente.
El diagnóstico se realiza fácilmente atendiendo a los síntomas y a los signos clínicos, pero es necesario un buen examen de los ojos y anexos e historia clínica que descarte cualquier otra alteración ocular que produzcan el retraso en la cicatrización tales como queratoconjuntivitis seca, deficiencia de mucina, irritación crónica asociada con las pestañas o entropión, e infecciones.
El tratamiento consiste en aplicar un antibiótico de amplio espectro de 2 a 4 veces al día, pomada con atropina si hay signos de dolor y desbridar el epitelio no adherido con o sin agentes químicos y repetirlo a los 12-16 días siguientes. Como tratamiento quirúrgico, que podemos realizar al mismo tiempo, se incluyen el colgajo de membrana nictitante y de conjuntiva, una queratotomía puntata o en rejilla y una queratotomía superficial.
QUERATITIS HERPÉTICA: Herpesvirus felino tipo 1 (FHV-1)
La queratitis herpética felina es la manifestación ocular del virus de la Rinotraqueítis felina. El virus tiene tres formas: neonatal, juvenil y adulta.
Es el único virus conocido que causa queratitis en el gato. Produce alteraciones corneales mediante dos mecanismos diferentes. En primer lugar, las úlceras corneales son producidas por el efecto del virus en el epitelio corneal. Cuando esto ocurre, aparecen unas lesiones características, las úlceras dendríticas. Estas úlceras pueden tener una apariencia leve y dado que estas lesiones epiteliales generalmente no profundizan, su identificación se hace difícil sin el uso de colorantes vitales que las pongan de manifiesto, como el rosa de Bengala. Durante la infección ocular primaria, las úlceras dendríticas son pequeñas y numerosas; estas lesiones reciben el nombre de microdendritas.
El herpesvirus felino tipo 1 también puede producir daños en el estroma corneal debido a la replicación directa del virus. Estas queratitis estromales aparecen por disminución de la respuesta inmune local, que permite que el virus pueda acceder al estroma corneal. Las úlceras corneales profundas a veces están asociadas a la infección del FHV-1, sobretodo en gatos jóvenes, en cambio las úlceras colagenasas por la pérdida de colágeno están relacionadas con una infección bacteriana concomitante.
En animales jóvenes, el origen de una infección corneal es la extensión de una infección primaria conjuntival, en cambio en adultos se debe a la reactivación del virus que se mantiene en estado latente generalmente en los ganglios sensoriales. La reactivación del virus y la aparición de los signos clínicos oculares se debe a múltiples causas, tanto endógenas como exógenas. Dentro de las causas endógenas podemos destacar el estrés, y dentro de las exógenas, la administración de corticosteroides.
Los signos clínicos de la queratitis herpética dependen de la cronicidad y de la profundidad de la infección. Las queratitis dendríticas agudas suelen estar acompañadas de conjuntivitis de leves a moderadas, blefaroespasmo y normalmente de descarga ocular de serosa a mucopurulenta. En los casos crónicos, el estroma corneal puede estar ligeramente edematoso en el área de la lesión epitelial, pudiendo aparecer también áreas de infiltración celular y de vascularización corneal superficial. A veces, la queratitis estromal por herpesvirus produce una cicatriz corneal significante que puede disminuir la visión. Tanto la queratitis estromal como la epitelial pueden ser unilaterales o bilaterales.
Los signos respiratorios suelen estar ausentes. Estos se presentan en infecciones agudas por herpesvirus en animales jóvenes, cuando entran en contacto por primera vez con el virus.
El diagnóstico de queratitis por herpesvirus puede realizarse en base a los signos clínicos. La aplicación de Rosa de Bengala nos puede ayudar a identificar las úlceras dendríticas que son insuficientemente profundas para teñirse con fluoresceína. La presencia de lesiones dendríticas son consideradas patognomónicas de la infección por FHV-1. Para confirmar la presencia del virus se requiere la detección laboratorial del antígeno vírico, sin embargo, demostrar su presencia es difícil. Actualmente, hay estudios en los que se ha demostrado la presencia del virus mediante PCR, sin embargo, mediante este método se ha detectado la presencia del virus también en córneas normales, aunque el porcentaje de aparición del virus es mucho menor en animales sanos.
La respuesta al tratamiento en casos de queratitis por FHV-1 es impredecible. Las queratitis epiteliales agudas tienen mejor pronóstico, sin embargo, con frecuencia no responden a la administración de antivirales oftálmicos. En muchos casos es necesaria la administración de antibióticos como profilaxis, para evitar infecciones bacterianas secundarias. El tratamiento debe durar al menos dos semanas, o hasta que los signos clínicos desaparezcan, pero nunca por un periodo de tiempo inferior a una semana.
La respuesta a los antivirales (idoxuridina, aciclovir) en casos de queratitis estromal suele ser pobre. Los corticoides pueden estar indicados para disminuir la respuesta inmunológica que se produce en la queratitis, pero a la vez pueden agravar la infección, así como estimular la transición de la queratitis epitelial a estromal. La supresión de la respuesta inmune local hace que el virus pueda acceder al estroma corneal, ya que la queratitis estromal se produce como consecuencia de una respuesta inmune al antígeno vírico. Por lo tanto, los corticosteroides pueden estar indicados en casos severos, pero no deben ser administrados sin la aplicación concomitante de antivirales.
Los medicamentos que se usan contra el herpes son generalmente de dos tipos: virucidas y aquellos que intentan limitar la replicación vírica. Entre los primeros se utilizan la trifluridina y el ganciclovir como colirios y por vía oral el famciclovir. Se está trabajando con otros productos de interesantes resultados como el cidofovir o el penciclovir y se están haciendo pruebas con vacunas nasales. Por otro lado, los tratamientos se complementan con interferón y lisina para evitar la replicación viral. Además se pueden añadir antibióticos para evitar contaminaciones y ciclosporina o AINS en determinados estados inflamatorios. Lo que no puede prescribirse son corticoides.
Para terminar, comentar que el estrés puede provocar la reaparición del herpes en gatos que clínicamente no daban síntomas de enfermedad.
QUERATITIS MICÓTICA
Las queratomicosis son raras en gatos, generalmente se producen como consecuencia de una infección oportunista tras la alteración de la integridad corneal o por el uso prolongado de tratamiento con corticoesteroides de uso tópico.
OTRAS INFECCIONES CORNEALES
Se han descrito en gatos la presencia de abscesos corneales presumiblemente producidos en su origen por una infección bacteriana, en los que la causa más probable es un daño corneal penetrante.
La córnea, en estos casos, presenta una apariencia blanquecina y suele estar densamente vascularizada. El tratamiento empleado se basa en la administración tópica y subconjuntival de gentamicina, con lo que se obtienen muy buenos resultados.
La infección corneal con el protozoo Encephalitozoon (Nosema) spp. ha sido descrita en un gato. Los signos clínicos observados fueron blefarospasmo y numerosas zonas de opacidad corneal superficial parecidas a depósitos lipídicos. El diagnóstico se estableció en base a los resultados histopatológicos. Se realizo una queratectomía superficial, obteniendo resultados positivos.
DISTROFIA CORNEAL
La distrofia corneal es una enfermedad primaria, no hereditaria, que se manifiesta en edades jóvenes. Son lesiones bilaterales y la zona de localización preferente es la central. La distrofia corneal puede afectar al epitelio, al estroma o al endotelio. Los más frecuentes afectan al estroma y son opacidades entre blancas, plateadas y cristalinas que se encuentran situados de una forma central o paracentral en la córnea.
Las distrofias corneales pueden ocurrir secundariamente después de alguna alteración que afecte al endotelio. El signo clínico más evidente es un edema; se han descrito algunos casos con formas de vesículas y bullas. Los cambios en el epitelio que incluyen edemas intracelulares y separación de las células basales desde su membrana basal se consideran secundarios. Son lesiones de curso progresivo y en algunos casos se afecta toda la córnea, que pueden llegar a producir pérdida de visión.
El tratamiento de las distrofias con progresión del edema corneal es sintomático y paliativo. El tratamiento en los casos graves es con agentes osmóticos para tratar de controlar el edema y el transplante corneal de espesor completo, en los casos graves.
DEGENERACIÓN CORNEAL
Son depósitos extracelulares de lípidos y con menos frecuencia de calcio en el estroma corneal. Son alteraciones secundarias a otras enfermedades primarias. No son muy frecuentes aunque si hay descritos varios casos de degeneraciones lipídicas, secundarios a úlceras corneales.
SECUESTRO CORNEAL
Es una alteración que se caracteriza por una degeneración de las fibras de colágeno y por la acumulación de pigmento marrón. Se produce una necrosis localizada del estroma anterior y del epitelio, en localización central o paracentral. Se denomina también córnea nigrum, necrosis corneal, momificación corneal, desecación corneal y queratitis necrotizante. Esta condición sólo se presenta en el gato, es más frecuente en gatos de raza Persa, Siameses, Himalayas y Burmeses.
Los signos clínicos incluyen una lesión focal lentamente progresiva de color oscuro (marrón a negra), frecuentemente sin epitelio o con el epitelio ulcerado. Los gatos afectados pueden presentar blefarospasmo, secreción ocular y congestión. A veces hay edema corneal, neovascularización y epífora de color marrón. (Fig. 4).
Figura (4): Gato con una necrosis corneal que afecta a la zona central.
Su etiología es desconocida. Se han descrito referencias a la presencia de factores hereditarios, a la aparición como complicación o como modificaciones secundarias a la irritación ocular crónica y a la infección por el FHV-1.
El secuestro de córnea suele iniciarse en muchos animales con la aparición de una úlcera corneal tórpida. Los bordes epiteliales de la úlcera aparecen levantados, es muy superficial, sin llegar en ningún caso al estroma. Estas úlceras no suelen responder al tratamiento tópico convencional.
La elección del tratamiento está generalmente basada en el estadio de la enfermedad. En los casos en los que no hay dolor ocular, es más adecuada la terapia médica con la aplicación de antibióticos tópicos y lágrimas artificiales, ya que se ha demostrado que algunas córneas pueden llegar a eliminar la placa necrótica como si de la expulsión de un cuerpo extraño se tratara. El periodo de recuperación del ojo pude llegar a ser de varios meses.
No obstante, el tratamiento quirúrgico es en la actualidad el más recomendado, sobretodo en los casos con dolor ocular y con una intensa neovascularización corneal. El objetivo del tratamiento es eliminar la porción de córnea necrótica para evitar su avance en profundidad y disminuir la reacción inflamatoria que provoca en la córnea.
La queratectomía superficial es la técnica quirúrgica de elección. Se aconseja proteger el defecto mediante la sutura de un colgajo conjuntival pediculado, la realización de un colgajo córneo-escleral o mediante una queratoplastia lamelar o laminar.
QUERATITIS EOSINOFÍLICA
Es una enfermedad que sólo se presenta en gatos. La lesión característica es una masa proliferativa de color entre blanco y rosado, edematosa, irregular y vascularizada. Normalmente se origina desde la porción nasal o temporal de la córnea, desde el limbo corneal o desde la conjuntiva bulbar adyacente (Fig. 5).
Figura (5): Gato con una queratitis eosinofílica unilateral, originada en la porción nasal, que afecta también a la zona central de la córnea.
La membrana nictitante y según avance la enfermedad, toda la superficie corneal, pueden estar afectadas. En un principio es de presentación unilateral pero con el tiempo aparece de forma bilateral.
No suelen presentarse otros signos oculares ni tampoco síntomas dermatológicos.
La causa de la queratitis eosinofílica proliferativa se desconoce; sin embargo algunos autores relacionan esta enfermedad con el herpes virus felino (FHV-1), porque en un estudio se demostró que el 76,3% de los animales afectados de esta enfermedad dieron positivo al virus FHV-1.
Anatomopatológicamente, esta queratitis se relaciona por ser una respuesta inflamatoria granulomatosa con un infiltrado de células inflamatorias, linfocitos y eosinófilos. Los estudios hematológicos muestran una eosinofilia.
El tratamiento adecuado es una pomada oftálmica de dexametasona al 0,1% o un colirio con acetato de prednisolona al 1%. Durante varias semanas la frecuencia debe ser de cuatro veces al día, luego se reduce el tratamiento a dos veces al día. El acetato de megestrol también es efectivo en dosis de 5mg/día durante los 5 primeros días, 5mg/día días alternos durante una semana y 5 mg/semana como dosis de mantenimiento, pero este tratamiento no se recomienda como tratamiento inicial de elección porque puede tener efectos sistémicos serios.
Un tratamiento alternativo para la queratitis eosinofílica felina
Sin embargo, la queratitis eosinofílica está posiblemente vinculada con la infección por el herpesvirus felino, y con corticosteroides se puede exacerbar la infección.
En un estudio realizado en Oftalmología Veterinaria se investigó si la ciclosporina, que tiene efectos inmunosupresores, es o no una buena alternativa de terapia. Desde 1997 al 2007, los investigadores, veterinarios especialistas, identificaron 35 gatos en Long Island en los que se diagnosticó la queratitis eosinofílica basado en un examen citológico de las lesiones de la córnea.
Siete gatos tenían enfermedades bilaterales. Todos los gatos tenían infiltración del estroma corneal y vascularización superficial, y 12 gatos tenían úlceras corneales. Veintiséis de los gatos recibieron ciclosporina tópica 1,5% dos veces al día, y los otros nueve con la enfermedad más grave recibieron ciclosporina tres veces al día. Los felinos que se exhibían o desarrollaron uno o más signos clínicos de una infección herpesviral fueron tratados simultáneamente con antivirales o antibióticos tópicos, o ambos.
Después de tres semanas de tratamiento, se observaron signos de mejora en 31 de los 35 gatos (88,6%). Durante un período de seguimiento de al menos cinco meses, las lesiones volvieron en solo siete de los 31 gatos.
Estas recidivas se debieron a que los propietarios discontinuaron el tratamiento. No se observaron efectos secundarios sistémicos en ninguno de los gatos, aunque dos gatos desarrollaron blefaritis, y un gato se sentía incómodo con el tratamiento, por lo que los investigadores cambiaron el producto aplicado a base de aceite mineral en vez de aceite de maíz.
Los investigadores concluyeron que el 1,5% del uso de ciclosporina es efectivo en el control de la queratitis eosinofílica en la mayoría de los gatos con la condición. Pero debido a que la enfermedad es crónica, y sólo puede ser controlada y no curada, es posible que el tratamiento sea a largo plazo o por toda la vida.
Síndrome urológico felino (FUS )
Los signos relacionados al tracto urinario bajo en felinos indoor se han descrito en la literatura por al menos 80 años. Los términos Síndrome urológico felino (FUS en ingles) y enfermedad del tracto urinario bajo felino (FLUTD en ingles) se han usado para describir una agrupación de signos clínicos vistos en gatos con desordenes urológicos, pero no identifican una etiología.
Los signos clínicos descritos son estranguria, disuria, hematuria, poliaquiuria (paso frecuente de pequeñas cantidades de orina) y periuria (micción en lugares inapropiados). Las causas de un FLUTD pueden ser muchas, como por ejemplo una cistitis intersticial o idiopática, urolitiaisis, infecciones urinarias bacterianas, malformaciones anatómicas, neoplasias, desordenes conductuales y problemas neurológicos. Independiente de la etiología de base, los signos clínicos son similares.
La uropatía obstructiva y no obstructiva son conceptos amplios que también se pueden usar para clasificar un FLUTD. Las enfermedades del tracto urinario bajo se hacen más aparentes hoy en día, debido a que es más común ver gatos indoor y hogares donde conviven muchos gatos.
En la actualidad, la eliminación inadecuada resulta en el abandono de alrededor de 4 millones de gatos al año, debido a que ese comportamiento es inaceptable para los dueños.
La prevalencia estimada de FLUTD en la práctica primaria en los Estados Unidos es de aproximadamente el 1,5% y la causa más común de consulta es la cistitis intersticial/idiopática felina (CIF).
Fisiopatología
En humanos se han visto dos formas de cistitis intersticial, la forma común no ulcerativa y la forma no común ulcerativa. La mayoría de los gatos con CIF presentan signos compatibles con la forma no ulcerativa, sin embargo se han visto úlceras en un gato. Anormalidades múltiples de vejiga, del sistema nervioso central y del eje hipotálamo-pituitaria-adrenal pueden derivar en manifestaciones clínicas de CIF.
El urotelio normal de la vejiga se encuentra recubierto por unos glicosaminoglicanos (GAG) específicos llamados GP-51, sus funciones serian inhibir la adherencia bacteriana y proteger al urotelio frente a los componentes de la orina.
Las personas y animales con cistitis intersticial excretan cantidades urinarias bajas de GAGs y GP-51. Si la capa de GAGs o el urotelio se encuentran comprometidos, los componentes de la orina pueden contactarse con los nervios sensitivos y producir una inflamación neurogénica de la vejiga.
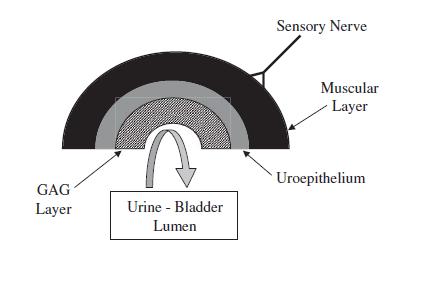
Imagen de vejiga normal con urotelio intacto y capa de CAGs. El urotelio y los GAGs actúan como una barrera natural que protege las capas más internas y los nervios sensitivos de las noxas urinarias (Hostutler et al)
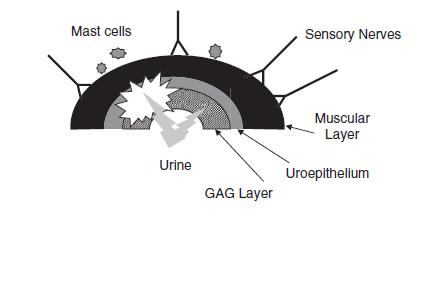
Esquema de la vejiga de gatos afectados con CIF, que muestra la pérdida de la integridad de la capa de GAGs. (Hostutler et al)
La inervación sensitiva de la vejiga está dada por el nervio pélvico e hipogástrico y sus conexiones en el segmento espinal sacral y lumbar. Las neuronas sensitivas en vejiga están localizadas en la submucosa y se componen principalmente por fibras no mielinizadas (fibras C), una vez que estas fibras son estimuladas, los potenciales de acción se transmiten al segmento espinal y se perciben como dolor pélvico.
Además de los cambios en la capa de GAGs y urotelio, se ha visto que la mayoría de las manifestaciones clínicas se encuentran relacionadas íntimamente con cambios neuroquímicos del cerebro. El locus coeruleus (LC) y el núcleo paraventricular (NPV) están involucrados en la patogénesis del CIF. El LC es responsable de la estimulación excitatoria de la vejiga y es activado cuando hay distención vesical. Estas áreas, LC y NPV, en gatos con CIF sintetizan mayor cantidad de catecolaminas, ya que tienen mayor actividad de la enzima tirosina hidroxilasa (TH). Los animales afectados también tienen un aumento en la concentración de catecolaminas circulantes en reposo y durante situaciones de estrés.
Por otro lado, una activación crónica del sistema de respuesta al estrés puede aumentar la actividad de la TH en el LC. El aumento del flujo noradrenérgico puede alterar la permeabilidad del urotelio, aumentando la actividad de las fibras C y activando también los mecanismos locales de inflamación neurogénica.
Además de transmitirse la sensación de dolor al cerebro, se libera sustancia P (SP) en los axones locales, un neurotransmisor que resulta ser un potenciador local de la inflamación.
La SP liberada localmente resulta en un aumento de la permeabilidad vascular por la acción directa en las paredes de los vasos sanguíneos y a través de los mediadores de la inflamación liberados por la misma SP; como la histamina desde los mastocitos, los que serian los responsables de las petequias en la submucosa (glomerulaciones) observadas a la cistoscopia.
Los receptores de la SP también están presentes en el musculo liso, causando la contracción cuando son estimulados. Otro factor probablemente involucrado en la inflamación neurogénica crónica de la vejiga es una liberación local y sistémica de factor de crecimiento nervioso (aún no se ha demostrado).
Los receptores adrenérgicos α2 también jugarían un rol en el desarrollo de la CIF en gatos. Centralmente, los receptores adrenérgicos α2 se encuentran en el LC y en la medula espinal, donde inhiben la liberación de catecolaminas y el reflejo del dolor hacia el cerebro, respectivamente.
Periféricamente, los receptores adrenérgicos α2 se encuentran en la mucosa, donde regularían el flujo sanguíneo. En los gatos con CIF hay una desensibilización de los receptores adrenérgicos α2 centrales como resultado de una estimulación crónica y un aumento de liberación de noradrenalina en la vejiga, que puede resultar en un aumento de la respuesta inflamatoria.
Los gatos con CIF tienen una menor respuesta de receptores adrenérgicos α2.
En relación al eje hipotálamo-pituitaria-adrenal (EHPA), los gatos con CIF han mostrado tener una mayor concentración del factor liberador de corticotropinas (FLC) desde el hipotálamo y de ACTH desde la pituitaria anterior y una menor respuesta a la estimulación corticotropica exógena durante los periodos de estrés en gatos con CIF.
En conclusión, la Cistitis Idiopática Felina resultaría de una sobrerreacción del sistema nervioso simpático con una activación subóptima del eje hipotálamo-pituitaria- adrenal frente al estrés.
La patofisiologia de la CIF envuelve interacciones complejas entre diferentes sistemas. Las anormalidades no solo se encuentran en la vejiga, sino que también en el sistema nervioso, endocrino y cardiovascular. La forma en que estos sistemas se comunican y manifiestan CIF en algunos gatos y no en otros es aún tema de estudio.
Diagnóstico
El diagnostico de cistitis intersticial en humanos y gatos requiere de la identificación por cistoscopia de hemorragias petequiales en submucosa llamadas glomerulaciones, este criterio diagnostico no es especifico y se encuentra bajo debate. A medida que se vaya entendiendo más este síndrome en gatos, el nombre de idiopático o intersticial va a ser suplantado por un diagnóstico más específico.
La cistitis idiopática es el diagnóstico más común en gatos con signos de tracto urinario bajo. El término de cistitis idiopática se usa si todas las pruebas diagnosticas descartan la presencia de otra enfermedad.
La cistitis idiopática afecta a machos y hembras por igual, sin embargo, se ha visto que hembras y machos castrados tienen mayor riesgo. Un gato afectado tipo es un gato de 1 a 10 años de edad (mayor riesgo entre los 2 a 6 años de edad), que vive casi o todo el día dentro de la casa con contacto humano, usa caja de arena para orinar y defecar y come un alimento seco.
La obesidad muchas veces se encuentra asociada al cuadro. Los dueños a veces notan que los gatos afectados están más nerviosos, temerosos o agresivos y sobre reaccionan a su entorno en comparación a gatos sanos. Los gatos outdoor también pueden verse afectados, sobre todo cuando la densidad de gatos fuera de la casa es alta.
No hay signos específicos de CIF, pero la mayoría de las veces, los dueños relatan la existencia de periuria. Muchas veces estos gatos son tratados por problemas conductuales de micción inapropiada, el cual es uno de los diagnósticos diferenciales. Los gatos pueden solo exhibir periuria o también signos de poliaquiuria, estranguria y hematuria. A la palpación abdominal se evidencia dolor pélvico y engrosamiento de pared vesical en algunos casos.
En algunos casos de cistitis agudas, la vejiga se encuentra pequeña. El resto del examen clínico en general es normal.
El curso de los signos clínicos también puede ayudar al diagnostico, las presentaciones iniciales de CIF generalmente resuelven dentro de 7 días con o sin tratamiento, a diferencia de otras patologías como urolitiasis e infecciones bacterianas del tracto urinario, que generalmente resultan en signos clínicos que se presentan por un periodo más largo y son progresivos en severidad.
Los resultados de las radiografías y urianálisis generalmente son inespecíficos. El urianálisis y evaluación de sedimento se debe realizar si hay recurrencia de signos clínicos, evidencia de falla renal crónica o previa a una cateterización urinaria o si hay una uretrostomia perineal.
El urianálisis puede identificar hematuria y proteinuria, la severidad de ellas puede variar substancialmente con los días o el curso de la enfermedad. La ausencia de hematuria no excluye el diagnostico de CIF. La presencia de cristaluria puede no tener importancia clínica en gatos sin piedras o tapones uretrales, debido a que los cristales no dañan el endotelio urinario normal.
La orina que se ha refrigerado o guardada por horas generalmente contiene cristales en el sedimento urinario, y este fenómeno es exagerado cuando la orina está muy concentrada.
Sedimento urinario de un gato con CIF, se evidencia la presencia de células rojas y escasas células blancas. La presencia de cristaluria no indica que es la causa de los signos clínicos. Un urotelio normal no debe verse afectado por la presencia de cristales (Hostutler et al)
Muchas veces el laboratorio reporta la presencia de bacterias, cuando en realidad no están presentes.
Este problema es común en gatos y es causado principalmente por el material particulado, como pequeños cristales, debris celulares y gotitas lipidicas que exhiben movimiento browniano y pueden confundirse con bacterias.
En el sedimento se pueden encontrar una pequeña cantidad de células blancas. Una orina diluida con piuria o piuria significativa (>5 células blancas por campo) independiente de la gravedad especifica de la orina requiere de cultivo urinario y antibiograma de orina recolectada por cistocentesis.
Los resultados de los cultivos de orina en gatos con CIF son negativos. La densidad urinaria debe ser mayor a 1025 en gatos que comen alimento enlatado y mayor a 1035 con alimento seco. El urianálisis no es específico en ningún caso de FLUTD.
Generalmente, los signos clínicos resuelven dentro de los 7 días, si los signos clínicos persisten o recurren repetidamente, se debe realizar procedimientos diagnósticos como imágenes y/o uroendoscopía y referir a un internista o un etólogo.
Las radiografías abdominales simples que incluyan la uretra pélvica y peniana pueden ser útiles en la identificación de cálculos radiopacos (estruvita, oxalato) mayores a 3 mm de diámetro.
Las radiografías contrastadas, incluyendo la cistografía, uretrografía y uretrocistografía, están indicadas en gatos con signos clínicos recurrentes o signos clínicos persistentes, la cistografía contrastada generalmente sale normal en la CIF, pero la técnica puede ser de ayuda para descartar pequeños cálculos, cálculos radiolucentes, divertículos uracales o neoplasias, como también puede determinar el grosor de las paredes vesicales.
Ocasionalmente, el medio de contraste puede verse permeando a través de las paredes vesicales en cistitis severas. La evaluación con contraste de la uretra generalmente es normal pero puede ser de ayuda en el diagnóstico de constricciones uretrales en machos y cálculos en uretra.
Generalmente, estos procedimientos se hacen simultáneamente como una uretrocistografía de contraste en machos, maximizando así la información obtenida en un procedimiento.
La ultrasonografía abdominal es útil para evaluar la vejiga, pero no sirve para evaluar la uretra completa. La ecografía abdominal, puede detectar pequeños cálculos, cálculos radiolucentes y masas vesicales como pólipos y neoplasias y evalúa grosor de paredes vesicales si la vejiga está suficientemente distendida.
La uroendoscopia es una herramienta valiosa en la evaluación de gatos que tienen signos recurrentes o persistentes asociados a tracto urinario bajo. La uroendoscopía permite la visualización de la mucosa uretral y vesical, la detección de pequeños cálculos no vistos en la ecografía abdominal, evaluación de remanentes uracales y visualización directa de masas que pueden estar presentes.
La uroendoscopía se hace en hembras con cistoscopios pediátricos rígidos, los cuales proveen mejor detalle y manipulación que el uretroscopío de fibra óptica flexible que se usa en machos. El cistoscopio rígido puede usarse en machos que tengan una uretrostomía perineal y permite a los clínicos obtener biopsias.
El diagnostico de CIF se hace luego de que los test diagnósticos de rutina, incluidos urianálisis, cultivo y antibiograma, radiografías simple y de contraste y ultrasonografía, no logre encontrar una etiología. Si se hace una uroendoscopía y se ven hemorragias petequiales en la submucosa (ej glomerulaciones) se puede hacer un diagnostico de CIF.
Los hallazgos histológicos vistos en vejigas de gatos afectados por CIF son típicos pero no patognomónicos y son inespecíficos. Estos pueden incluir un urotelio sano o dañado, con edema en submucosa, dilatación de vasos sanguíneos de la submucosa con neutrofilos marginados, hemorragias en submucosa y, a veces, incremento de la densidad de los mastocitos.
Aparentemente no hay relación entre los cambios histológicos, los cambios a la cistoscopia y los signos clínicos. A la microscopia electrónica sin embargo, se ha visto áreas donde falta urotelio y donde hay distorsión de las uniones de tipo Gap, lo que apoya el rol de la potencial inflamación neurogénica local mediada por la SP y el aumento de la permeabilidad vesical en gatos con CIF.
En general siempre se habla de cistitis idiopática felina debido a que pocos gatos van a cistoscopia, porque la mayoría no lo necesita.
Tratamiento
La naturaleza intermitente de la cistitis idiopática en gatos ha dificultado la determinación de que tratamiento es el más efectivo.
El objetivo del tratamiento es disminuir la severidad y la duración de los signos clínicos durante un episodio agudo (intraepisodio), aumentar el intervalo entre episodios en los pacientes con CIF recurrentes (interepisodios) y disminuir la severidad de los signos en aquellos con CIF persistente, basándose en la fisiopatología antes descrita, es crucial reducir el impulso del sistema nervioso simpático, ya que el flujo adrenérgico aparece como el potenciador de los signos clínicos por variados mecanismos.
Basándose en la premisa de que los gatos con CIF son “sensibles al ambiente”, uno de los objetivos importantes de la terapia es identificar y ojala modificar el “gatillador” (dieta, agua, vida indoor con humanos, ambiente subóptimo, estrés, inactividad).
Ya que la percepción del dolor puede aumentar el flujo noradrenérgico, es importante considerar tratamientos que provean analgesia. Quebrar el circulo de inflamación-dolor, es un paso importante en el manejo de algunos gatos con cistitis idiopáticas crónicas. La analgesia sistémica parece ser más importante que la analgesia local dentro de la vejiga.
El tratamiento del CIF incluye enriquecimiento del medio ambiente, alteraciones dietarías, feromonas e intervenciones farmacológicas en casos refractarios.
En el tratamiento de la CIF, se debe advertir a los dueños que su gato o gata tiene una enfermedad de causa desconocida, a la cual no se le conoce cura y que el propósito de la terapia es disminuir la severidad y recurrencia de los episodios. El manejo satisfactorio de los gatos afectados requiere de dedicación y de entendimiento por parte de los dueños y de un veterinario igual de dedicado.
Modificaciones ambientales y de las cajas de arena.
El enriquecimiento y modificación del medio ambiente puede disminuir el estrés, disminuyendo la severidad y recurrencia de los episodios de CIF. Los cambios ambientales generalmente se usan como tratamiento inicial antes de tomar otras acciones y muchas veces es lo único que se necesita. Las modificaciones al medio ambiente incluyen cambios del hábitat y manejo de las cajas de arena.
Para que la caja de arena sea atractiva para el gato, debe ser considerada como su “palacio plástico”. Las cajas de arena del gato con CIF deben limpiarse de forma frecuente.
La mayoría de los gatos prefieren arena sin perfume y que no se agrume, también se pueden ofrecer una variedad de arenas en cajas separadas. Las cajas deben vaciarse completamente y limpiarse semanalmente para evitar la acumulación de olores como el de amonio.
Éstas deben acomodarse en un área donde no entren otras mascotas y niños, que sea de poco transito y lejos de lugares ruidosos. El número de cajas de arena también es importante; la regla “1+1” dice que debe haber una caja de arena más en la casa por numero de gatos. Quizás igual de importante al manejo de las cajas, es la adecuada limpieza de áreas donde hay micción inadecuada.
La inadecuada limpieza puede atraer a los gatos afectados hacia ese lugar y no a la caja de arena a pesar de su buen manejo.
El ambiente debe diseñarse para estimular la actividad lúdica del gato, ofreciendo al gato la oportunidad de trepar, arañar, esconderse y descansar sin ser molestado. Estas actividades pueden proveerse con pasarelas, arboles para trepar, ventanas y tiendas.
Para simular el comportamiento natural de caza se pueden usar punteros laser, esconder comida alrededor de la casa, proveer una variedad de juguetes y usar contenedores o juguetes que liberen alimento de forma intermitente durante el juego.
La interacción de los gatos afectados con los dueños también puede disminuir el estrés a menos que el dueño sea una causa del estrés. Algunos gatos disfrutan ser “mascotas” y que los cepillen y mimen, mientras que otros disfrutan la interacción de juego con el dueño.
Los gatos especialmente sensibles perciben cualquier cambio en la rutina. Horarios de alimentación, horarios de trabajo de los dueños, adición o remoción de personas o mascotas al hogar y las emociones de los dueños también los pueden estresar. Por lo tanto, los cambios en el medio ambiente de un gato sensible deben ser mínimos.
Un enriquecimiento de ambiente satisfactorio puede obviar el uso de drogas en muchos casos. Se ha visto que aproximadamente el 80% de los gatos con CIF recurrentes tienen reducción clínica de los signos durante los años siguientes al enriquecimiento del medio ambiente.
Manejo de la dieta y del agua
Tanto en publicaciones de comportamiento animal y de etología se sugiere que los gatos prefieren comer de forma individual, en un lugar tranquilo, donde no puedan ser molestados por otros animales o donde no haya movimientos o ruidos inesperados.
Las modificaciones al ambiente se deben extender también a la forma en la que se provee el agua y la comida al gato. Para asegurar una adecuada toma de agua, se deben determinar las preferencias del gato por la profundidad del agua y el tipo de plato. El tipo de comida también debe ser evaluada.
Los gatos afectados deben ser alimentados con alimento húmedo exclusivamente, si es que el gato lo tolera. Algunos gatos acostumbrados al alimento seco pueden rehusar el alimento húmedo, sin embargo, si se pretende un cambio de dieta, el nuevo alimento debe darse al costado del actual en un plato separado. Al igual que con las cajas de arena, los platos de la comida y el agua deben limpiarse con un detergente suave regular.
La regla del “1+1” usada para las cajas de arena puede aplicarse también para el caso de los platos de comida y agua, especialmente en casas de muchos gatos. Esta práctica disminuye la competición por comida y agua disminuyendo el estrés, que puede exacerbar una CIF.
Las modificaciones dietarías deben aplicarse a animales durante su primer o segundo episodio de CIF. Los intentos por acidificar la orina y minimizar la cristaluria de estruvita generalmente están equivocados. No hay evidencia de que la cristaluria de estruvita dañe el urotelio normal o empeore cistitis existentes. Quizás más importante es mantener la constancia, consistencia y composición de la dieta con la que se está alimentando:
- La constancia se refiere a minimizar los cambios en el alimento que se está usando. Si se aconseja hacer cambios en la dieta, se debe hacer que el gato elija cambiar al nuevo alimento. Por ejemplo, si el cambio se hace de comida seca a húmeda, ambas dietas deben estar disponibles a la hora de la alimentación. Si el gato elige el alimento húmedo, el alimento seco se puede remover lentamente.
- La consistencia se refiere al contenido de agua del alimento. Los animales alimentados con dietas secas tienen un 39% más de recurrencia que gatos alimentados con similares formulas enlatadas de uso veterinario, ya que éstas aumentan la cantidad de agua que el animal está consumiendo, y como resultado, la concentración de las posibles noxas en orina es menor.
- Además, algunos gatos con CIF presentan orinas extremadamente concentradas basado en la gravedad especifica (1060 -1080), especialmente si comen exclusivamente formulas comerciales de alimento seco. Haciendo la transición a una comida enlatada con mayor porcentaje de agua o adicionando agua al alimento seco o semi húmedo, puede ser el tratamiento único más potente recomendado para prevenir la recurrencia de los signos de CIF.
- El adicionar agua a los sobre de comida semi húmeda forma un jugo que muchos gatos consumen luego de comerse la porción solida. El beneficio de la formula de alimento enlatado seria que resulta en una disminución substancial de la gravedad especifica urinaria comparada con el alimento seco. La densidad urinaria deseada debe ser de 1030 o menos para lograr disminuir la recurrencia de los signos clínicos. Es difícil o imposible llegar a esta baja densidad en gatos que continúan consumiendo mayoritariamente alimento seco. Incluso si no se logra la densidad especifica deseada, cualquier disminución es de ayuda.
- La composición del alimento se refiere al contenido nutritivo del alimento. Usar ciertas dietas puede resultar en excreción de sustancias nocivas en la orina. Aumentos del acido úrico puede activar las fibras nerviosas sensoriales en el urotelio.
La dieta óptima para gatos con CIF aun no se ha determinado y no hay dietas comerciales disponibles que estén diseñadas especialmente para el tratamiento de este cuadro.
Feromonas
Las feromonas son ácidos grasos que producen cambios en el sistema límbico e hipotalámico del gato, alterando su estado emocional mediante mecanismos de acción desconocidos. Recientemente, se ha desarrollado una feromona felina (Feliway®; Abbott Laboratories) para disminuir el comportamiento ansioso de los gatos, incluyendo el marcaje con orina y el arañazo destructivo.
Este producto también puede tener beneficios saludables para los gatos con CIF. El uso del Feliway puede ser justificado en gatos con CIF para reducir el impacto del sistema nervioso simpático activado en el proceso de enfermedad. La feromona felina generalmente se usa en combinación con el enriquecimiento del medio ambiente para disminuir el estrés.
Terapia medicamentosa
La terapia medicamentosa estaría indicada si el enriquecimiento del medio ambiente, cambio de dieta, aumento de toma de agua y el uso de feromona no controlan los signos clínicos. La resolución de los signos clínicos ocurre dentro de la 1º semana en aproximadamente 85% de los casos, generalmente ocurre sin tratamiento. La tasa de recurrencia de los signos clínicos es alta en los 6 a 12 meses siguientes con (o sin) el tratamiento convencional. Si los signos clínicos duran más de 7 días ya se sobrepaso el punto de resolución espontanea y es el momento de recomendaciones más especificas.
El uso de drogas a largo plazo se reserva para los casos más severos que tienen signos clínicos persistentes o aquellos que tienen múltiples episodios de CIF. Los gatos que están sufriendo un episodio agudo o “recaidas” generalmente se tratan con analgésicos sistémicos. Drogas antiinflamatorias no esteroidales, como el carprofeno y el ketoprofeno, también se puede usar Piroxicam a largo plazo, pero no hay estudios sobre ello, y analgésicos potentes como los opioides, incluyendo el butorfanol (0.2 a 0.4 mg/kg, PO o SC, cada 8 o 12 horas por varios días), buprenorfina (PO, 5 a 20 mg/kg, BID o QID por 3 a 5 días) y fentanilo serian beneficiosos en el alivio del dolor a corto plazo. Como tranquilizador algunos profesionales utilizan la acepromacina. Un articulo relata que en machos se puede usar un α-antagonista: fenoxibenzamina o prazosina. El mejor régimen de analgesia para el dolor vesical (viseral) aun no se ha determinado.
Los antidepresivos/analgesicos triciclicos pueden disminuir los signos clinicos en algunos gatos con CIF recurrentes. La Amitriptilina (Elavil®), tendría acciones benéficas en la resolución del CIF crónico, donde han fallado otros tratamientos.
La Amitriptilina tiene muchos efectos, provee de analgesia por disminución de la transmisión de las fibras nerviosas sensitivas C en la vejiga, inhibe la reabsorción de noradrenalina en el LC con la subsecuente disminución de su flujo, inhibe las neuronas nociceptivas en el núcleo trigémino espinal, inhibe la reabsorción de serotonina, estabiliza los mastocitos, bloquea los receptores de glutamato y los canales de sodio y tendría muchos efectos anticolinérgicos.
La Amitriptilina no es efectiva en un tratamiento a corto plazo en CIF agudas. Se ha visto que la severidad de los signos clínicos en gatos muy afectados tratados con Amitriptilina (10 mg diarios) es menor en un 60% de los gatos afectados 1 año luego de empezar la terapia.
Debido a la potencial hepatotoxicidad en humanos, se debe realizar bioquímica sanguínea antes y 1, 2 y 6 meses después de empezar la terapia. También se recomienda realizar un conteo completo de células sanguíneas para asegurarse que no hay efectos adversos de la terapia crónica como trombocitopenia y neutropenia.
Los antidepresivos triciclicos deben usarse con cuidado, sobre todo en gatos con cardiopatías serias. Otros efectos adversos incluyen la retención de orina como resultado de los efectos anticolinérgicos. Se dice que bajas dosis de Amitriptilina generalmente se usan con resultados prometedores.
La dosis va de 2.5 a 12.5 mg PO una vez al día. Una dosis de inicio de 5 mg/día, es efectiva en muchos casos. La dosis en teoría se va aumentando lentamente hasta un efecto calmante y resolución de los signos clínicos. Si no hay resultados favorables luego de aproximadamente 4 meses, la droga debe ir disminuyendo gradualmente hasta discontinuarla.
La disrupción abrupta del tratamiento aumenta la severidad de los signos clínicos y la frecuencia de la recurrencia. A pesar de que la Amitriptilina puede disminuir los signos clínicos, no mejora la apariencia cistoscopica de la mucosa vesical.
Además de la mejora de los signos clínicos durante el tratamiento con amitriptilina, se ha visto que el gato cambia su comportamiento, gana peso y se acicala menos. Algunos autores consultados solo prescriben antidepresivos triciclicos cuando las modificaciones ambientales no son suficientes, a veces se puede administrar mientras los cambios ambientales están en proceso.
Si los cambios ambientales son suficientes en la reduccion del estres del gato, es possible disminuir la dosis gradualmente y en algunos casos suspenderla (gradualmente).
Otras medicaciones que se han usado en gatos con CIF incluyen clomipramina, fluoxetina y buspirona.
La clomipramina (Clomicalm® de presentación veterinaria o Anafranil® de presentación humana) se puede usar a dosis de 0,5 mg/Kg, es similar a la amitriptilina, pero más selectiva en el bloqueo de la recaptación de la TH-5, sin embargo no está estudiada.
La fluoxetina (Prozac®) ayudaría en gatos con problemas de micción inapropiada. El diazepam oral no se recomienda debido a que puede causar necrosis hepática luego de la administración oral en gatos. Los glucocorticoides no se ha visto que disminuyan los signos clínicos o apresuren la recuperación en gatos con CIF. Se puede usar parches de fentanilo en gatos que son difíciles de medicar.
El reemplazo de GAGs por vía oral se ha usado en personas con cistitis intersticial con pocos resultados favorables.
Teóricamente, los GAGs orales son excretados vía urinaria y se unen a los defectos del urotelio disminuyendo la permeabilidad de la vejiga y la inflamación neurogénica.
El Elmiron® (pentapolisulfato) se ha usado en pacientes humanos con CI, en veterinaria no hay evidencia que indique que su uso disminuya la severidad o recurrencia de CIF. Los GAGs, sin embargo, se pueden considerar para el tratamiento de gatos con cistitis severa en conjunto con otros tratamientos.
No se han observado efectos adversos con el pentapolisulfato cuando se administra a gatos a dosis de 50 mg dos veces al día. En teoría, una sobredosis puede resultar en anormalidades de la coagulación por el efecto anticoagulante de los GAGs.
El Adequan® (glicosaminoglicano polisulfatado) y el Cosequin® (condroitin sulfato) son usados por algunos médicos para el tratamiento de CIF, pero su uso es fuera de rotulo y no hay reportes que documenten la efectividad de este tratamiento.
Manejo Veterinario del Síndrome urológico felino
MANEJO GATO CON FLUTD
En los dos articulos anteriores ya hemos explicado la importancia de la prevención de este tipo de enfermedades en la vias urinarias de los gatos, aunque hay que tener especial precaución con los machos, las hembras lo sufren igualmente.
De nuevo hacemos incapié en que una dieta húmeda es lo mas importante para mantener el sistema urinario de nuestros gatos en buen estado, los suplementos de glucosaminas (condrovet/cistaid) tambien nos ayudaran, para que las paredes de la vejiga esten fuertes.
Aunque parezca una enfermedad muy común, hay muchas muertes a causa de esto,tanto porque los dueños se dan cuenta tarde,un mal manejo del animal por parte del veterianrio e incluso porque muchas veces,suelen ser idiopáticas, con lo cual todo se complica.
Un FLUTD mal manejado, puede llevar a nuestro gato a sufrir fallo renal,a continuación, explicaremos con fotografias dos tipo de intervenciones necesarias, para salvar la vida de nuestro gato.Una cistotomia es muchas veces necesaria incluso cuando no se encuentren piedras en las pruebas anteriormente realizadas.
URESTROSTOMIA PERINEAL
La uretrostomía, consiste en eliminar la parte final de la uretra del gato, que debido a la forma totalmente cónica que tiene, dificulta la salida de la orina al obstruirse.
Se crea un nuevo lecho sin pene, y el gato puede orinar con facilidad y el peligro de obstrucción es mucho menor.
Preparación de la zona escrotal y peneana.Se realiza una incisión elíptica en la piel alrededor del escroto y prepucio.
En los animales «enteros» se debe realizar la orquidectomía bilateral.Ligadura y sección de los pedículos vasculares de los testículos.
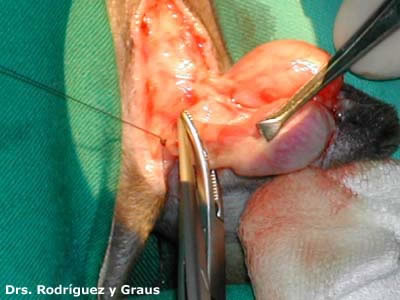
El prepucio se dirige hacia arriba y comienza la disección del pene, se debe realizar una minuciosa hemostasia de los vasos subcutáneos para observar claramente los tejidos peripeneanos.
Se diseca en profundidad alrededor del pene, en dirección a la pelvis.
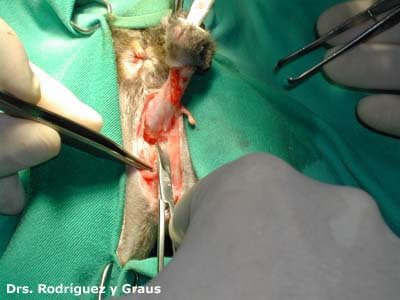
En esta imagen se observa como el pene se libera de sus adherencias al isquion.Lateralmente se identifican los musculos isquicavernosos.
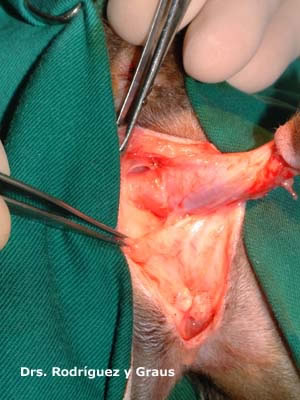
Para minimizar la hemorragia se desinsertan de su fijación al isquion.De esta forma se consigue movilizar el pene hacia el exterior sin que existan tensiones.En esta imagen la tijera señala el punto del pene donde la uretra es más amplia, y que es el que vamos a emplear para crear la nueva apertura al exterior.
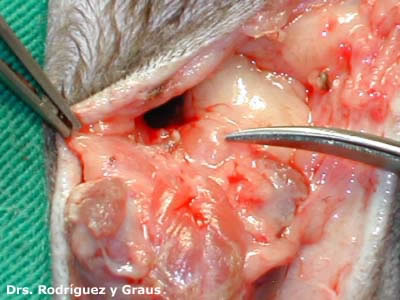
Este punto está por delante de las glándulas bulbouretrales.A continuación se diseca y extirpa el músculo retractor del pene.En la zona media del pene se realiza una incisión con bisturí para acceder a la uretra.La uretrotomía se prolonga en sentido craneal hasta el punto elegido anteriormente.
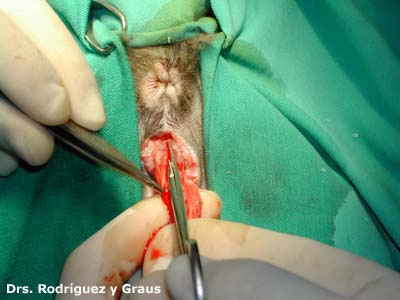
El lugar optimo para realizar la urestroctomia es , en el que se puede introducir, sin resistencia una pinza mosquito hasta su bisagra.
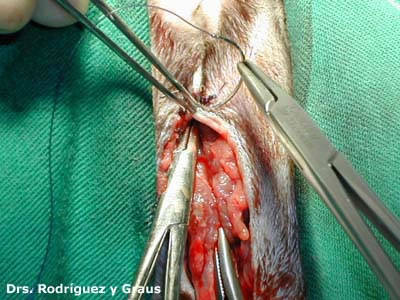
La siguiente fase es la sutura de la uretra a la piel con material sintético absorbible monofilamento.
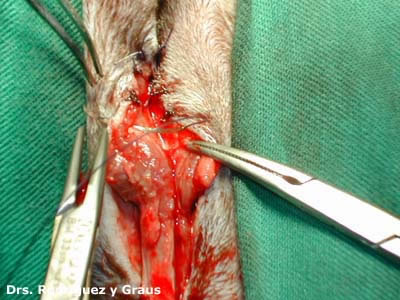
Sutura de la parte media de la uretra.A continuación se amputará el tercio distal del pene.Tras la amputación del final del pene se sutura el mismo a la piel con un punto en U para evitar el sangrado del músculo cavernoso.
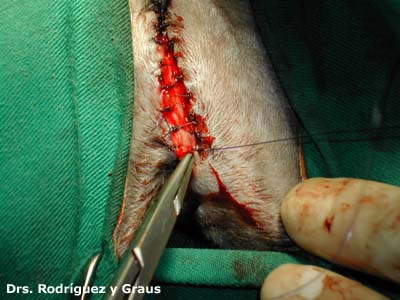
En el postoperatorio inmediato es normal que aparezca una ligera hemorragia en los labios de la herida, que se controla con presión ejercida con torundas de gasa.En este tipo de cirugía es imprescindible el empleo de medios para evitar la autolesión del individuo.También debe recomendar al propietario que cambie la sepiolita (típico material que se emplea en las bandejas de gato) por papel en tiras, el objetivo es impedir que no se obstruya accidentalmente la urtera.A los 4 días la evolución es favorable y el paciente orina con normalidad.
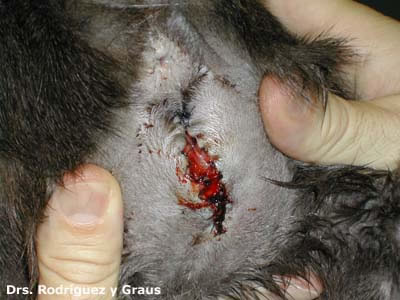
El resultado a los 3 meses de postoperatorio es satisfactorio, el gato no ha vuelto a tener problemas obstructivos.
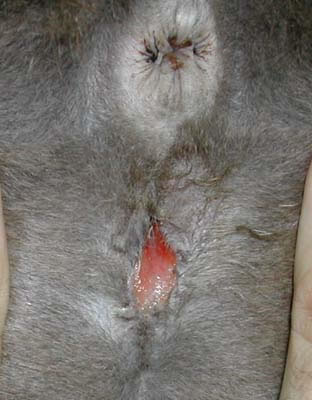
URESTROSTOMIA PERINEAl (complicación postoperatorio)
El paciente acude a la consulta, por su imposibilidad de orinar de nuevo.
En la zona perineal, se observa un orificio uretral muy estrecho y alguna gota de orina.
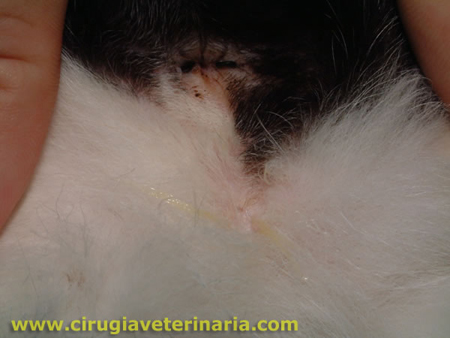
Preparación del campo operatorio.Se debe realizar la sutura del año en bolsa de tabaco temporal,para evitar la salida de heces durante la cirujia.
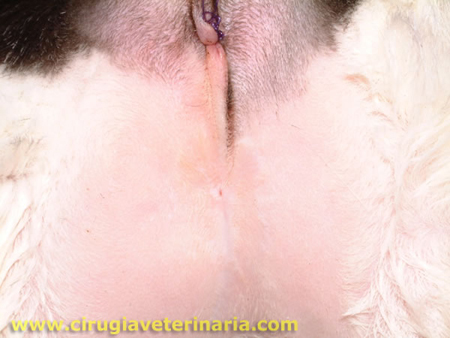
Observese, el mínimo orificio uretral, se realiza una incisión cuadrangualr alrededor de la uretra.
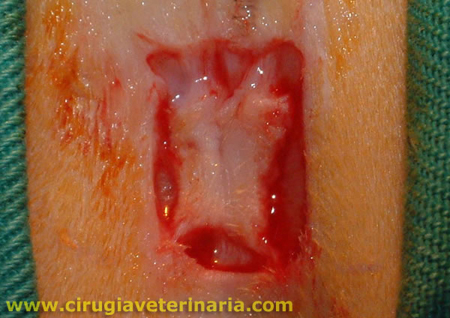
Se diseca la uretra distal, junto con el parche de piel, de la zona perineal.
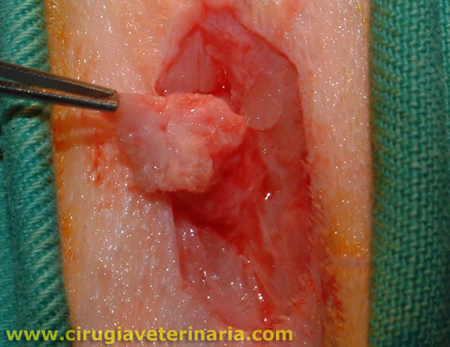
Se abre la uretra dorsalmente y se retira el parche de piel que la rodeaba.
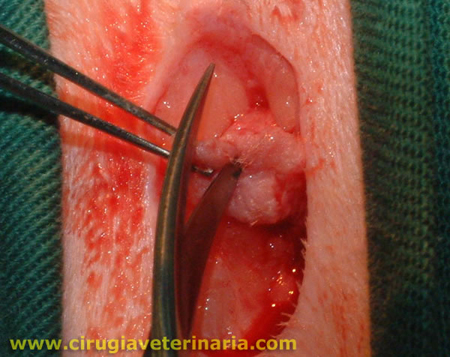
Con una pinza mosquito se comprueba el diámetro de la luz uretral que hemos conseguido.
La uretra se seccionará dorsalmente hasta conseguir introducir toda la rama de la pinza mosquito, así obtendremos un adecuado diámetro de luz uretral.
La uretra se sutura a la piel, se deben emplear puntos monofilamento.
Los puntos de sutura sólo incluyen la mucosa uretral y la piel para reducir al mínimo la posibilidad de estenosis.
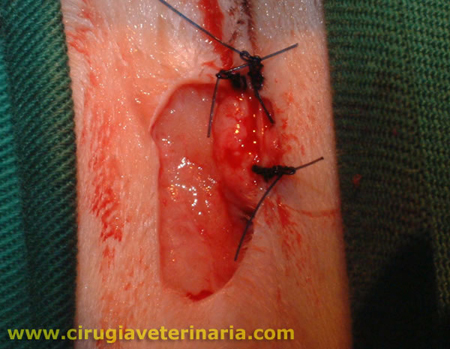
A los 10 días de la intervención se retiran los puntos.
El gato orina con normalidad. Pero se debe mantener el collar isabelino de protección durante 2 ó 3 semanas más para evitar que el lamido pueda volver a estenosar la uretra.
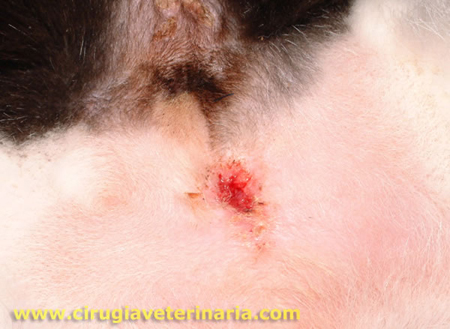
CISTOTOMÍA
Este procedimiento consiste en colocar un catéter en
la vejiga, a través de la pared del abdomen, para drenar la
orina directamente hacia el exterior.
- Exterización de la vejiga.
- Aislamiento de la misma de la cavidad peritoneal.
- Hay que evitar que la orina pueda contaminar el abdomen.
- Fijación de la vejiga con dos puntos de tracción.
- Incisión por una zona poca vascularizada de su cara ventral.
Ampliación con tijeras de la cistotomía.Busqueda de cálculos en la luz vesical.Extracción manual de los más grandes.
Sondaje vesical por la incisión y lavado a presión del interior de la vejiga para arrastrar los cálculos más pequeños.La limpieza de las zonas más caudales se completa con un lavado a presión con suero fisiológico desde una sonda uretral.
Sutura de la vejiga con una sutura continua de reinversión con material absorbible monofilamento.
Hay que evitar emplear material no absorbible, ya que éste en contacto con la orina produciría más litiasis.
Comprobación de la hermeticidad de la sutura realizada inyectando suero fisiológico a moderada presión en la luz vesical.
http://ciberconta.unizar.es/cirugiaveterinaria/t_quirurgica/T_Basicas/T_Basicas.HTML#Urogenital
© 2021 Berkano Cattery – Todos los derechos reservados.Todo el material de este sitio está protegido por derechos de autor y no puede ser impreso o reproducido, en ninguna forma, sin el consentimiento expreso por escrito del Criadero Berkano.
Página desarrollada con ❤ por Cattery Web.
